Содержание
Белок в моче при беременности — причины, диагностика, последствия, лечение
Во время беременности женщине необходимо сдавать множество самых разных анализов, которые дают возможность вовремя определить какие-либо возможные угрозы для плода в связи с развитием в организме матери неблагоприятных для ребенка состояний или заболеваний. Привычным для беременной станет и анализ мочи, который считается одним из достаточно информативных и нужных.
Анализ мочи при беременности
Анализ мочи при беременности является обязательным анализом, который будущей маме придется сдавать регулярно: в период первой половины беременности ежемесячно, затем – каждые два месяца. Однако, специалисты всегда предупреждают: информативным анализ мочи при беременности будет только в случае необходимой к нему подготовки, правила которой вовсе несложны. Так, медики рекомендуют накануне сдачи анализа не увлекаться солеными, острыми и кислыми блюдами, а также мясом. Банка, в которую будет сразу после пробуждения собираться утренняя моча, должны быть чистой. Да и женщине перед наполнением банки следует подмыться с мылом. Наполнять банку нужно так называемой средней мочой: первых три секунды помочившись в унитаз, дальше уже можно собирать мочу в тару. И после этого желательно доставить мочу на анализ как можно скорей, в идеале – в течение 2х часов.
Да и женщине перед наполнением банки следует подмыться с мылом. Наполнять банку нужно так называемой средней мочой: первых три секунды помочившись в унитаз, дальше уже можно собирать мочу в тару. И после этого желательно доставить мочу на анализ как можно скорей, в идеале – в течение 2х часов.
Исследование мочи позволяет медикам, в первую очередь, оценить работу почек, которые во время беременности работают в усиленном ритме, а также вовремя заподозрить наличие сахарного диабета или каких-либо инфекций в организме беременной. Так, присутствие в моче некоторых веществ, которых там быть не должно (например, белка), могут стать первым сигналом к адекватным действиям специалистов.
Норма белка в моче при беременности
Белок в моче при беременности в норме и правда отсутствует. Возможны разве что незначительные колебания его показателей по причине значительной нагрузки на почки матери во время вынашивания ребеночка. Известно, что вынашивание малыша удваивает нагрузку на все внутренние органы и системы жизнедеятельности матери: они теперь должны защитить не только свою «обладательницу», но и маленькую жизнь, растущую в ней. Мочевыделительная система в это время также работает с удвоенной нагрузкой: почки сейчас выводят токсины и продукты распада не только материнского организма, но и ребеночка.
Мочевыделительная система в это время также работает с удвоенной нагрузкой: почки сейчас выводят токсины и продукты распада не только материнского организма, но и ребеночка.
Допустимая норма белка в моче при беременности, которую медики не относят к симптомам каких-либо угроз, – содержание белка до 0,14 г/л. Если же почки со своей функцией не справляются по причине каких-то воспалительных процессов, протекающих в мочеполовой системе, в моче беременной появляется белок в количествах значительно повышенных.
Воспалительные процессы могут быть последствием не соответствующего своему статусу поведения женщины, легкомысленного отношения к собственному здоровью, а могут стать и результатом хронических заболеваний почек, с которыми многие женщины имели дело еще до беременности. Так, белок в моче при беременности в значительно больших, нежели принято считать нормой, количествах, может стать симптомом развития (или обострения уже имеющихся) у будущей матери цистита, пиелонефрита, гломерулонефрита.
Повышение белка в моче в медицинской практике называют протеинурией. И если при очередном посещении врача и сдаче анализа мочи в ней был выявлен высокий показатель белка, соответствующий анализ придется проводить регулярно несколько раз. Таким образом, появится возможность отследить динамику повышения белка в моче, определить, было ли такое повышение «одноразовым» или имеет постоянный характер. Ведь белок в моче при беременности может быть и правда выявлен единожды: после перенесенного психологического стресса, физического напряжения, приема некоторых лекарственных препаратов, если накануне в рационе беременной присутствовало избыточное количество белковой пищи.
Провоцировать появление протеинурии во время вынашивания ребеночка могут и определенные заболевания. Среди них – сахарный диабет, гипертония, застойная сердечная недостаточность, инфекции почек или мочевыводящих путей, поликистоз почек. Но самым опасным состоянием, с которым может быть сопряжено появление белка в моче при беременности, врачи называют гестоз. Это состояние характерно только для беременных женщин – после родоразрешения и появления ребеночка на свет оно пропадает. Опасность гестоза заключается еще и в том, что часто беременная может и не подозревать о его развитии и не ощущать каких-то изменений в организме. И единственным свидетельством угрожающего состояния становится белок в моче при беременности.
Это состояние характерно только для беременных женщин – после родоразрешения и появления ребеночка на свет оно пропадает. Опасность гестоза заключается еще и в том, что часто беременная может и не подозревать о его развитии и не ощущать каких-то изменений в организме. И единственным свидетельством угрожающего состояния становится белок в моче при беременности.
Гестозом называется патология почек, которая в итоге приводит к нарушению функции плаценты: мало того, что она перестает выполнять защитную функцию и не способна уберечь ребенка от негативных воздействий, так малыш еще и перестает получать необходимые для развития и здоровья питательные вещества и кислород. Все это может окончиться замедлением его развития, спровоцировать преждевременные роды или привести к рождению мертвого ребенка.
Помимо повышенного белка в моче другими симптомами гестоза могут быть повышение артериального давления и появление отеков. Порой гестоз требует обязательного и скорейшего вмешательства медиков: для его лечения женщину могут отправить на стационарное лечение, где ей будет обеспечен постоянный контроль. Гестоз, возникающий на поздних сроках беременности, и вовсе может стать показанием к стимуляции преждевременных родов: иногда этот шаг становится необходимостью во имя спасения жизни матери и ребенка.
Гестоз, возникающий на поздних сроках беременности, и вовсе может стать показанием к стимуляции преждевременных родов: иногда этот шаг становится необходимостью во имя спасения жизни матери и ребенка.
Но говорить о том, что белок в моче при беременности становится каким-то тревожным симптомом, можно лишь при условии, если диагностика была проведена несколько раз, анализ проводился параллельно с отслеживанием показаний артериального давления, перед сбором мочи женщиной был проведен достаточный наружный туалет наружных половых органов и если посуда, в которую собиралась проба мочи, гарантировано была чистой и подходящей для анализа.
Специально для beremennost.net — Татьяна Аргамакова
К какому врачу обращаться при появлении белка в моче
Терапевты Москвы — последние отзывы
У этого врача я впервые. Меня приняли вовремя. Татьяна Владимировна оказала полную консультацию на приеме. Доктор общался со мной добродушно. Прием длился около 20-30 минут. По итогу приема она рассказала о дальнейших действиях.По результатам анализов планирую повторно записаться.
Меня приняли вовремя. Татьяна Владимировна оказала полную консультацию на приеме. Доктор общался со мной добродушно. Прием длился около 20-30 минут. По итогу приема она рассказала о дальнейших действиях.По результатам анализов планирую повторно записаться.
На модерации,
11 января 2022
Очень приятный, грамотный врач, достаточно компетентный. Елена Борисовна вовремя начала прием, не прошлось ждать ни минуты. Достаточно полные дала рекомендации, по моей проблеме. Дала ответы на многие вопросы, о которых я не подозревала. В целом я довольна, мне есть с чем сравнивать. Обращалась в первый раз. Буду обязательно рекомендовать специалиста.
Обращалась в первый раз. Буду обязательно рекомендовать специалиста.
На модерации,
11 января 2022
Вежливый, хороший врач. На приеме Динара Умарбековна сделала кардиограмму, увидела что есть проблемы, выписала лечение. Специалиста выбрал по интернету. Остался доволен качеством приема.
Саид,
10 января 2022
Доктор, что называется золотой, компетентный. Обращаюсь уже второй раз. Очень хороший прием. Я очень довольна. Обязательно порекомендую данного специалиста.
Обращаюсь уже второй раз. Очень хороший прием. Я очень довольна. Обязательно порекомендую данного специалиста.
Нина,
10 января 2022
Андрей Анатольевич уточнил всё по приёму препаратов, чтобы по симптомам понять причину проблемы, провел осмотр, дал рекомендации и назначил мне сдачу дополнительных анализов. Приём прошёл чётко и минута в минуту. Очень вежливый и профессиональный доктор. Буду обращаться повторно.
На модерации,
11 января 2022
Очень понравился врач, много всего рассказал, опровергнул. Егор Евгеньевич ответил на все вопросы, обращусь повторно к данному специалисту. Осталась довольна качеством приема.
Егор Евгеньевич ответил на все вопросы, обращусь повторно к данному специалисту. Осталась довольна качеством приема.
Валерия,
09 января 2022
Арина Геннадьевна общалась со мной приятно. Первичный приём длился примерно минут двадцать, на нём врач выдал направление на дальнейшее обследование. К этому доктору возможно обращусь повторно.
Дина,
10 января 2022
Данного специалиста нашли по отзывам. Очень внимательный доктор, нам понравился. Прием прошел хорошо. Соня Фасхиевна составила нам план дальнейшего лечения, все подробно объяснила, ответила на все интересующие нас вопросы. Мы остались довольны. Обратимся к ней повторно через неделю. Посоветовали бы этого врача другим.
Очень внимательный доктор, нам понравился. Прием прошел хорошо. Соня Фасхиевна составила нам план дальнейшего лечения, все подробно объяснила, ответила на все интересующие нас вопросы. Мы остались довольны. Обратимся к ней повторно через неделю. Посоветовали бы этого врача другим.
Софья,
09 января 2022
Всё прошло отлично. На приёме Анна Александровна меня выслушала, провела консультацию и назначила дальнейший план лечения. Она уделила достаточное количество времени для решения моего вопроса. Врач — профессионал своего дела. Могу обратиться к ней повторно в случае необходимости.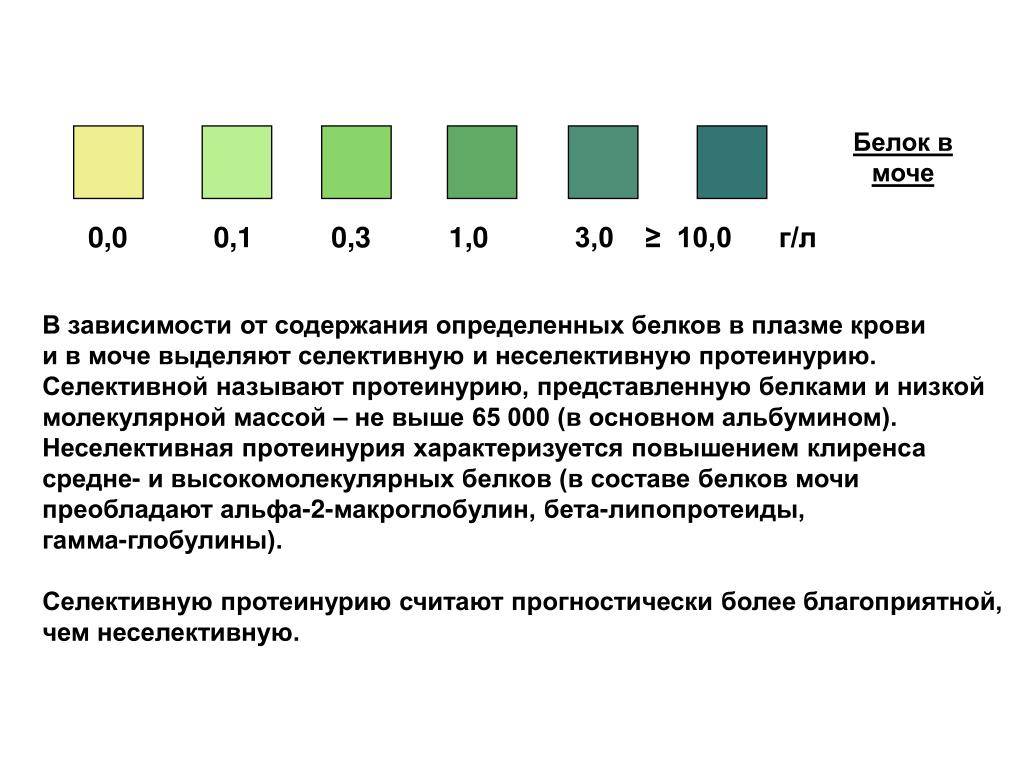
На модерации,
11 января 2022
Доктор мне очень понравился, конкретно все расспрашивал, просмотрел все документы, анализы, выписки из карты. Не просто назначил лечение, но и дал много рекомендаций, как жить с диагнозом, чего опасаться, чем заниматься. Теперь буду обращаться только к нему. На данный момент лечение отлично помогает, уже виден результат.
Евгений,
09 января 2022
Показать 10 отзывов из 14525
Что такое лечение протеинурии при беременности?
Единственное лечение протеинурии при беременности — это родить ребенка. Есть способы справиться с симптомами этого состояния до родов. Протеинурия — это термин, используемый для избыточного накопления белка в моче. Это условие обычно разрешается самостоятельно после родов.
Есть способы справиться с симптомами этого состояния до родов. Протеинурия — это термин, используемый для избыточного накопления белка в моче. Это условие обычно разрешается самостоятельно после родов.
Когда протеинурия развивается во время беременности, это обычно является симптомом преэклампсии. Преэклампсия развивается в конце второго триместра или в третьем триместре беременности. Помимо белка в моче, у женщин с преэклампсией также развивается высокое кровяное давление.
Чтобы справиться с протеинурией при беременности, проводите как можно больше времени в постели, лежа на левой стороне. Мониторинг потребления соли и питье дополнительной воды также поможет организму контролировать уровень белка. Лицам, страдающим протеинурией во время беременности, потребуются частые визиты к врачу, так как это состояние создает риск беременности.
Если возникнет необходимость в госпитализации из-за повышения уровня белка в моче, женщина может получить лекарства для контроля судорог, а также инъекции стероидов, чтобы стимулировать быстрое развитие легких ребенка. Это снижает риск возникновения проблем со здоровьем у ребенка, если он родился недоношенным.
Это снижает риск возникновения проблем со здоровьем у ребенка, если он родился недоношенным.
Симптомы протеинурии при беременности включают пенистую мочу и отечность конечностей или лица. Возможно иметь повышенный уровень белка в моче без каких-либо симптомов. Если протеинурия является частью преэклампсии, могут развиться другие симптомы, включая головные боли и тошноту. Осложнения от преэклампсии включают преждевременное отделение плаценты от матки, инсульт и, редко, смерть.
Белок в моче вызывает проблемы, потому что это белок, который был отфильтрован почками из крови. Симптомы протеинурии на самом деле связаны с низким уровнем важных белков в плазме крови. Когда у кого-то развивается протеинурия, почки плохо удерживают белки в плазме и выводятся из организма в виде отходов. Это проявляется в повышенных уровнях белка в моче.
Ранний дородовой уход является наиболее эффективным способом диагностики протеинурии у беременных. При каждом посещении проводится тест на определение уровня мочи, который предупредит врача о повышенном уровне белка в моче. Люди, которые старше 35 лет, страдают ожирением, ожидают многоплодной или имеют в анамнезе заболевания почек, высокое кровяное давление или диабет, имеют повышенный риск развития преэклампсии и сопутствующей протеинурии. Здоровая диета и ранняя дородовая помощь могут снизить риск развития этого заболевания.
Люди, которые старше 35 лет, страдают ожирением, ожидают многоплодной или имеют в анамнезе заболевания почек, высокое кровяное давление или диабет, имеют повышенный риск развития преэклампсии и сопутствующей протеинурии. Здоровая диета и ранняя дородовая помощь могут снизить риск развития этого заболевания.
ДРУГИЕ ЯЗЫКИ
Белок в моче на поздних сроках беременности: что это значит
Врачи всегда внимательно изучают анализы мочи у беременных женщин и очень настороженно относятся к появлению белка в моче на поздних сроках беременности. В норме строение здоровой почки предполагает, что в мочу выделяются строго определенные вещества с определенными размерами и массой молекул. Молекулы белка относятся к достаточно крупным, поэтому в норме здоровая стенка капилляров почки практически не пропускает их из кровеносного русла в мочу. Появление белка в моче всегда говорит о каком-либо патологическом процессе в почечной ткани, из-за которого страдает ее фильтрационная функция. Причины повреждения почки у беременных женщин могут быть самыми разнообразными.
Причины повреждения почки у беременных женщин могут быть самыми разнообразными.
Врачи всегда внимательно изучают анализы мочи у беременных женщин и очень настороженно относятся к появлению белка в моче на поздних сроках беременности. В норме строение здоровой почки предполагает, что в мочу выделяются строго определенные вещества с определенными размерами и массой молекул. Молекулы белка относятся к достаточно крупным, поэтому в норме здоровая стенка капилляров почки практически не пропускает их из кровеносного русла в мочу. Появление белка в моче всегда говорит о каком-либо патологическом процессе в почечной ткани, из-за которого страдает ее фильтрационная функция. Причины повреждения почки у беременных женщин могут быть самыми разнообразными.
Причины появления белка в моче
Состояний или болезней, из-за которых может наблюдаться выделение в мочу некоторого количества белка, огромное количество. Перечислим основные из них:
Прежде всего, надо отметить, что, появление периодических уровней белка в моче в пределах 0,033 грамм на литр у людей с опущением почки или длительной стоячей работой предлагают считать нормой.
Во-вторых, причиной плохого результата анализа мочи могут быть воспалительные процессы мочевыводящих путей:
- пиелонефрит;
- цистит;
- уретрит.
Это наиболее «популярная» причина протеинурии у беременных женщин.
В-третьих, воспалительные процессы в почечной ткани — паренхиме почки. К ним относят такое серьезное заболевание как гломерулонефрит. К счастью, гломерулонефрит редко впервые возникает во время беременности. Чаще женщина уже знает о своем заболевании и наблюдает свою беременность у нефролога.
В четвертых, токсическое поражение почки различными ядами и лекарствами. Как правило, беременные женщины стараются не использовать какие-либо лекарства без ведома врачей, поэтому такой вариант поражения почек у них достаточно редок.
В-пятых, незначительное количество белка в моче может наблюдаться на фоне острых вирусных заболеваний типа гриппа или ОРВИ.
В-шестых, гипертоническая болезнь. Особенно влияет на появление протеинурии гипертензия, вызванная непосредственно стенозом почечных артерий – реноваскулярная гипертония.
Особенно влияет на появление протеинурии гипертензия, вызванная непосредственно стенозом почечных артерий – реноваскулярная гипертония.
В-седьмых, поражение стенок сосудов. Такое состояние может наблюдаться как непосредственно в почечных капиллярах, так и во всем организме в целом. Сюда можно отнести аутоиммунные заболевания, различные васкулиты. О таком заболевании женщина, как правило, информирована. Беременность наблюдается совместно с ревматологом или гематологом.
В-восьмых, состояние беременности, а именно такое специфическое ее осложнение как гестоз, о котором мы поговорим чуть ниже.
О наиболее часто встречающихся причинах впервые выявленной протеинурии у беременных женщин и как от нее избавиться — поговорим в следующем разделе.
Инфекции мочевыводящих путей
При проникновении бактерий в почку и мочевыводящие пути (МВП) возникает воспаление. Воспалительные процессы МВП сопровождаются определенными жалобами и клинической картиной.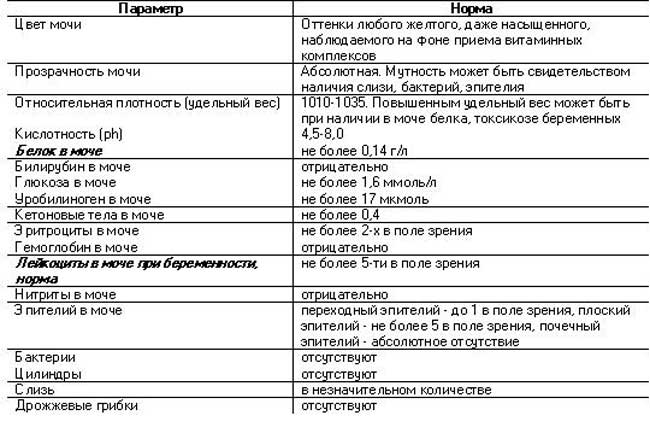 Важно понимать, что появление белка в этом случае не является основным симптомом, поскольку в этом случае белок не попадает в мочу из кровеносного русла, а чаще всего является материалом из разрушенных клеток эпителия самих мочевыводящих путей.
Важно понимать, что появление белка в этом случае не является основным симптомом, поскольку в этом случае белок не попадает в мочу из кровеносного русла, а чаще всего является материалом из разрушенных клеток эпителия самих мочевыводящих путей.
В зависимости от уровня воспаления различают:
- цистит;
- уретрит;
- пиелонефрит.
Цистит или воспаление мочевого пузыря
Это наиболее частая инфекция МВП у беременных женщин. Цистит сопровождается следующими симптомами:
- постоянным чувством переполнения мочевого пузыря и частыми позывами к мочеиспусканию;
- при попытке опорожнить мочевой пузырь возникает чувство резкой боли и жжения в мочеиспускательном канале;
- количество мочи при одном мочеиспускании крайне мало, вплоть до нескольких капель; температура для цистита, как правило, нехарактерна.
Уретрит или воспаление мочеиспускательного канала
Очень часто такое состояние возникает на фоне инфекций передаваемых половым путем: хламидиоза, уреаплазмоза и микоплазмоза.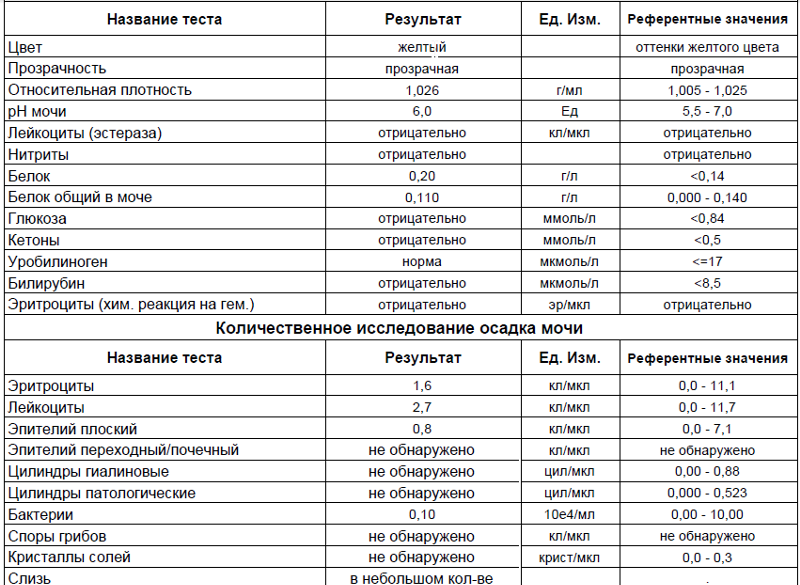
Картина заболевания заключается в болезненном мочеиспускании, часто процесс опорожнения мочевого пузыря затруднен в связи с отечностью и сужением воспаленного канала.
Пиелонефрит
Это воспаление лоханки, собирательных чашечек и мочеточника почки. Воспаление в этих отделах МВП может возникать как само по себе, так и на фоне камней или «песка» в почках. В последнем случае камни и их мелкие фрагменты могут царапать и механически раздражать мочеточники и лоханку, вызывая воспаление. Пациентка жалуется на:
- повышение температуры;
- ознобы;
- тупую боль в пояснице;
- мочеиспускание обычно безболезненно, количество выделяемой мочи может быть как нормальным, так и уменьшенным.
Диагностика инфекций МВП
Общий анализ мочи показывает большое количество лейкоцитов, некоторое количество неизмененных эритроцитов, повышенное количество слизи. Для более точного подсчета лейкоцитов и эритроцитов существует специальный анализ мочи по Ничипоренко.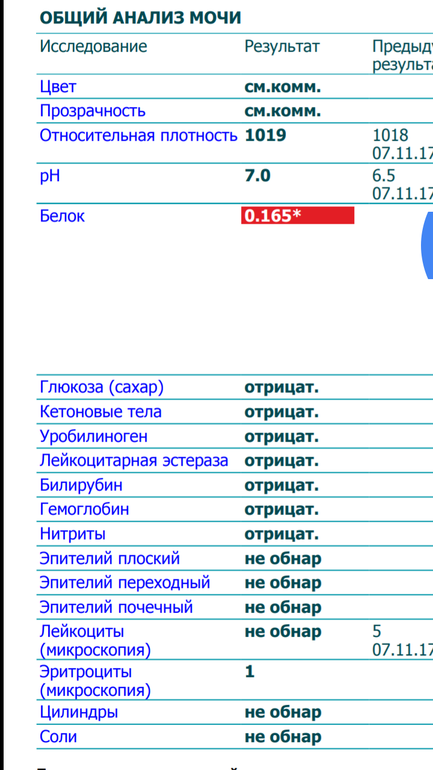
Белок в моче при инфекциях МВП присутствует, но его количество невелико — от ничтожно малого — «следов белка» до 0,2-0,3 граммов. Это важно, поскольку, например, при гломерулонефрите речь может идти о 1-2 граммах белка и более.
Общий анализ крови может показать неспецифическую картину воспаления:
- повышение количества лейкоцитов, палочкоядерных нейтрофилов, СОЭ;
- появление токсической зернистости нейтрофилов.
Очень хорошим подспорьем для постановки диагноза является ультразвуковое исследование почек. С помощью УЗИ можно:
- увидеть косвенные признаки пиелонефрита;
- оценить кровоток в пораженной почке;
- определить наличие камней и их расположение.
Бактериологический посев мочи может помочь с определением бактерии –возбудителя и дополнительно определить чувствительность микроба к антибиотикам.
Лечение инфекций МВП
Как бы неприятно это не звучало, без антибактериальной терапии в этом случае не обойтись.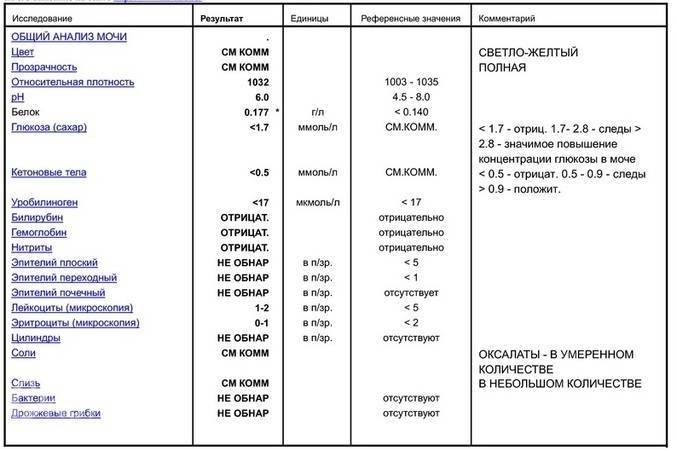 Важно понимать, что курс антибиотиков окажет значительно меньше вреда для будущей мамы и ребенка, чем не пролеченный вовремя пиелонефрит. Запущенные инфекции почек и МВП могут привести к:
Важно понимать, что курс антибиотиков окажет значительно меньше вреда для будущей мамы и ребенка, чем не пролеченный вовремя пиелонефрит. Запущенные инфекции почек и МВП могут привести к:
- гнойным осложнениям;
- расплавлению почки;
- сепсису;
- проникновению инфекции в плаценту и ткани плода;
- к преждевременным родам и смерти плода.
Лечение травяными сборами (брусничником, толокнянкой, березовым листом, любистоком, спорышем и прочими почечными травами) допустимо только в сочетании с антибактериальной терапией! Изолированный прием только «травок» приведет только к затягиванию воспалительного процесса и переходе его в хроническую форму.
Гестоз
Второй наиболее частой причиной появления белка в моче у беременных женщин является такое сложное и тяжелое состояние как гестоз. До сих пор врачам всего мира не совсем ясны причины развития гестоза, а также пути лечения и управления этим состоянием.
Однозначно известно только то, что гестоз возникает ТОЛЬКО у беременных женщин и полностью излечивается после прекращения беременности тем или иным способом (роды или искусственное прерывание беременности).
В симптомокомлекс гестоза входят:
- Протеинурия;
- Повышение артериального давления;
- Отеки – как явные (лицо, стопы, передняя брюшная стенка), так и скрытые ( скопление жидкости в полостях тела).
Как правило, гестоз начинается после 22 недель беременности. В клинической картине могут присутствовать как все три основных симптома, так и один-два из них.
Гестоз разделяется по степеням тяжести:
- Легкая степень подразумевает артериальное давление в пределах 15095 мм рт столба и уровне белка 0,033-0,1 грамма на литр. Отечность при этом умеренная и локализуется в основном на кистях и стопах.
- Средняя степень сопровождается подъемом давления до 170/100 мм рт столба и уровнем протеинурии до 1 грамма на литр. Отек распространяется на лицо, бедра и переднюю стенку живота.
- Тяжелая степень гестоза или преэклампсия подразумевает скопление отечной жидкости в полостях тела – брюшной полости, легких.
 Давление может достигать 170-200/110 и более мм рт столба. Количество белка в моче превышает 1 грамм на литр.
Давление может достигать 170-200/110 и более мм рт столба. Количество белка в моче превышает 1 грамм на литр. - Эклампсия или самое тяжелое осложнение подразумевает картину тяжелого гестоза с присоединением нарушений зрения, потерей сознания и судорогами.
Существует ряд таблиц разных авторов, которые дополнительно учитывают также состояние свертывающей системы крови, срок беременности, состояние плода и другие критерии. Постановка диагноза гестоз – это очень ответственная задача для врачей, нередко акушеры привлекают коллег из нефрологов, урологов, кардиологов для смежных консультаций.
Как избавиться от гестоза?
Важно понимать, что можно пытаться продолжать беременность и лечить гестоз с помощью:
- Ограничения потребления жидкости до литра в день.
- Седативных препаратов и растительных сборов – валерианы, мяты, пустырника.
- Антиоксидантных комплексов витаминов А, Е, С.
- Специальных сосудистых препаратов типа Курантила, Пентоксифиллина и прочих.

- Препаратов магния в виде сернокислой магнезии или таблетированного магния. Подробнее о магнезии при гестозе.
- Препаратов против давления – Метопролола, Нифедипина, Допегита.
- Мочегонных препаратов.
Однако все эти меры актуальны лишь при легкой и средней степенях заболевания. Наличие преэклампсии или эклампсии – показание для немедленного родоразрешения во имя спасения жизни женщины.
Александра Печковская, акушер-гинеколог, специально для Mirmam.pro
Полезное видео
Анализ мочи на общий белок
Общий белок в моче (или протеинурия) – патологическое состояние организма, которое сигнализирует о болезни почек и усиленном выводе белка с мочой.
У здорового человека белок в моче отсутствует в принципе или содержится в незначительных количествах. Своеобразным барьером является мембрана, она и задерживает белки, молекулы которых достаточно крупные, чтобы пройти сквозь этот фильтр. При повреждении мембраны, белки плазмы крови проходят сквозь «фильтр» и попадают в мочу. Белок в моче – это явный признак первичных заболеваний почек. Причиной общего белка в моче так же могут быть могут быть воспаление или опухоль мочеиспускательного канала и мочевого пузыря.
При повреждении мембраны, белки плазмы крови проходят сквозь «фильтр» и попадают в мочу. Белок в моче – это явный признак первичных заболеваний почек. Причиной общего белка в моче так же могут быть могут быть воспаление или опухоль мочеиспускательного канала и мочевого пузыря.
Общий белок в моче может означать наличие и таких патологий, как нарушение почечного кровотока, миеломная болезнь, нефросклероз, инфекции и злокачественные опухоли мочеполовой системы, отравление тяжелыми металлами и другие заболевания.
Когда и кому назначается анализ?
- Всем пациентам, которые впервые обратились к врачу
- При сахарном диабете, амилоидозе и любых заболеваниях или подозрениях на болезнь почек
- Пациентам с ишемической болезнью сердца
- Страдающим отеками нижних конечностей
- При артериальной гипертензии
- Людям с ожирением или при беспричинном изменении веса
- При повышенной утомляемости
- Больным, которым назначены нефротоксичные лекарственные средства: цисплатина, нестероидные противовоспалительные препараты, фуросемид.

Показанием к анализу может являться и возраст старше пятидесяти лет.
Расшифровка анализа на общий белок
Только отсутствие белка в моче является нормой, однако минимальное количество (0,3 г в сутки) допускается. Это может быть обусловлено длительным пребыванием человека на солнце, диетой, употреблением в пищу большого количества белковой пищи или сильным физическим перенапряжением пациента.
- Можно выделить следующие количественные интервалы присутствия в моче белка:
- Легкая степень протеинурии диагностируется при наличии белка в моче в количестве до 1 г в сутки. Скорее всего, это говорит об инфекции мочеполовых путей
- Умеренная степень предполагает наличие белка до 3 г в сутки и может диагностировать некроз или гломерунефрит
- При тяжёлой или острой степени (более 3 г в сутки). можно говорить о подозрении на нефротический синдром.
Подготовка к анализу на общий белок в моче
- За сутки до исследования запрещено употреблять алкоголь
- Рекомендовано воздержаться от приема мочегонных средств, а также аспирина, пенициллина или ацетазоламида за 48 часов.

Вы можете сдать анализ мочи на общий белок в одном из центров сети «Медкомиссия №1». Наши филиалы открыты в 7 районах Санкт-Петербурга и оснащены собственными высокотехнологичными лабораториями и оборудованием. Результаты анализа будут готовы в кратчайшие сроки. Мы работаем без выходных!
Преэклампсия — Диагностика — NHS
Преэклампсию легко диагностировать во время плановых осмотров во время беременности.
Во время этих дородовых посещений ваше кровяное давление регулярно проверяется на наличие признаков повышенного кровяного давления, а образец мочи проверяется на содержание белка.
Если вы заметили какие-либо симптомы преэклампсии в период между дородовыми визитами, обратитесь за советом к акушеру или врачу общей практики.
Артериальное давление
Артериальное давление – это мера давления крови на стенки артерий (главных кровеносных сосудов), когда она течет по ним.
Измеряется в миллиметрах ртутного столба (мм рт. ст.) и записывается двумя цифрами:
- систолическое давление — давление, когда сердце бьется и выталкивает кровь
- диастолическое давление — давление, когда сердце отдыхает между ударами
Ваш терапевт или акушерка будут использовать устройство с надувной манжетой и шкалой в качестве манометра (сфигмоманометр) для измерения артериального давления.
Сначала измеряется систолическое значение, а затем диастолическое.
Если, например, систолическое артериальное давление составляет 120 мм рт. ст., а диастолическое артериальное давление составляет 80 мм рт. ст., общее артериальное давление будет 120 на 80, что обычно записывается как 120/80.
Высокое кровяное давление во время беременности обычно определяется как систолическое значение 140 мм рт. ст. или более или диастолическое значение 90 мм рт. ст. или более.
ст. или более или диастолическое значение 90 мм рт. ст. или более.
Анализы мочи
Образец мочи обычно требуется на каждом дородовом приеме. Это можно легко проверить на белок с помощью измерительной палочки.
Щуп – это полоска бумаги, обработанная химическими веществами, поэтому она реагирует на белок, обычно изменяя цвет.
Если тест-полоска даст положительный результат на белок, ваш врач общей практики или акушерка могут попросить еще один образец мочи для отправки в лабораторию для дальнейших анализов.
Анализ крови
Если вы находитесь на сроке от 20 до 35 недель беременности и ваши врачи подозревают, что у вас может быть преэклампсия, они могут предложить вам сделать анализ крови, чтобы исключить преэклампсию.
Он измеряет уровень белка, называемого плацентарным фактором роста (PIGF). Если у вас высокий уровень PIGF, весьма вероятно, что у вас нет преэклампсии.
Если у вас высокий уровень PIGF, весьма вероятно, что у вас нет преэклампсии.
Если у вас низкий уровень PIGF, это может быть признаком преэклампсии, но для подтверждения диагноза необходимы дополнительные анализы.
Дополнительные анализы в больнице
Если у вас диагностирована преэклампсия, вас следует направить к специалисту в больницу для дальнейших анализов и более частого наблюдения.
В зависимости от тяжести вашего состояния вы можете вернуться домой после первоначального осмотра и частых амбулаторных приемов.
В тяжелых случаях вам может потребоваться остаться в больнице для более тщательного наблюдения.
Узнайте больше о лечении преэклампсии.
Последняя проверка страницы: 28 сентября 2021 г.
Следующая проверка должна быть завершена: 28 сентября 2024 г.
Лечение преэклампсии | Pregnancy Birth and Baby
Лечение преэклампсии сосредоточено на снижении артериального давления и управлении другими симптомами, иногда с помощью лекарств.
Единственный способ вылечить преэклампсию — родить ребенка. В некоторых случаях это может означать стимуляцию родов (искусственное начало родов), хотя это зависит от срока беременности. Преждевременное рождение (до 37-й недели беременности) может быть опасным для ребенка, но иногда может потребоваться родоразрешение для обеспечения безопасности как матери, так и ребенка.
Женщинам, подверженным риску преэклампсии, может быть рекомендован прием низких доз аспирина и добавок кальция. Тем не менее, вы не должны принимать какие-либо лекарства во время беременности, не обсудив это сначала со своим врачом или акушеркой.
Легкая преэклампсия
Легкая преэклампсия контролируется частыми дородовыми визитами. На этих встречах:
- ваше кровяное давление будет проверено на наличие повышения (гипертонии)
- ваша моча будет проверена на белок (протеинурия)
- вас спросят о других симптомах, которые у вас есть
В зависимости от ваших симптомов и ситуации вас попросят посещать дородовой прием не реже одного раза в 3 недели, если ваша беременность составляет 24–32 недели. После 32 недель беременности эти встречи будут более частыми.
После 32 недель беременности эти встречи будут более частыми.
Тяжелая преэклампсия
Если преэклампсия тяжелая, вам может потребоваться госпитализация для более тщательного наблюдения и лечения. Поскольку преэклампсия имеет тенденцию ухудшаться, а не улучшаться, маловероятно, что вы сможете вернуться домой, пока ребенок не родится.
Мониторинг
Вы и ваш нерожденный ребенок будете находиться под пристальным наблюдением в больнице, что может включать:
- Ваше кровяное давление будет очень регулярно проверяться на предмет аномального повышения.
- Анализы крови и мочи для проверки работы печени и почек и степени свертываемости крови.
- Физикальное обследование, включая проверку рефлексов ног.
- Вы можете пройти ультразвуковое сканирование, которое создает изображение ребенка для проверки кровотока через плаценту, измерения размера ребенка и наблюдения за дыханием и движениями ребенка. Скорость роста ребенка будет тщательно контролироваться, чтобы проверить медленный рост.

- Электронный контроль сердечного ритма ребенка.
Лечение
Лечение в больнице будет направлено на снижение риска преэклампсии у матери и может включать:
- постельный столик
- антигипертензивный препарат для снижения артериального давления и снижения вероятности осложнений, вызванных высоким артериальным давлением, таких как инсульт
- противосудорожный препарат для предотвращения судорог (припадков) при эклампсии
Преждевременные роды
У большинства женщин с преэклампсией ребенок рождается примерно на 37-й неделе либо в результате искусственных родов, либо путем кесарева сечения.
Ребенок, рожденный до 37-й недели беременности, является недоношенным и может быть не полностью развит. Однако, если у ребенка серьезное заболевание преэклампсией или существует высокий риск дальнейших осложнений, может потребоваться досрочное родоразрешение, так как это единственный способ вылечить преэклампсию. Будут предприняты попытки лечения преэклампсии до 36 недель беременности.
Будут предприняты попытки лечения преэклампсии до 36 недель беременности.
Если необходимо преждевременно родить ребенка, перед родами матери часто дают кортикостероидные препараты, чтобы помочь созреть легким ребенка.Преждевременные роды обычно осуществляются путем кесарева сечения (через разрез в брюшной полости).
Вам должна быть предоставлена информация о рисках как преждевременных родов, так и преэклампсии, чтобы можно было принять наилучшее решение относительно лечения. Ребенку, возможно, придется остаться в отделении интенсивной терапии новорожденных. Это может воспроизвести функции матки и позволить ребенку полноценно развиваться. Как только это станет безопасно, вы сможете забрать ребенка домой.
Осложнения
В некоторых случаях могут развиться дополнительные осложнения, например эклампсия.Это тип приступа, который может быть опасным для жизни матери и ребенка. Однако это случается редко, и менее чем у 1 из 100 женщин с преэклампсией развивается эклампсия.
Белок в моче во время беременности
Обычные анализы мочи являются частью дородовых посещений для выявления инфекции или других состояний. Тестирование на наличие белка в моче (протеинурия) необходимо для определения нормальной функции почек. Хотя в норме белки в моче отсутствуют, их небольшое количество во время беременности является обычным явлением.Это может указывать на дисфункцию почек, но также может быть связано с инфекцией, стрессом или другими состояниями, которые требуют дальнейшего изучения.
Причины появления белка в моче во время беременности
1. Преэклампсия
Женщины с этим заболеванием имеют высокое кровяное давление во время беременности, сопровождающееся задержкой воды и белка в моче. Это может привести к осложнениям, в том числе у детей с низким весом при рождении. Однако при своевременной диагностике и лечении больные женщины могут рожать нормальных детей.Лечение включает в себя соблюдение здоровой диеты с низким содержанием соли и регулярные физические упражнения в соответствии с рекомендациями.
Посмотрите видео, чтобы узнать больше о преэклампсии:
2. Инфекция почек или инфекция мочевыводящих путей (ИМП)
ИМП во время беременности может вызвать появление белка в моче. Если вы чувствуете позывы к мочеиспусканию чаще и испытываете некоторый дискомфорт во время мочеиспускания, у вас может быть ИМП. Если вовремя не начать лечение, это состояние может вызвать инфекцию почек, которая проявляется лихорадкой и ознобом, тошнотой, рвотой и болями в спине.ИМП может не оказать неблагоприятного воздействия на вашего ребенка, но почечная инфекция может привести к преждевременным родам и рождению детей с низким весом.
3. Другие причины
Факторы, которые могут вызвать преходящее увеличение содержания белка в моче, включают эмоциональный стресс, лихорадку, воздействие экстремальных температур, обезвоживание, прием лекарств и интенсивные физические нагрузки.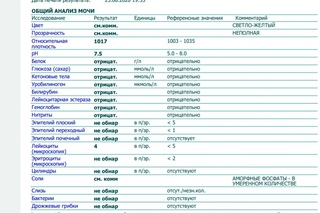 Однако некоторые медицинские состояния могут вызывать протеинурию, требующую дальнейшего изучения, например болезни сердца, диабет, лейкемия, ревматоидный артрит, волчанка, серповидноклеточная анемия и хроническая болезнь почек.
Однако некоторые медицинские состояния могут вызывать протеинурию, требующую дальнейшего изучения, например болезни сердца, диабет, лейкемия, ревматоидный артрит, волчанка, серповидноклеточная анемия и хроническая болезнь почек.
Чтобы узнать точную причину появления белка в моче во время беременности, немедленно обратитесь к врачу для получения соответствующего лечения и предотвращения осложнений.
Как проверить, является ли белок в моче во время беременности нормальным или опасным?
Ваш врач может диагностировать наличие белка в моче во время обычного пренатального теста . Обнаружение белка в моче может быть признаком инфекции мочевыводящих путей. Может потребоваться дальнейший лабораторный анализ мочи, чтобы определить тип инфекции и подходящие антибиотики для ее лечения.
Еще один анализ мочи может быть сделан во время вашего следующего приема, чтобы увидеть, присутствует ли еще белок в моче или его количество увеличилось. У женщин во втором или третьем триместре беременности может развиться преэклампсия — серьезное заболевание, которое может повлиять на вас и ребенка.
У женщин во втором или третьем триместре беременности может развиться преэклампсия — серьезное заболевание, которое может повлиять на вас и ребенка.
Преэклампсия вызывает повышение артериального давления и отрицательно влияет на функцию почек, приводя к задержке продуктов жизнедеятельности в организме. Белки, обычно присутствующие в крови, вытекают из почек в мочу, что приводит к протеинурии.
Для диагностики преэклампсии вам будут измерять кровяное давление и исследовать мочу на протеинурию. Может быть проведен 24-часовой сбор мочи, чтобы определить, сколько белков в моче, а также анализы крови, чтобы проверить ваш анализ крови, свертываемость крови, функцию печени и почек.
Когда обращаться к врачу
В середине беременности и далее следите за такими симптомами, как:
- нечеткость зрения
- мелькает в твоих глазах
- головные боли
- рвота
- боль в верхней правой части живота
- общее недомогание
Эти симптомы должны побудить вас немедленно обратиться за медицинской помощью.
Что еще выявляют анализы мочи во время беременности?
Помимо белка, ваш врач исследует вашу мочу во время ваших пренатальных посещений, чтобы выявить другие состояния, на которые может указывать наличие:
1. Сахар
Несмотря на то, что небольшое количество сахара в моче во время беременности является нормальным явлением, повышенный уровень сахара, наблюдаемый во время последовательных пренатальных посещений, или даже один очень высокий показатель может означать, что у вас есть состояние, называемое гестационным диабетом. Врач также может попросить вас пройти тест на глюкозу между 24-й и 28-й неделями, чтобы проверить наличие этого распространенного состояния.
2. Кетоны
Это вещества, которые обычно не вырабатываются организмом, за исключением случаев, когда он начинает расщеплять жир в отсутствие углеводов для получения энергии. При обнаружении сахара в моче подозревают сахарный диабет. Симптомы кетонурии (кетоны в моче) включают сильную тошноту, рвоту, потерю веса и обезвоживание.
3. Бактерии и клетки крови
Симптомы инфекции мочевыводящих путей можно дополнительно оценить с помощью тест-полоски для поиска ферментов, вырабатываемых клетками крови, или нитритов из бактерий.В случае положительного результата в образце мочи будет проведен посев и тест на чувствительность. Этот тест подтверждает наличие инфекции и предлагает, какие антибиотики можно использовать для эффективного лечения инфекции.
Скрининг на ИМП важен даже для женщин, у которых отсутствуют какие-либо симптомы. Риск развития ИМП на поздних сроках беременности относительно невелик, если во время первой дородовой консультации ваш анализ мочи на ИМП оказался отрицательным.
Почему анализы мочи являются рутинными во время беременности
Будет ли мой лечащий врач просить у меня образец мочи при каждом дородовом посещении?
Возможно.Практика сильно различается от офиса к офису, и ваш врач будет проводить тестирование на разные вещи в разные периоды беременности.
Ваш лечащий врач, скорее всего, попросит вас взять образец мочи во время вашего первого дородового визита и отправить его в лабораторию для полного анализа мочи и, возможно, посева (для проверки на наличие бактерий). Некоторые практикующие врачи будут продолжать просить образец мочи при каждом посещении (или один раз в триместр), и они обычно проверяют его с помощью щупа прямо в офисе. Другие не будут просить образец снова, если у вас нет симптомов, которые требуют анализа мочи.
Некоторые дадут вам конкретные инструкции о том, как получить «образец чистого улова в среднем течении», в то время как другие просто попросят вас немного помочиться в чашку.
Как получить «образец чистого улова в среднем течении»?
Вам дали чашку для образцов и антисептическую салфетку и отправили в туалет, чтобы взять образец мочи.
- Мойте руки.
- Чистыми пальцами отделите половые губы и протрите вульву салфеткой спереди назад.
- Помочитесь в течение нескольких секунд в унитаз, а затем подставьте чашку под струю, пока не соберете достаточное количество для пробы.
 (Не касайтесь внутренней части чашки пальцами.) Затем закончите мочиться в унитаз.
(Не касайтесь внутренней части чашки пальцами.) Затем закончите мочиться в унитаз. - Наденьте колпачок на чашу и передайте ее фельдшеру.
Как проводится проверка щупом?
Медицинский помощник проверяет вашу мочу, опуская в нее цветную тестовую палочку и сравнивая результаты с таблицей. Результаты заносятся в вашу медицинскую карту для просмотра акушеркой или врачом.
На что проверяют мою мочу?
Сахар/глюкоза
Время от времени небольшое количество сахара (глюкозы) в моче во время беременности является нормальным явлением, но если у вас наблюдается повышенный уровень во время нескольких дородовых посещений подряд или очень высокий уровень во время одного посещения, это может означать, что у вас гестационный диабет.
Ваш лечащий врач может попросить вас пройти провокационный тест на глюкозу, чтобы выяснить, так ли это. (Даже если результаты анализа мочи в норме, в период между 24 и 28 неделями у вас будет контрольный тест на глюкозу, чтобы проверить наличие этого относительно распространенного состояния. )
)
Белок
Избыток белка в моче может быть признаком инфекции мочевыводящих путей (ИМП), повреждения почек или некоторых других заболеваний. Позже во время беременности это также может быть признаком преэклампсии , если она сопровождается высоким кровяным давлением.
Если у вас есть белок в моче, но ваше кровяное давление в норме, ваш врач может отправить чистый образец средней порции мочи в стерильном контейнере в лабораторию для тестирования на ИМП.
Кетоны
Кетоны вырабатываются, когда организм начинает расщеплять накопленный или проглоченный жир для получения энергии.Это может произойти, когда вы не получаете достаточно углеводов (обычный источник энергии вашего тела). Это также может быть признаком того, что вы обезвожены.
Если вы страдаете от сильной тошноты и рвоты или потеряли вес во время беременности, врач может проверить вашу мочу на наличие кетонов. Если ваши показания кетонов высоки, и вы не можете удерживать пищу или жидкость, вам могут потребоваться внутривенные жидкости и лекарства. Если в моче обнаружены кетоны в сочетании с сахаром, это может быть признаком диабета.
Если в моче обнаружены кетоны в сочетании с сахаром, это может быть признаком диабета.
Бактерии и клетки крови
Во время вашего первого дородового посещения образец мочи, скорее всего, будет проверен на наличие бактерий, указывающих на ИМП. Это делается с помощью лабораторного анализа мочи и теста на культуру и чувствительность. Культура показывает любые бактерии и изолирует их, а тест на чувствительность показывает, какие антибиотики могут эффективно лечить инфекцию.
Тест проводится даже при отсутствии симптомов ИМП. (Хотя ИМП обычно вызывают болезненные симптомы, когда вы не беременны, во время беременности ИМП может протекать без симптомов.) Если не лечить во время беременности, даже безболезненная, бессимптомная ИМП может прогрессировать до полномасштабной инфекции почек, которая почти всегда требует госпитализации. Таким образом, скрининг проводится в начале беременности для раннего выявления и лечения ИМП.
Если этот первоначальный тест отрицательный, риск развития ИМП на более поздних сроках беременности невелик, если только у вас в анамнезе не было хронических или рецидивирующих ИМП.
Вы можете продолжать сдавать анализы с помощью полосок во время беременности или проводить их только при появлении симптомов.Тест-полоска проверяет наличие определенного фермента (продуцируемого лейкоцитами) и нитритов (продуцируемого определенными бактериями), оба из которых сигнализируют об ИМП. Если какой-либо из них обнаруживается при тесте с полоской, стерильный образец мочи будет отправлен в лабораторию для посева и теста на чувствительность.
Обычно результаты посева мочи и теста на чувствительность приходится ждать около 48 часов. Тем не менее, ваш лечащий врач может назначить вам какие-либо антибиотики до того, как тестирование будет завершено, особенно если у вас есть симптомы инфекции мочевыводящих путей.
После лечения ИМП и через регулярные промежутки времени во время беременности вы будете проходить повторное обследование, если ваш лечащий врач сочтет, что у вас есть риск рецидива ИМП. Кроме того, если у вас в анамнезе была инфекция почек или частые ИМП, ваш лечащий врач может порекомендовать ежедневный прием мягкого антибиотика во время беременности для предотвращения инфекции.
Помимо анализа мочи, во время первого дородового визита вам также сделают анализ крови. Наша статья об общих анализах крови в первом триместре объясняет, что они ищут.
Узнайте больше:
Подробнее:
Preanatal Tests: Обзор
Конечная беременность Список дел: первый триместр
Ультразвук во время беременности
Преднатальное генетическое консультирование
Высокое кровяное давление во время беременности
Обзор темы
эта тема для вас?
Эта тема посвящена высокому кровяному давлению, которое возникает у некоторых женщин во время беременности. Для получения информации о преэклампсии, более серьезном виде высокого кровяного давления, см. тему Преэклампсия.
Что такое высокое кровяное давление?
Повышение и понижение артериального давления в течение дня — это нормально. Но если он остается высоким, у вас высокое кровяное давление. Другое название высокого кровяного давления – гипертония.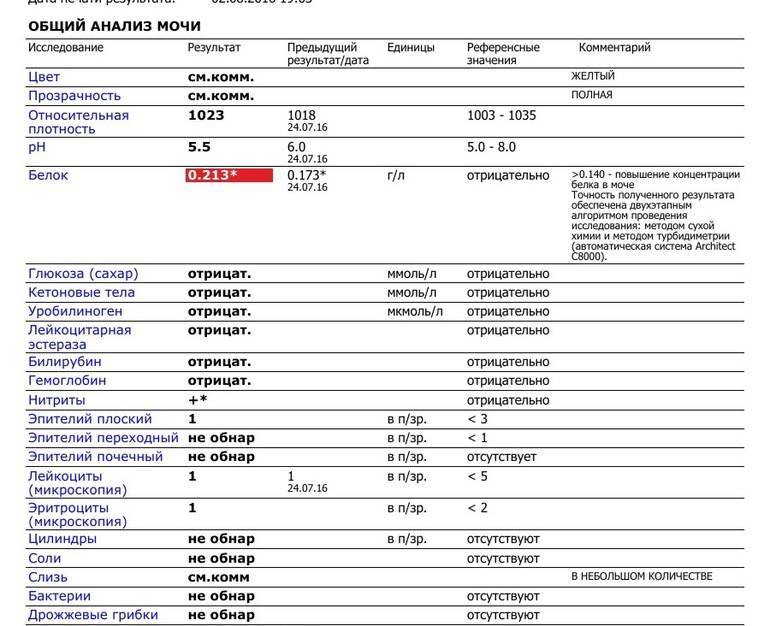
Высокое кровяное давление увеличивает риск инсульта, сердечного приступа и других проблем. Вы и ваш врач обсудите риски возникновения этих проблем в зависимости от вашего артериального давления.
Ваш врач поставит вам целевое значение артериального давления.Ваша цель будет зависеть от вашего здоровья и вашего возраста.
Артериальное давление во время беременности
В норме артериальное давление женщины падает во втором триместре. Затем он возвращается к норме к концу беременности.
Но у некоторых женщин во время беременности повышается кровяное давление. У них может быть:
- Высокое кровяное давление, начавшееся до беременности. Это называется хроническим высоким кровяным давлением. Обычно это не проходит после рождения ребенка.
- Очень высокое кровяное давление, которое начинается во втором или третьем триместре. Это называется гестационной гипертензией. Обычно это проходит после рождения ребенка.
Иногда высокое кровяное давление во время беременности является первым признаком преэклампсии. Это состояние может быть опасным как для матери, так и для ребенка.
Это состояние может быть опасным как для матери, так и для ребенка.
Высокое кровяное давление во время беременности не означает, что у вас может развиться преэклампсия. Но это означает, что вам нужно часто проверять свое кровяное давление.И вам может понадобиться лечение.
Почему высокое кровяное давление во время беременности вызывает беспокойство?
Если у вас очень высокое кровяное давление, это может привести к тому, что ваш ребенок не получит достаточного количества крови и кислорода. Это может ограничить рост вашего ребенка или привести к слишком раннему отделению плаценты от матки. (Это называется отслойкой плаценты.) Это также может привести к мертворождению.
Каковы симптомы?
Высокое кровяное давление обычно не вызывает симптомов. Вы, вероятно, будете чувствовать себя хорошо, даже если ваше кровяное давление слишком высокое.
Немедленно сообщите своему врачу, если у вас есть какие-либо признаки очень высокого кровяного давления или преэклампсии, такие как:
- Сильная головная боль.

- Затуманенное зрение.
- Боль в верхней части живота.
- Быстрое увеличение веса — более 2 фунтов (0,9 кг) в неделю или 6 фунтов (2,7 кг) в месяц.
Как диагностируется высокое кровяное давление?
Высокое кровяное давление обычно обнаруживается во время дородового визита. Это одна из причин, по которой так важно проходить все предродовые осмотры.
Во время каждого дородового визита ваш врач, медсестра или акушерка будут:
- Измерять ваше артериальное давление. Внезапное повышение артериального давления часто является первым признаком проблемы.
- Проверьте свою мочу на белок. Слишком много белка в моче является признаком повреждения почек, вызванного преэклампсией.
- Проверьте свой вес. Быстрое увеличение веса может быть признаком преэклампсии.
Если у вас повышенное кровяное давление во время беременности, вам будут регулярно сдавать анализы для проверки здоровья вашего ребенка.Сюда могут входить:
- Электронный мониторинг сердца плода.
 Это записывает частоту сердечных сокращений вашего ребенка.
Это записывает частоту сердечных сокращений вашего ребенка. - УЗИ плода. Этот тест проводится для проверки вашего ребенка, плаценты и количества амниотической жидкости.
- Ультразвуковая допплерография. Это проверяет, насколько хорошо работает плацента.
Если ваш врач считает, что вы подвержены высокому риску преэклампсии, вам могут назначить другие анализы, в том числе:
- Анализы крови для выявления таких проблем, как повреждение почек.
- Тест на клиренс креатинина для проверки функции почек.
Как лечится?
Возможно, вам придется принять лекарство, если ваш врач считает, что ваше кровяное давление слишком высокое. Лекарства, используемые для лечения высокого кровяного давления во время беременности, включают метилдопу и нифедипин.
Некоторые распространенные лекарства от кровяного давления небезопасны во время беременности. Если вы принимаете лекарство от хронического высокого кровяного давления:
- Поговорите со своим врачом о безопасности вашего лекарства до того, как вы забеременеете или как только узнаете, что беременны.

- Убедитесь, что у вашего врача есть полный список всех лекарств, которые вы принимаете.
Чтобы снизить риск преэклампсии, врач может порекомендовать вам принимать низкие дозы аспирина во втором и третьем триместрах беременности.
Что вы можете сделать, чтобы позаботиться о себе?
Чтобы контролировать кровяное давление и иметь здоровую беременность:
- Не курите. Это одна из лучших вещей, которые вы можете сделать, чтобы помочь вашему ребенку быть здоровым.Если вам нужна помощь, чтобы бросить курить, поговорите со своим врачом.
- Обязательно посещайте все предродовые осмотры, чтобы врач или акушер могли проверить ваше артериальное давление. Вы также можете проверить свое кровяное давление дома.
- Наберите здоровый вес. Ваш врач или акушерка могут помочь вам установить целевой вес во время беременности.
- Если ваш врач разрешит вам, во время беременности регулярно выполняйте физические упражнения. Ходьба или плавание несколько раз в неделю может помочь снизить артериальное давление.
 И это хорошо для вас и вашего ребенка.
И это хорошо для вас и вашего ребенка. - Постарайтесь снизить уровень стресса. Это может быть трудно сделать, особенно если вы продолжаете работать, у вас есть маленькие дети или у вас напряженный график. Но постарайтесь найти время для отдыха.
Высокое кровяное давление при беременности
Что такое высокое кровяное давление?
Если у вас высокое кровяное давление (гипертония), давление крови в ваших кровеносных сосудах (артериях) слишком высокое. Артериальное давление записывается в виде двух цифр.Например, 140/85 мм рт. Это называется «140 на 85». Артериальное давление измеряется в миллиметрах ртутного столба (мм рт. ст.). Первое (или верхнее) число — это ваше систолическое кровяное давление. Это давление в ваших артериях, когда ваше сердце сокращается. Второе (или нижнее) число – это ваше диастолическое артериальное давление. Это давление в ваших артериях, когда ваше сердце отдыхает между ударами сердца.
Нормальное артериальное давление ниже 140/90 мм рт.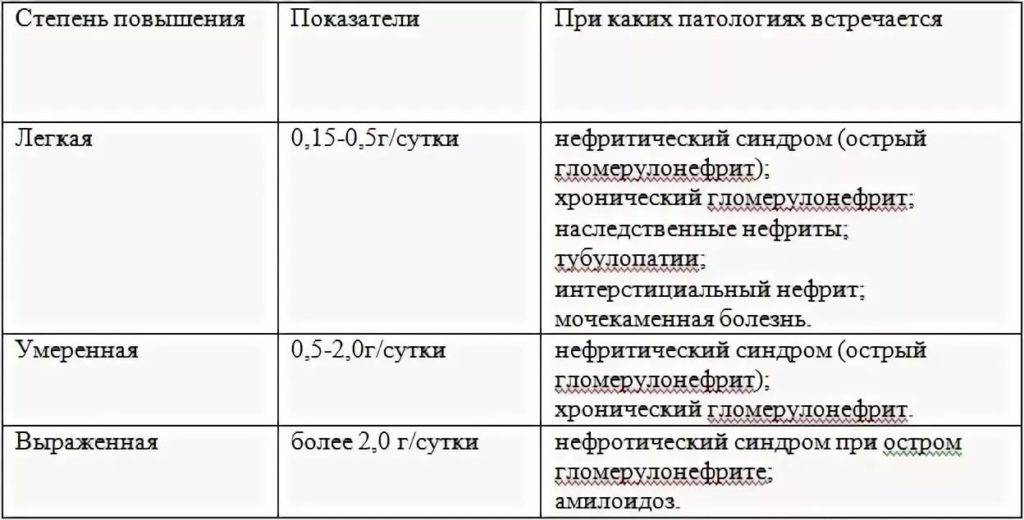 ст. Во время беременности:
ст. Во время беременности:
- Умеренно высокое кровяное давление — артериальное давление от 140/90 до 149/99 мм рт. 99).
- Умеренно высокое кровяное давление – артериальное давление от 150/100 до 159/109 мм рт.ст. (Систолическое — от 150 до 159 и/или диастолическое — от 100 до 109.)
- Сильно высокое кровяное давление — артериальное давление 160/110 мм рт. (Систолическое давление равно 160 или больше и/или диастолическое равно 110 или больше.)
Наше кровяное давление повышается, когда мы беспокоимся или испытываем стресс, например, когда нам нужно спешить. Некоторых людей посещение врача или акушерки вызывает стресс.Важно уделять себе достаточно времени для дородовых визитов, чтобы вы могли расслабиться и ваше кровяное давление не было выше, чем обычно. Ваш работодатель обязан предоставить вам достаточное количество свободного времени для посещения дородовых приемов. Если ваше кровяное давление высокое, когда вы посещаете клинику, но нормальное, когда, например, ваша акушерка измеряет ваше кровяное давление дома, это называется гипертонией «белого халата».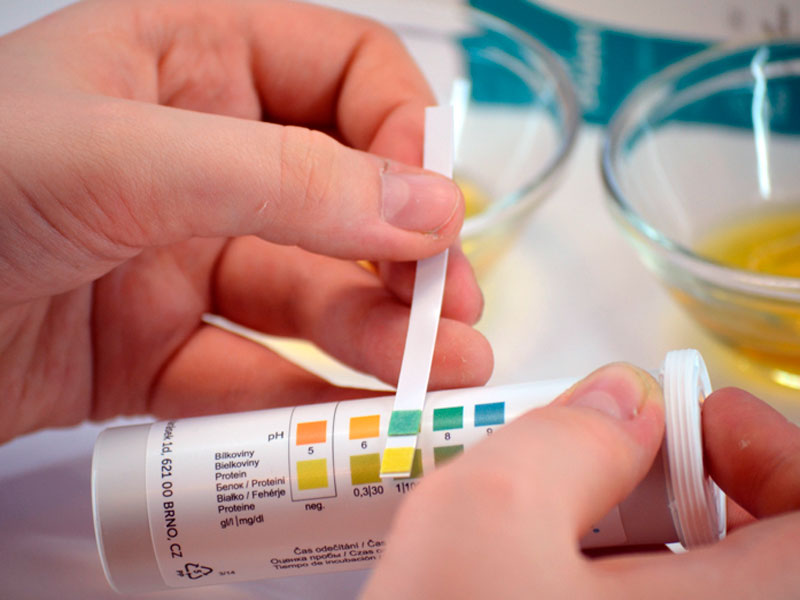 См. отдельную брошюру «Регистрация артериального давления дома и в амбулаторных условиях».
См. отдельную брошюру «Регистрация артериального давления дома и в амбулаторных условиях».
Какие бывают типы высокого кровяного давления у беременных?
Ранее существовавшее высокое кровяное давление
У некоторых женщин уже есть высокое кровяное давление (гипертония) до того, как они забеременеют, и они могут проходить лечение от этого. Возможно, вам придется сменить лекарство, поэтому важно обратиться к врачу до или сразу после того, как вы узнаете, что беременны.
У некоторых женщин обнаруживается высокое кровяное давление до 20-й недели беременности.(Если высокое кровяное давление впервые обнаруживается до 20 недель беременности, это обычно означает, что до беременности у вас не было повышенного артериального давления.)
Таким образом, высокое кровяное давление до 20 недель беременности вызвано не беременностью, а уже существующее или хроническое высокое кровяное давление. Существуют различные причины. См. отдельную брошюру под названием «Высокое кровяное давление (гипертония)».
Если у вас уже было высокое кровяное давление, у вас повышен риск развития преэклампсии во время беременности (см. ниже).
Примечание : если вы принимаете лекарства для лечения высокого кровяного давления, то в идеале вам следует проверить это до того, как вы забеременеете. Некоторые лекарства, которые используются для лечения высокого кровяного давления, не следует принимать во время беременности, например, лекарства под названием:
Это связано с тем, что эти лекарства могут нанести вред развивающемуся ребенку. Если вы принимаете одно из этих лекарств, очень вероятно, что ваше лекарство будет заменено другим лекарством, о котором не известно, что оно наносит вред развивающемуся ребенку.
Гестационное высокое кровяное давление
У некоторых женщин во время беременности может развиться новое высокое кровяное давление. Это называется гестационным высоким кровяным давлением (или гипертонией) или вызванным беременностью высоким кровяным давлением (или гипертонией).
Гестационное высокое кровяное давление – это высокое кровяное давление, впервые развивающееся после 20-й недели беременности. Врачи могут подтвердить этот тип высокого кровяного давления, если у вас не разовьется преэклампсия во время беременности (см. ниже) и , если ваше кровяное давление нормализовалось в течение шести недель после родов.Если у вас гестационное высокое кровяное давление, у вас нет белка в моче, когда ваша акушерка или врач проверили его во время беременности.
Примечание : у некоторых женщин может быть обнаружено новое высокое кровяное давление после 20 недель беременности. Сначала у них может не быть белка в моче при тестировании. Однако позже у них может появиться белок в моче, и поэтому у них может быть диагностирована преэклампсия (см. ниже). Говорят, что у вас гестационная гипертензия только в том случае, если во время беременности у вас не разовьется преэклампсия.
Преэклампсия и эклампсия
Преэклампсия — это состояние, которое может возникнуть у некоторых новых женщин с высоким кровяным давлением после 20-й недели беременности. Преэклампсия также может иногда развиваться у женщин с высоким кровяным давлением до беременности (ранее существовавшее высокое кровяное давление) или у женщин, у которых до беременности в моче обнаруживался белок (например, из-за проблем с почками).
Преэклампсия также может иногда развиваться у женщин с высоким кровяным давлением до беременности (ранее существовавшее высокое кровяное давление) или у женщин, у которых до беременности в моче обнаруживался белок (например, из-за проблем с почками).
Преэклампсия вызывает не только высокое кровяное давление; он также влияет на другие части вашего тела, такие как почки, печень, мозг и систему свертывания крови.Преэклампсия вызывает утечку белка из почек в мочу. Если у вас преэклампсия, у вас будет высокое кровяное давление, а в моче при анализе будет обнаружен белок. Преэклампсия проходит в течение шести недель после родов.
Эклампсия может быть осложнением преэклампсии. При эклампсии у женщины с преэклампсией бывает один или несколько припадков (припадков или судорог). Это серьезное состояние. Цель состоит в том, чтобы успешно выявить и вылечить преэклампсию, чтобы попытаться предотвратить развитие эклампсии.
См. отдельный буклет под названием Преэклампсия, посвященный эклампсии и состоянию, называемому HELLP-синдромом.
Насколько распространено высокое кровяное давление во время беременности?
Повышенное артериальное давление (гипертония) при беременности – достаточно распространенная проблема.
- Примерно 1 из 10 беременных женщин имеет проблемы с высоким кровяным давлением.
- До 3 из 100 беременных женщин уже имеют высокое кровяное давление.
- От 4 до 8 из 100 беременных женщин имеют гестационное высокое кровяное давление, и у них не развивается преэклампсия.
- Преэклампсия развивается у 2–8 из 100 беременных женщин.
- На каждые 100 женщин, у которых уже развилась преэклампсия во время одной беременности, у 16 она снова разовьется при следующей беременности. Примерно у половины этих женщин во время будущей беременности разовьется гестационная гипертензия.
Проблемы с новым высоким кровяным давлением чаще встречаются во время первой беременности.
Каковы возможные проблемы с высоким кровяным давлением во время беременности?
Как правило, чем выше ваше кровяное давление, тем выше риск для вас и вашего ребенка.
Высокое кровяное давление от легкой до умеренной степени
Если ваше артериальное давление остается повышенным от легкого до умеренного и у вас не развивается преэклампсия, риск низкий. У большинства женщин с высоким кровяным давлением (гипертонией) во время беременности артериальное давление повышено незначительно или умеренно.
Однако важно, чтобы ваше кровяное давление и моча регулярно проверялись на протяжении всей беременности и чтобы вы обращали внимание на любые признаки возможной преэклампсии (см. ниже).
Тяжелое высокое кровяное давление или преэклампсия
Тяжелое высокое кровяное давление, особенно при преэклампсии, является серьезным заболеванием.
- Риски для вас как матери включают:
- Повышенный риск инсульта.
- Повреждение почек и печени.
- Повышенный риск проблем со свертываемостью крови.
- Повышенный риск сильного кровотечения из плаценты.
- Приступы (припадки), если у вас развивается эклампсия.

- Риски для вашего ребенка включают:
- Повышенная вероятность плохого роста.
- Повышенная вероятность преждевременных родов.
- Повышенная вероятность мертворождения.
Как узнать, есть ли у меня высокое кровяное давление во время беременности?
Многие женщины с высоким кровяным давлением (гипертонией) во время беременности не имеют никаких симптомов. Вот почему во время беременности врач или акушерка регулярно проверяют ваше кровяное давление.Ваша моча также регулярно проверяется на белок, чтобы выявить возможную преэклампсию.
Однако следует обратить внимание на некоторые симптомы, которые могут быть признаками преэклампсии. Если у вас развился какой-либо из этих симптомов, вам следует срочно обратиться к врачу или акушерке , чтобы они проверили ваше кровяное давление и проверили мочу на наличие белка. К ним относятся:
- Сильные головные боли, которые не проходят.
- Проблемы со зрением, такие как нечеткость зрения, мигающие огни или пятна перед глазами.

- Боль в животе. Боль, возникающая при преэклампсии, обычно локализуется в верхней части живота, чуть ниже ребер, особенно с правой стороны.
- Рвота на более поздних сроках беременности (не утренняя тошнота на ранних сроках беременности).
- Внезапный отек или отечность рук, лица или ног.
- Ощущение одышки.
- Неспособность чувствовать, как ребенок двигается.
- Просто что-то не так.
Примечание : отек или отечность ног, лица или рук (отек) часто встречается при нормальной беременности.У большинства женщин с этим симптомом нет преэклампсии, но при преэклампсии состояние может ухудшиться. Поэтому немедленно сообщайте своему врачу или акушерке о любом внезапном ухудшении отека рук, лица или ног.
Что такое лечение высокого кровяного давления во время беременности?
Если ваш врач или акушерка обнаружат, что у вас повышено артериальное давление во время беременности, они, как правило, проверят наличие белка в моче и спросят, есть ли у вас какие-либо симптомы преэклампсии. Если ваше кровяное давление остается высоким или если у вас есть какие-либо признаки преэклампсии, вас обычно осматривает специалист (акушер). Для того, чтобы посоветовать лечение, специалист должен ответить на различные вопросы, такие как:
Если ваше кровяное давление остается высоким или если у вас есть какие-либо признаки преэклампсии, вас обычно осматривает специалист (акушер). Для того, чтобы посоветовать лечение, специалист должен ответить на различные вопросы, такие как:
- Насколько сильно у вас высокое кровяное давление (гипертония)?
- Есть ли преэклампсия, и если да, то насколько она серьезна?
- На каком сроке ваша беременность?
- Каковы риски для вас, матери и вашего ребенка? Это будет зависеть от тяжести вашего высокого кровяного давления и наличия преэклампсии.
Если высокое кровяное давление остается легким и преэклампсия не развивается
Обычно риск невелик. Вам будет рекомендовано принимать 75-150 мг аспирина ежедневно с 12 недель беременности. Регулярные проверки вашего артериального давления и мочи на содержание белка, а также проверки, чтобы увидеть, как протекает ваша беременность, могут быть всем, что необходимо до естественного времени родов. Проверки могут включать анализы крови и ультразвуковое сканирование, чтобы посмотреть, как растет ваш ребенок, и проверить кровоток от последа (плаценты) к ребенку.Вас может наблюдать акушер. Вам могут понадобиться лекарства для контроля артериального давления во время беременности. Вам может быть предложен анализ крови на фактор роста плаценты, чтобы исключить преэклампсию в период между 20 и 35 неделями беременности, если у вас есть подозрение на развитие преэклампсии.
Проверки могут включать анализы крови и ультразвуковое сканирование, чтобы посмотреть, как растет ваш ребенок, и проверить кровоток от последа (плаценты) к ребенку.Вас может наблюдать акушер. Вам могут понадобиться лекарства для контроля артериального давления во время беременности. Вам может быть предложен анализ крови на фактор роста плаценты, чтобы исключить преэклампсию в период между 20 и 35 неделями беременности, если у вас есть подозрение на развитие преэклампсии.
Если высокое кровяное давление становится тяжелым или если развивается преэклампсия
Существует риск для вас, как матери, и для вашего ребенка, если высокое кровяное давление становится более тяжелым, особенно если у вас развивается преэклампсия.Обычно вас срочно осматривает специалист, и вас могут госпитализировать. Могут быть предложены анализы крови, чтобы проверить, насколько ваше кровяное давление или преэклампсия влияют на вас. Самочувствие вашего ребенка также можно проверить с помощью ультразвукового сканирования. Может быть проведена запись частоты сердечных сокращений вашего ребенка.
Может быть проведена запись частоты сердечных сокращений вашего ребенка.
При выраженном высоком артериальном давлении, особенно при развитии преэклампсии, часто возникает дилемма. Если высокое кровяное давление вызвано беременностью, единственное лекарство — родить ребенка.Это может быть хорошо, если ваша беременность близка к концу. Роды могут быть индуцированы, или ваш ребенок может родиться с помощью кесарева сечения, если это необходимо. Однако, возможно, придется принять трудное решение, если высокое кровяное давление или преэклампсия станут тяжелыми на ранних сроках беременности.
Препарат для снижения артериального давления может быть назначен на некоторое время. Наиболее часто используемым лекарством является лабеталол. Это может позволить вашей беременности протекать дальше, прежде чем родить ребенка. Лучшее время для индукции родов (или родоразрешения путем кесарева сечения) варьируется в зависимости от факторов, упомянутых выше.
Если у вас тяжелая преэклампсия, лекарство сульфат магния может быть введено через капельницу во время родов.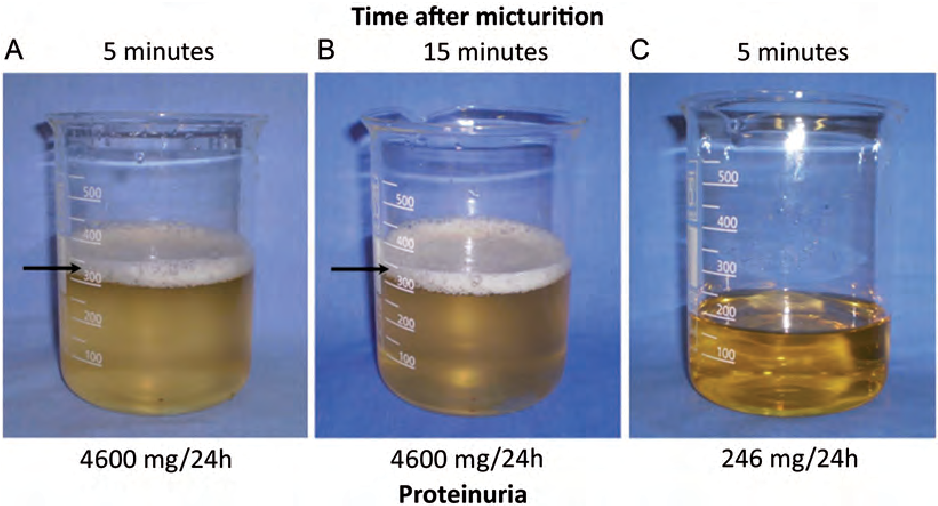 Это может снизить вероятность развития эклампсии и предотвратить припадки (судороги).
Это может снизить вероятность развития эклампсии и предотвратить припадки (судороги).
Преэклампсия: диагностика и лечение
Как диагностируется преэклампсия?
Чтобы диагностировать преэклампсию, ваш лечащий врач измеряет ваше кровяное давление и проверяет мочу на содержание белка при каждом дородовом посещении.
Ваш врач может проверить здоровье вашего ребенка с помощью:
- УЗИ.
- Нестрессовый тест. Этот тест проверяет частоту сердечных сокращений вашего ребенка.
- B иофизический профиль. Этот тест сочетает в себе нестрессовый тест с ультразвуком.
Лечение зависит от тяжести преэклампсии и срока беременности. Даже если у вас легкая преэклампсия, вам необходимо лечение, чтобы убедиться, что она не ухудшится.
Как лечится легкая преэклампсия?
У большинства женщин с легкой преэклампсией после 37 недель беременности не возникает серьезных проблем со здоровьем. Если у вас легкая преэклампсия до 37 недель:
Если у вас легкая преэклампсия до 37 недель:
- Ваш врач регулярно проверяет ваше артериальное давление и анализ мочи. Она может захотеть, чтобы вы остались в больнице, чтобы внимательно следить за вами. Если вы не находитесь в больнице, ваш врач может назначить вам осмотры один или два раза в неделю. Она также может попросить вас измерить кровяное давление дома.
- Ваш врач может попросить вас вести подсчет ударов, чтобы отслеживать, как часто ваш ребенок шевелится. Есть два способа подсчета толчков: Каждый день измеряйте, сколько времени потребуется вашему ребенку, чтобы сделать десять движений.Если это занимает более 2 часов, сообщите об этом своему провайдеру. Или три раза в неделю отслеживайте, сколько раз ваш ребенок двигается за 1 час. Если номер изменится, сообщите об этом своему провайдеру.
- Если вы беременны как минимум на 37 неделе и ваше состояние стабильное, ваш врач может порекомендовать вам родить ребенка раньше. Это может быть безопаснее для вас и вашего ребенка, чем оставаться беременной.
 Ваш врач может дать вам лекарство или разорвать околоплодные воды (амниотический мешок), чтобы начать роды. Это называется стимуляцией родов.
Ваш врач может дать вам лекарство или разорвать околоплодные воды (амниотический мешок), чтобы начать роды. Это называется стимуляцией родов.
Как лечить тяжелую преэклампсию?
Если у вас тяжелая преэклампсия, вы, скорее всего, останетесь в больнице, чтобы ваш врач мог внимательно следить за вами и вашим ребенком.Ваш врач может лечить вас лекарствами, называемыми антенатальными кортикостероидами (также называемыми АКС). Эти лекарства помогают ускорить развитие легких вашего ребенка. Вы также можете получить лекарство для контроля артериального давления и лекарство для предотвращения судорог (называемое сульфатом магния).
Если ваше состояние ухудшится, для вас и вашего ребенка может быть безопаснее родить раньше срока. Большинство детей матерей с тяжелой преэклампсией до 34 недель беременности чувствуют себя лучше в больнице, чем в утробе матери.Если срок вашей беременности составляет не менее 34 недель, врач может порекомендовать вам родить ребенка, как только ваше состояние станет стабильным./GettyImages-642110159-5a690e66875db900368b599e.jpg) Ваш врач может вызвать у вас роды, или вам может быть назначено кесарево сечение (также называемое кесаревым сечением). Если вы еще не на 34 неделе беременности, но вы и ваш ребенок стабильны, вы можете подождать, чтобы родить ребенка.
Ваш врач может вызвать у вас роды, или вам может быть назначено кесарево сечение (также называемое кесаревым сечением). Если вы еще не на 34 неделе беременности, но вы и ваш ребенок стабильны, вы можете подождать, чтобы родить ребенка.
Если у вас тяжелая преэклампсия и HELLP-синдром, вам почти всегда нужно рожать раньше срока. HELLP-синдром — редкое, но опасное для жизни заболевание печени.Примерно у 2 из 10 женщин (20 процентов) с тяжелой преэклампсией развивается HELLP-синдром. Вам может понадобиться лекарство для контроля артериального давления и предотвращения судорог. Некоторым женщинам может потребоваться переливание крови.
Если у вас преэклампсия, можете ли вы рожать естественным путем?
Да. Если у вас преэклампсия, вагинальные роды могут быть лучше, чем кесарево сечение. При вагинальных родах нет стресса от операции. Большинству женщин с преэклампсией безопасна эпидуральная анестезия для облегчения боли при родах, если сгустки крови в норме.
Как преэклампсия может повлиять на вас и вашего ребенка?
Без лечения преэклампсия может вызвать серьезные проблемы со здоровьем у вас и вашего ребенка, вплоть до смерти. У вас может быть преэклампсия, и вы не знаете об этом, поэтому обязательно посещайте все дородовые осмотры, даже если вы чувствуете себя хорошо. Если у вас есть какие-либо признаки или симптомы преэклампсии, сообщите об этом своему врачу.
У вас может быть преэклампсия, и вы не знаете об этом, поэтому обязательно посещайте все дородовые осмотры, даже если вы чувствуете себя хорошо. Если у вас есть какие-либо признаки или симптомы преэклампсии, сообщите об этом своему врачу.
Проблемы со здоровьем у женщин с преэклампсией включают:
- Поражение почек, печени и головного мозга
- Проблемы со свертыванием крови . Обычно ваше тело образует сгустки крови, чтобы остановить кровотечение после царапины или пореза. Проблемы со сгустками крови могут вызвать серьезные проблемы с кровотечением.
- Эклампсия . Это редкое и опасное для жизни состояние. Это когда у беременной женщины бывают судороги или кома после преэклампсии.
- Ход . Это когда кровоснабжение мозга прерывается или уменьшается. Инсульт может произойти, когда сгусток крови блокирует кровеносный сосуд, несущий кровь к мозгу, или когда кровеносный сосуд в мозгу лопается.

Осложнения беременности, вызванные преэклампсией, включают:
- Преждевременные роды
- Отслойка плаценты. Это когда плацента отделяется от стенки матки (матки) перед родами. Он может отделяться частично или полностью. Если у вас отслойка плаценты, ваш ребенок может не получать достаточного количества кислорода и питательных веществ. Влагалищное кровотечение является наиболее частым симптомом отслойки плаценты после 20 недель беременности.
- Задержка внутриутробного развития плода (также называемая ЗВУР).Это когда ребенок плохо растет в утробе матери. Это может произойти, когда у мамы высокое кровяное давление, которое сужает кровеносные сосуды в матке и плаценте. Плацента растет в матке и снабжает ребенка пищей и кислородом через пуповину. Если ваш ребенок не получает достаточного количества кислорода и питательных веществ в утробе матери, у него может быть ЗВУР.
- Низкая масса тела при рождении
Наличие преэклампсии увеличивает риск послеродового кровотечения (также называемого ПРК).

 Давление может достигать 170-200/110 и более мм рт столба. Количество белка в моче превышает 1 грамм на литр.
Давление может достигать 170-200/110 и более мм рт столба. Количество белка в моче превышает 1 грамм на литр.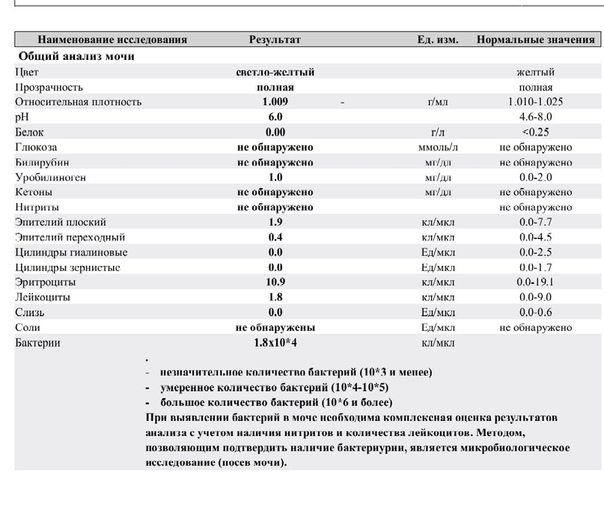
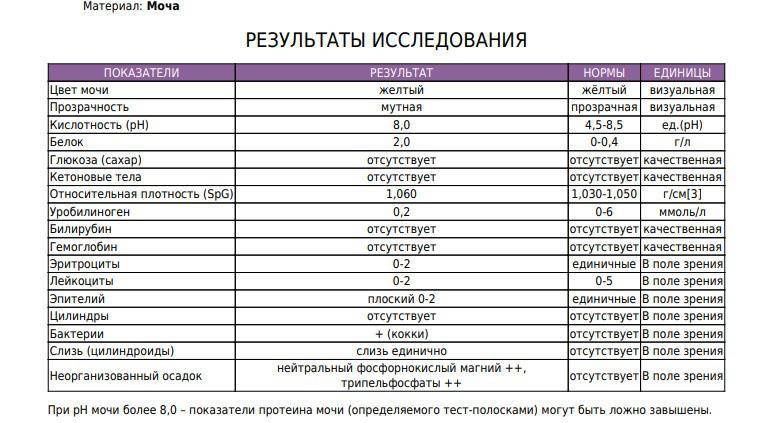
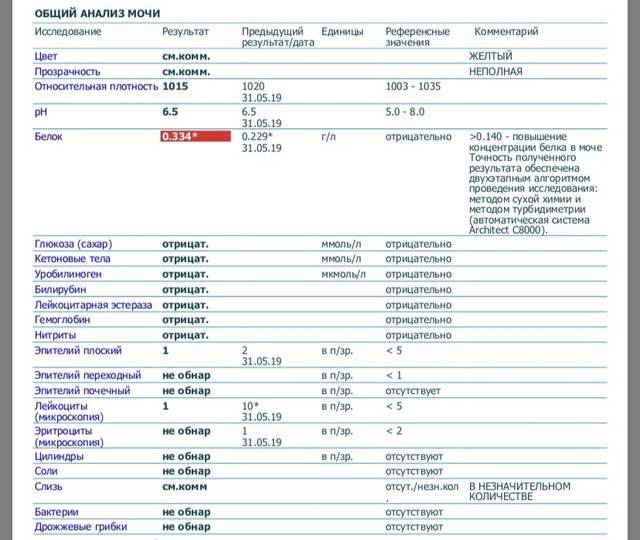
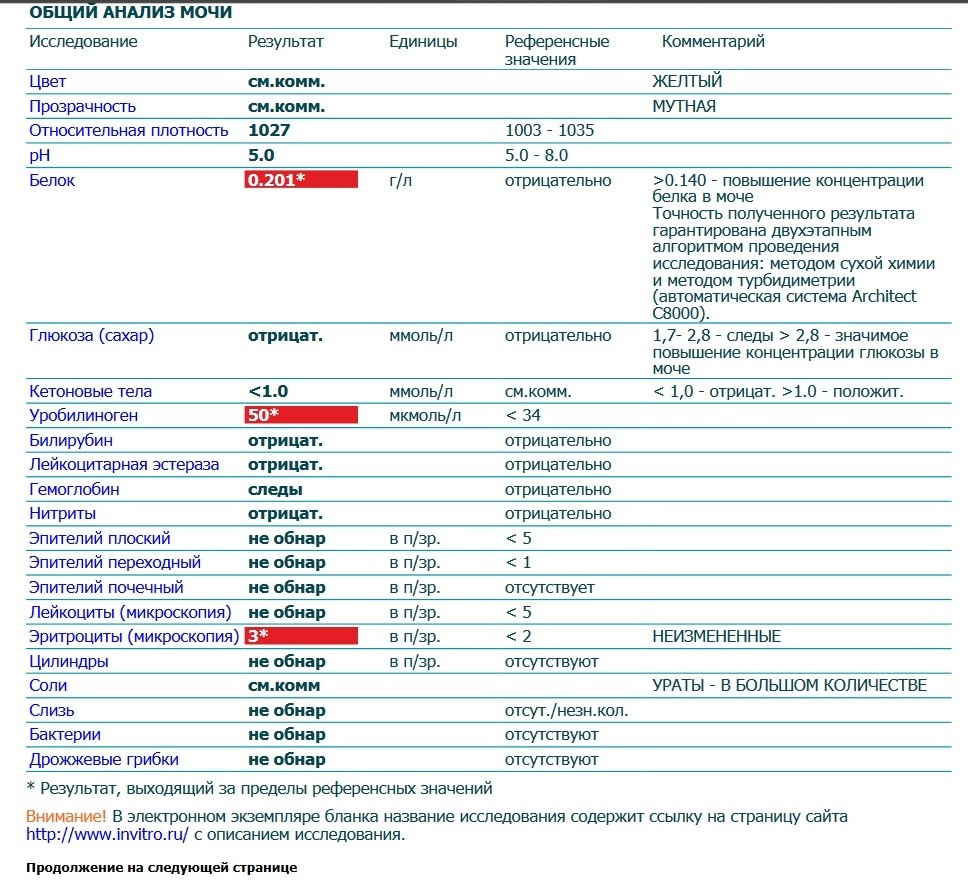
 (Не касайтесь внутренней части чашки пальцами.) Затем закончите мочиться в унитаз.
(Не касайтесь внутренней части чашки пальцами.) Затем закончите мочиться в унитаз.
 Это записывает частоту сердечных сокращений вашего ребенка.
Это записывает частоту сердечных сокращений вашего ребенка.
 И это хорошо для вас и вашего ребенка.
И это хорошо для вас и вашего ребенка.

 Ваш врач может дать вам лекарство или разорвать околоплодные воды (амниотический мешок), чтобы начать роды. Это называется стимуляцией родов.
Ваш врач может дать вам лекарство или разорвать околоплодные воды (амниотический мешок), чтобы начать роды. Это называется стимуляцией родов.