Содержание
Контурная пластика глаз (филлеры под глаза)
Вы замечали, что темные круги под глазами и морщины делают нас старше, а выраженные носослезные борозды могут прибавить минимум лет пять? Эти складки становится заметным недостатком – выражение лица приобретает вид “уставшего человека”. Однако, при желании от них можно легко избавиться.
Контурная пластика глаз сделает взгляд свежим, отдохнувшим, «выспавшимся». Да и консилер больше не понадобится!
Welcome-скидка 20%
на любую инъекционную процедуру в Медиэстетик
Экономия 20%
Экономия 20%
Акция до 31.05
Секрет прост – филлеры
Для работы с этой зоной косметологи выбирают неплотные прозрачные филлеры. Филлер тонким слоем вводится под кожу в области носослезной борозды. Врач аккуратно раскладывает филлер так, чтобы кожа разгладилась и приобрела молодой рельеф. Филлер становится своеобразным барьером и не пропускает синеву и красноту под глазами.
Эффект от процедуры будет заметен сразу, в течение нескольких дней кожа в этой зоне будет выглядеть все лучше и лучше.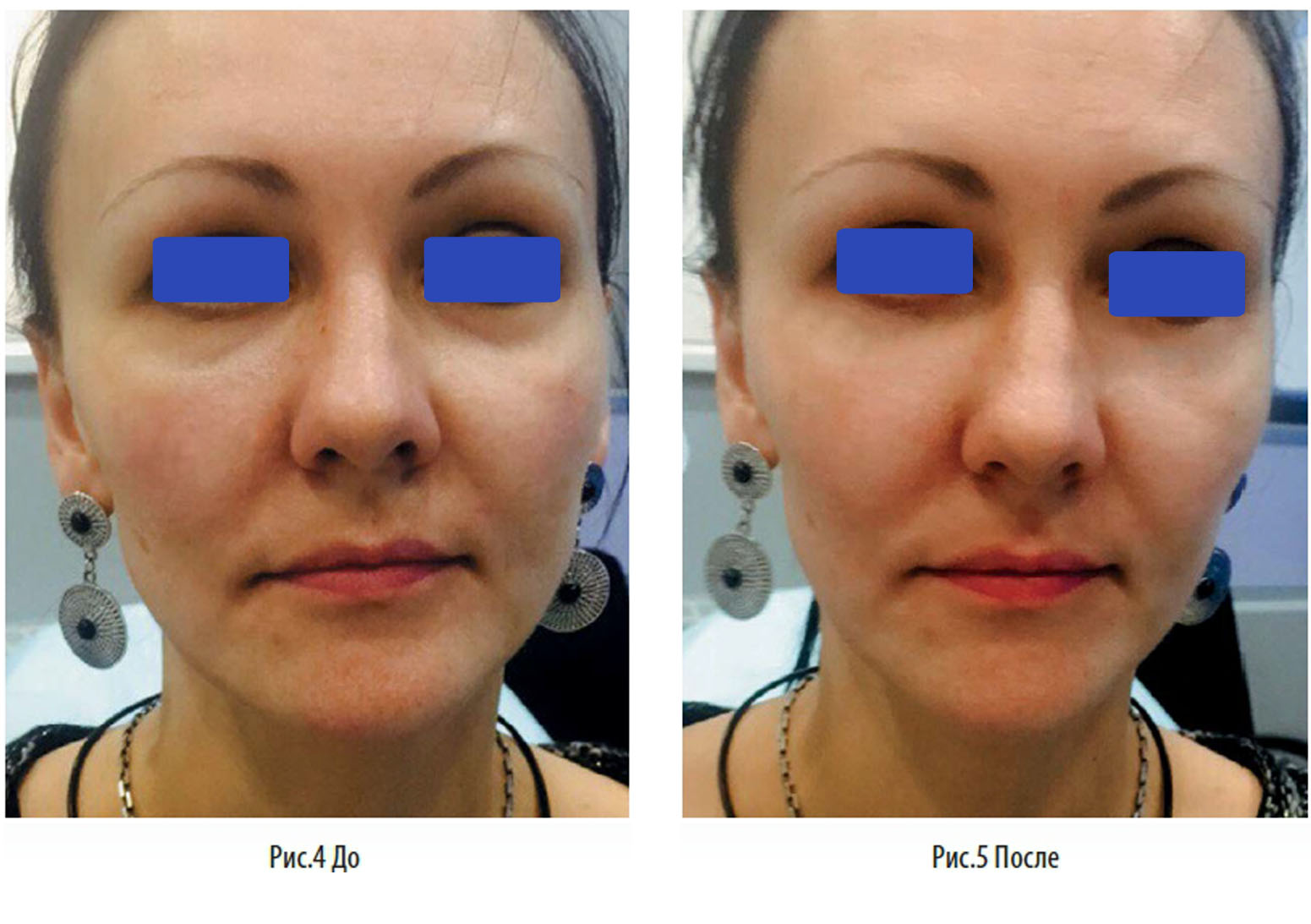 Даже когда действие филлера закончится, глубина носослезной борозды останется значительно меньше, чем была до процедуры. Об ухудшении состоянии кожи не может идти и речи! Не забывайте, что филлеры состоят из гиалуроновой кислоты – основным помощником косметолога в борьбе за молодость.
Даже когда действие филлера закончится, глубина носослезной борозды останется значительно меньше, чем была до процедуры. Об ухудшении состоянии кожи не может идти и речи! Не забывайте, что филлеры состоят из гиалуроновой кислоты – основным помощником косметолога в борьбе за молодость.
Ход процедуры
Всего два прокола потребуется, чтобы скорректировать недостатки кожи вокруг глаз – убрать мешки, синяки и мелкие морщинки. Процедура комфортна, ведь в большинстве препаратов уже включен лидокаин, который сделает процедуру безболезненной. Также, по желанию, перед уколами делается местная анестезия.
Чтобы достичь заметного преображения и омоложения, контурную пластику применяют для нескольких зон одновременно. Так, коррекция кожи вокруг глаз, станет более заметной в сочетании с контурной пластикой скул, нижних век, носогубных складок, овала лица.
Результат который видно сразу
Вы увидите, как преобразилась кожа вокруг глаз: стала ровной и гладкой, обрела здоровое сияние.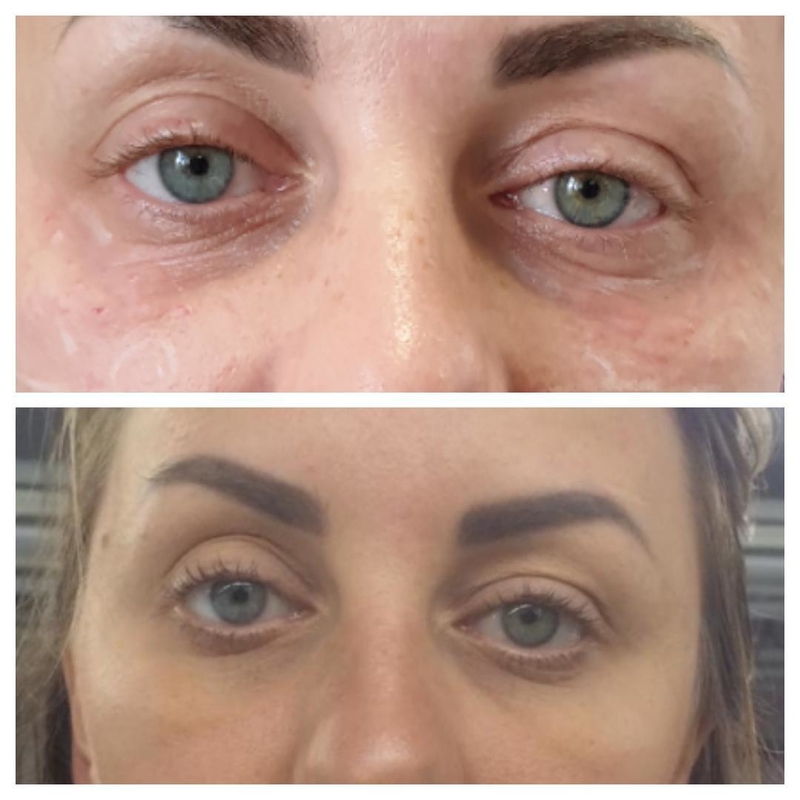 А сеточки из морщинок и более глубокие заломы – выправились. Благодаря этому вы будете выглядеть моложе и свежее.
А сеточки из морщинок и более глубокие заломы – выправились. Благодаря этому вы будете выглядеть моложе и свежее.
Методика очень востребована среди женщин от 25 лет благодаря мгновенному и стойкому эффекту. С помощью контурной пластики кожи вокруг глаз можно:
- избавиться от темных кругов и мешков под глазами;
- скорректировать «гусиные лапки» и мелкие мимические морщины;
- улучшить упругость кожи вокруг глаз и носослезной борозды.
Филлеры абсолютно не чувствуются под кожей, даже при сильном нажатии. Потрогав кожу, в которую ввели препараты, вы не ощутите их тактильно. Контурная пластика не влияет на мимику, после инъекций лицо не утратит своей подвижности.
Более того, никто из знакомых никогда не догадается в чем секрет вашей молодости. После процедуры потребуется всего несколько дней, чтобы спал незначительный отек и ушли мелкие синячки. После короткой реабилитации ваш облик преобразится, а тайна вашего преображения так и останется тайной.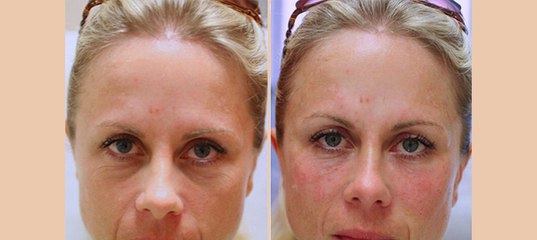
Реабилитация
Первые сутки возможен небольшой отек. Но он спадает на следующий день после процедуры. В течение этого времени не стоит употреблять алкоголь и пищу, которая задерживает жидкость в организме – нужно ускорить нормализацию.
Две недели после контурной пластики стоит отказаться от косметологических процедур: пилинга, ультразвуковой и механической чистки, а также от других инъекционных методик. Однако контурную пластику можно делать одновременно с коррекцией мимических морщин. Опытный врач-косметолог сможет провести две этих процедуры за один сеанс. О преимуществах комбинированного подхода вам сможет рассказать специалист нашей клиники на приеме.
Контурная пластика. Дамский клуб
Современная контурная пластика — безопасная и естественная альтернатива пластической хирургии. Вот уже более 30 лет в мире широко используются инъекции микроимплантантов для коррекции депрессивных косметических дефектов. Показаниями к применению метода контурной пластики с использованием микроимплантантов являются любые нарушения макрорельефа кожи по типу «минус – ткань»: морщины, борозды, атрофические рубцы, послеоперационные и посттравматические депрессии кожных покровов, ассиметрия, а так же необходимость коррекции губ (увеличение объема, изменение формы, устранение возрастных изменений), скул, подбородка и спинки носа.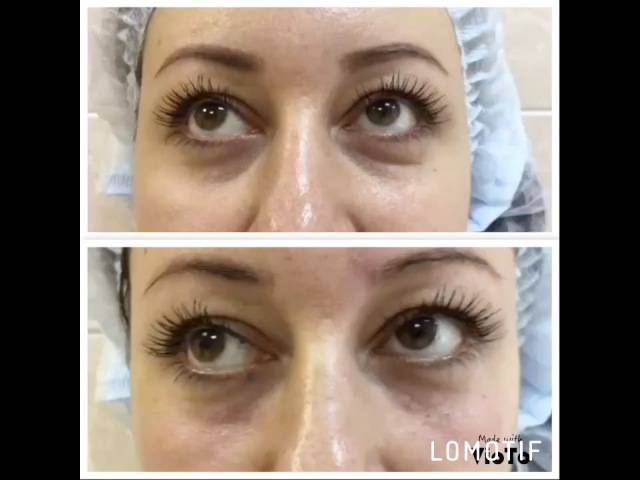 Все препараты и методы инъекционной коррекции дефектов кожи объединены одним принципом — обеспечить дополнительный объем в местах его дефицита.
Все препараты и методы инъекционной коррекции дефектов кожи объединены одним принципом — обеспечить дополнительный объем в местах его дефицита.
Прекрасные результаты в устранении дефектов кожи и омоложении лица дает сочетание методик контурной пластики и ботулинотерапии.
Зоны коррекции
- Межбровные морщины (вертикальные морщины, глабелла, глабеллярные морщины)
Межбровные морщины, так называемые «морщины гнева» — вертикальные мимические морщины между бровями возникают при интенсивной активности мышц верхней части лица. Они поддаются коррекции с помощью ботулотоксина и филлеров.
- Морщины в области глаз (гусиные лапки, периорбитальные)
«Гусиные лапки» (периорбитальные морщины) — мимические морщины — лучики у внешних уголков глаз. Причина их появления в напряжении лицевых мышц: мышцы в глубине дермы растягиваются, со временем образуя все более глубокие морщины. Эффективная коррекция с помощью инъекции ботулинического токсина и филлеров на основе гиалуроновой кислоты.
- Носогубные морщины и складки (назолабиальные)
Носогубные морщины (назолабиальные) складки — морщины, отходящие от крыльев носа к углам рта, углубляются при мышечной активной. Эффективна коррекция филлерами на основе гиалуроновой кислоты и гидроксиапатита кальция.
- Кисетные морщины (периоральные, морщины над верхней губой)
Кисетные морщины (периоральные, морщины над верхней губой) — мелкие вертикальные морщины между носом и верхней губой, вызванные активной мимикой губ. Эффективная коррекция с помощью инъекции ботулинического токсина и филлеров на основе гиалуроновой кислоты
- Морщины марионетки
Морщины марионетки — (комиссуры рта) — тянутся от уголков рта вниз к подбородку, могут быть как бы продолжением носогубных складок ниже углов рта и придают лицу грустное выражение
- Морщины в области щёк
Морщины в области щек — с течением времени жировые пакеты в области щек смещаются вниз, происходит потеря объемов, что ведет к формированию складок и морщин.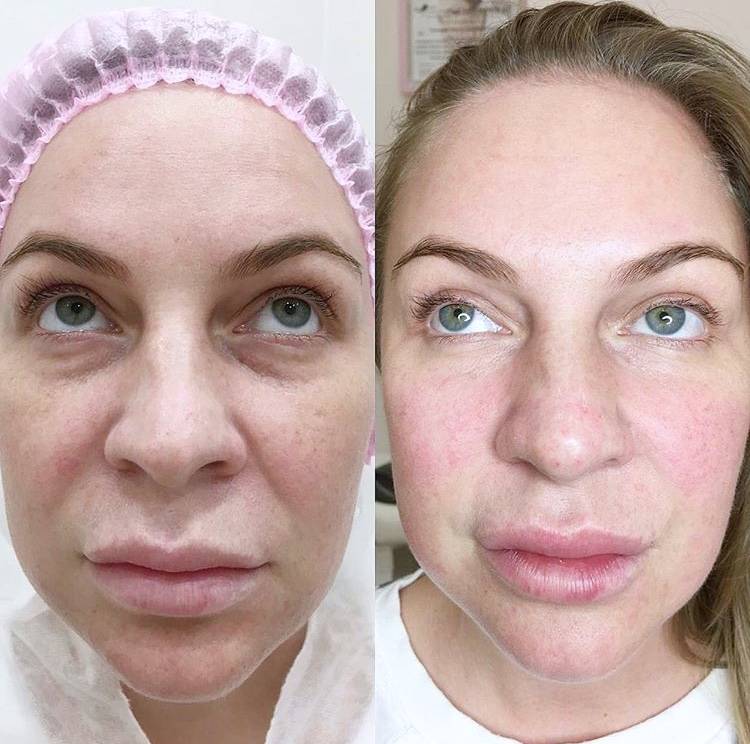 Эффективно устранение морщин в области щек и увеличение утраченного с возрастом объема с помощью филлеров
Эффективно устранение морщин в области щек и увеличение утраченного с возрастом объема с помощью филлеров
- Омоложение рук
Кожа тыльной стороны рук особенно тонкая. С возрастом на руках проступают пигментные пятна на коже, вены и сухожилия. Филлеры восстанавливают утраченный объем тканей на тыльной стороне для омоложения рук
- Нехирургическая коррекция спинки носа
Нехирургическая коррекция спинки носа – сглаживание впадины между горбинкой и переносицей филлером на основе гидроксиапатита кальция. Этот метод также позволяет устранить асимметрию или улучшить профиль и форму носа
- Морщина на подбородке
Глубокая морщина на подбородке (ментальная складка) возникает из-за возрастных изменений расположения нижней челюсти и потери объемов, чаще встречается у мужчин. С помощью филлеров можно убрать эту складку, сформировать более четкий контур подбородка.
- Морщины улыбки
Видимые складки кожи, возникающие в результате избыточной активности мимических мышц
- Коррекция морщин шеи
Толщина кожи шеи намного меньше, чем в других анатомических областях за счет слабого развития подкожной жировой клетчатки. Из-за этой особенности кожа шеи не обладает такой упругостью, как скажем, кожа лица. Кожа на шее легко смещается относительно глубжележащих органов и тканей. Пониженная упругость кожи шейной области приводит к образованию морщин
Из-за этой особенности кожа шеи не обладает такой упругостью, как скажем, кожа лица. Кожа на шее легко смещается относительно глубжележащих органов и тканей. Пониженная упругость кожи шейной области приводит к образованию морщин
- Коррекция носослезной борозды
Носослезная борозда – борозда, которая проходит от внутреннего угла глаза к скуловой дуге. Эффективная коррекция с помощью инъекции филлеров на основе гиалуроновой кислоты
- Заполнение объема в области щек
Запавшие щеки могут являться следствием врожденных анатомических особенностей строения лицевого скелета, возрастных атрофических процессов в подкожно-жировом слое, птоза мягких тканей лица, похудения
- Лифтинг лица, подтяжка без операции
Лифтинг лица, подтяжка без операции – с возрастом происходит потеря эластичности и упругости кожи, подкожный жир уменьшается и перераспределяется, овал лица теряет четкие контуры..jpg) Филлер позволяет восполнить утерянный объем, провести безоперационный лифтинг и подтяжку овала лица без хирургического вмешательства.
Филлер позволяет восполнить утерянный объем, провести безоперационный лифтинг и подтяжку овала лица без хирургического вмешательства.
Преимущества метода контурной пластики:
- Не требуется специальная подготовка
- Безболезненность
- Нетравматичность
- Отсутствие возрастных ограничений
- Моментальный видимый эффект
- Непродолжительная реабилитация (до 24 ч)
- Отсутствие реакции не переносимости
- Устойчивый эффект
Методика: Контурная пластика выполняется инъекционно, подкожно в малых дозах вводится специальный гель (филлер) различной плотности. Таким образом, в зоне воздействия создается необходимый объем. На сегодняшний день оптимальные материалы для контурные пластики определены — это биодеградируемые (рассасывающиеся) препараты на основе гиалуроновой кислоты, они абсолютно безопасны, биосовместимы, неканцерогенны, медленно рассасываются ферментами организма, распадаясь на углекислый газ и воду, полностью выводятся из организма.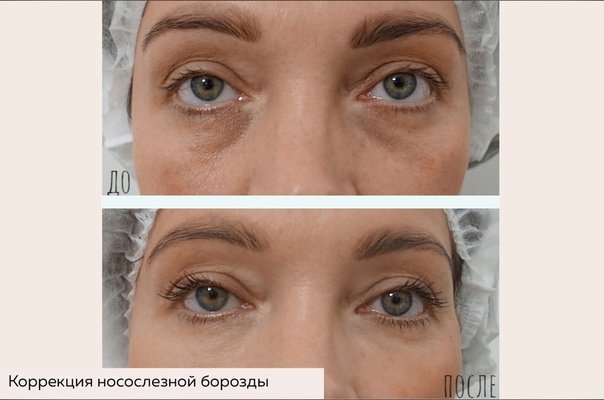 Действие таких препаратов продолжается от нескольких месяцев до 1,5 лет.
Действие таких препаратов продолжается от нескольких месяцев до 1,5 лет.
Проведение процедуры: Перед процедурой контурной пластики необходима консультация врача – косметолога для определения препарата и его объема. В среднем процедура длится 30-40 мин, при ее проведении используется аппликационная анестезия. Сразу после проведения коррекции может наблюдаться покраснение кожи, легкая болезненность в месте инъекции, отечность, гематомы. Возникшие неудобства носят временный характер, и проходят в течении 24 часов.
Общие противопоказания: вирусные и инфекционные заболевания, беременность и лактация, онкологические заболевания, сахарный диабет, прием иммуномодуляторов.
Что необходимо знать: введение препаратов для контурной пластики может проводиться только врачом-дерматокосметологом или пластическим хирургом, прошедшим специальное обучение по применению каждой конкретной группы препаратов и имеющим соответствующий сертификат.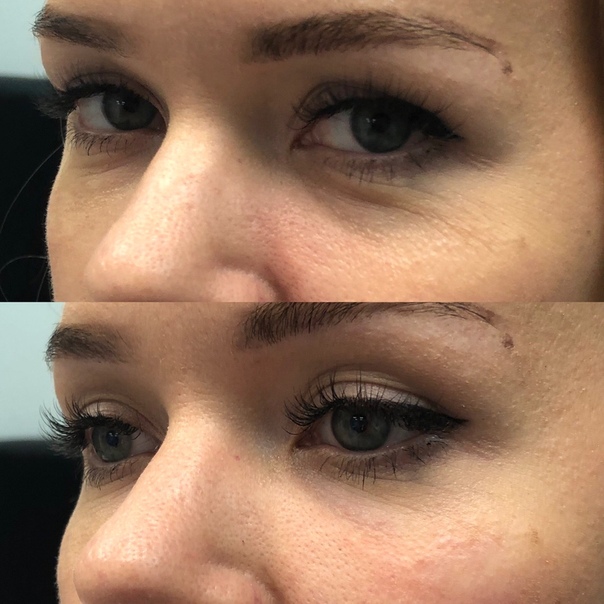
Перед процедурой врач должен в Вашем присутствии вскрыть запечатанную упаковку препарата, огласить название, объем и срок годности. Затем врач заносит все данные в Вашу карту и просит Вас подписать информированное согласие.
Наши врачи-дерматологи используют в своей практике препараты ведущих производителей инновационных медицинских продуктов для эстетической медицины и косметологии.
Записаться на консультацию и прием врача Вы можете по телефону 43-33-00.
Коррекция носослезной борозды филлером в Киеве
Коррекция носослезной борозды — инъекционная процедура заполнения филлером носослезной борозды для уменьшения её глубины.
Современные инъекционные методики позволяют без хирургического вмешательства бороться с эффектом усталых глаз без длительной реабилитации и осложнений.
Носослезная борозда — зона, граничащая между нижним веком и носом. С возрастом имеет тенденцию к углублению — глаза приобретают уставший вид.
Проблема усталых глаз
С возрастом наблюдается потеря жира в области щек и провисание средней трети лица. Это приводит к появлению запустеваний (впалости, борозды) кожи под глазами, придавая глазам уставший вид. Носослезной бороздой называют зону между нижним веком и носом. В молодом возрасте эта зона заполнена жировой клетчаткой. С возрастом содержание жировой клетчатки уменьшается и западение борозды усиливается, образуя все большую тень. В результате, зона кожи между веком и носом выглядит темнее, придавая глазам уставший вид.
Степени прогрессирования носослезной борозды
Степени прогрессирования по Hirmand (H. Anatomy and nonsurgical correction of the tear trough deformity. Plast Reconstr Surg 2010;125(2):699-708)
1 степень прогрессирования выраженности носолезной борозды по Hirmand.2 степень прогрессирования выраженности носослезной борозды по Hirmand.3 степень прогрессирования выраженности носослезной борозды по Hirmand.
Сосудистый фактор
Нарушение микроциркуляции в коже вокруг глаз приводит к отложению пигмента — гемосидерина и меланина в коже, который придает коже темный цвет и усугубляет внешний вид.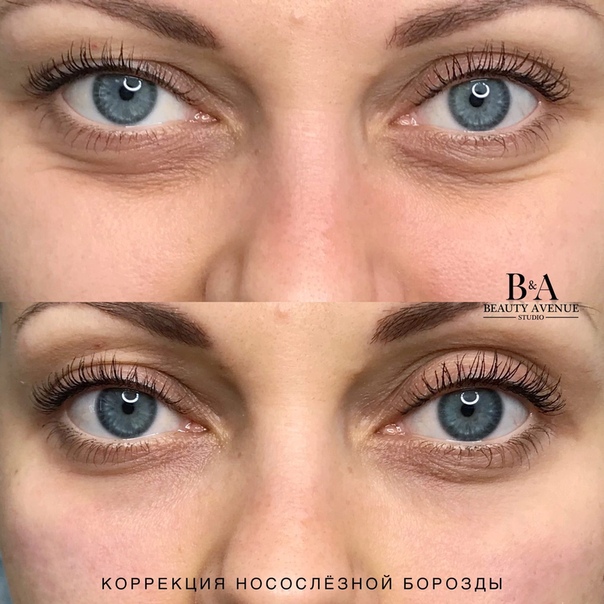 Нарушение кровообращения и лимфооттока в зоне вокруг глаз также вызывает одутловатость под глазами.
Нарушение кровообращения и лимфооттока в зоне вокруг глаз также вызывает одутловатость под глазами.
Анатомические особенности
Подкожная жировая клетчатка зоны вокруг глаз склонна к задержке жидкости и незначительная травматизация, перенапряжения, нарушения водно-электролитного обмена в организме приводят к одутловатости или даже отечности вокруг глаз. Это показательно и особенно заметно утром после сна. У лиц восточного типа темные круги вокруг глаз являются врожденной особенностью и связаны с усиленным отложением пигмента в этой зоне.
Нехирургические методы коррекции носослезной борозды
Коррекция может проводится хирургическим и нехирургическим методами.
В нашей клинике мы предлагаем комплексный подход к нехирургической коррекции борозды окологлазничной зоны.
Наиболее оптимальным и безопасным методом коррекции носослезной борозды является заполнение филером на основе стабилизированной гиалуроновой кислоты. При этом, после предварительной анестезии кожи, шприцем в зону носослезной борозды вводится препарат гиалуроновой кислоты.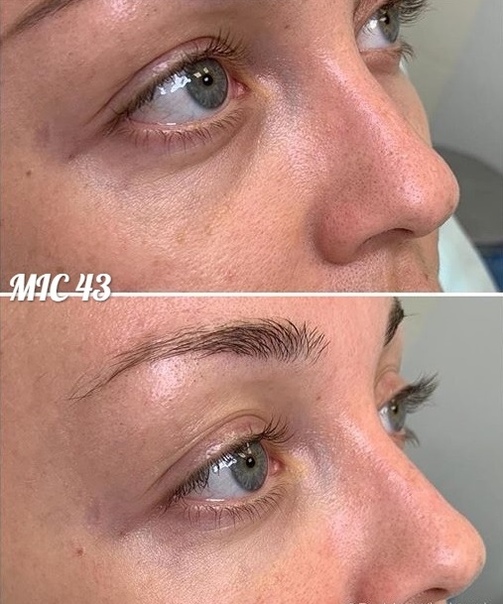 Гиалуроновая кислота физиологически восполняет дефицит собственных тканей, выравнивая борозду слезной зоны. При этом устраняется косметический дефект и глаза уже на следующий день выглядят моложе и отдохнувшими. В зависимости от анатомических особенностей, степени выраженности носослезной борозды используются препараты различной плотности и степени деградации. Во время консультации врач подробно расскажет об этом. Процедура занимает около 20-30 минут не требует специальной подготовки и не имеет реабилитационного периода.
Гиалуроновая кислота физиологически восполняет дефицит собственных тканей, выравнивая борозду слезной зоны. При этом устраняется косметический дефект и глаза уже на следующий день выглядят моложе и отдохнувшими. В зависимости от анатомических особенностей, степени выраженности носослезной борозды используются препараты различной плотности и степени деградации. Во время консультации врач подробно расскажет об этом. Процедура занимает около 20-30 минут не требует специальной подготовки и не имеет реабилитационного периода.
Показания
- Выраженность носослезной борозды 1-3 степени
- Усталый вид глаз
Противопоказания
- тяжелые соматические заболевания в острой стадии
- онкология
- беременность
- нарушение свертываемости крови
- обострение герпеса
- воспалительные высыпания на коже
Подготовка к процедуре
Не требует специальной подготовки.
Рекомендации после процедуры
Не требуется специального ухода
Фото до и после
Женщина 37 лет.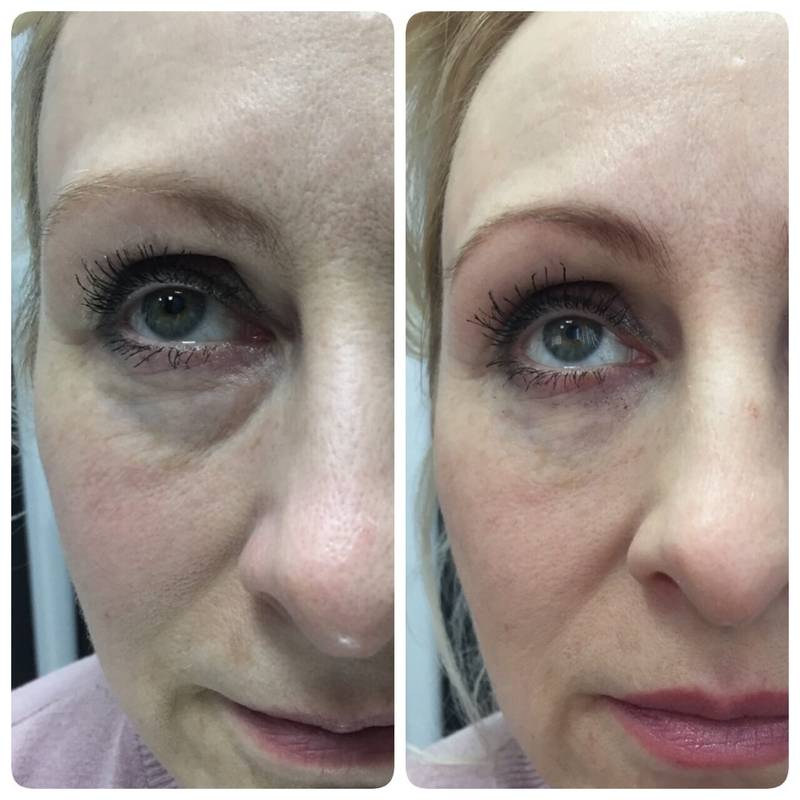 Коррекция носо-слезной борозды гиалуроновой кислотой.
Коррекция носо-слезной борозды гиалуроновой кислотой.
Стоимость
Цены на коррекцию носослёзной борозды в Киеве
Закупочные цены на инъекционные препараты подвержены колебаниям и привязаны к курсу валют, поэтому мы не можем отображать актуальные цены. Позвоните, пожалуйста нашему администратору, чтобы уточнить цены. Извините за причиненные неудобства.
Ниже приведен список филлеров, которые мы наиболее часто используем.
| Цена | Длит-сть | |
| Belotero Soft, 1 мл | уточняйте у администратора | 60 мин. |
| Belotero Balance, 1 мл | 60 мин. | |
| Radiesse, 0,8 мл | 60 мин. | |
| Radiesse, 1,5 мл | 60 мин. | |
| Teosyal Ultra Deep, Швейцария, 1 мл | 60 мин. | |
| Teosyal RHA1, 1 мл | 60 мин. | |
| Princess, Австрия, 1 мл | 60 мин. | |
| Filderma, Испания, 1 мл | 60 мин. | |
| Канюля, 1 шт. |
Часто задаваемые вопросы
Это больно?
Перед процедурой наносится местный анестетик для уменьшения боли.
Это вредно?
Коррекция носослезной борозды проводится стабилизированной гиалуроновой кислотой, которая со временем разрушается и выводится из организма. Филлеры на основе гиалуроновой кислоты держатся до 12 месяцев.
Сколько держится результат?
Результаты сохраняются до 12 месяцев, затем рекомендуется повторная процедура.
Коррекция носослезной борозды филлерами в Москве отзывы, фото, цена
Носослезная борозда и почему она появляется
Носослезка — это небольшая (до 1,5 см) складочка, которая берет начало возле внутреннего уголка глаза, очерчивает подглазничную область, и направляется вниз в сторону скуловой дуги. Сначала практически незаметная, постепенно она становится все более выраженной, а к бальзаковскому возрасту превращается в ощутимо глубокую носослёзную борозду.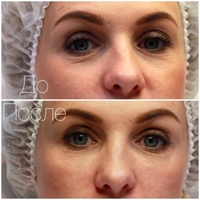 У кого-то проблема проявляется раньше, а у кого-то гораздо позже. Помимо старения организма, есть и другие факторы, влияющие на ее формирование:
У кого-то проблема проявляется раньше, а у кого-то гораздо позже. Помимо старения организма, есть и другие факторы, влияющие на ее формирование:
- отсутствие должного ухода за кожей лица;
- постоянная усталость и недосыпание;
- слишком быстрое похудение;
- хронический стресс, частые расстройства, переживания;
- гормональный дисбаланс;
- вредные привычки (употребление алкоголя, курение).
Даже если нормализовать образ жизни и восстановить уровень стероидов, морщинка не прекратит развитие: кожа с возрастом теряет свою эластичность, меняется ее структура. В молодости носослезная борозда мало выражена за счет упругости дермы и ее достаточной увлажненности. Поэтому до 25-30 лет коррекция филлерами носослёзной борозды обычно не применяется.
Анатомически носослёзная борозда располагается между двумя жировыми образованиями (инфраорбитальным и щечным), и связана с подглазничной костью при помощи септы — мышечной перегородки.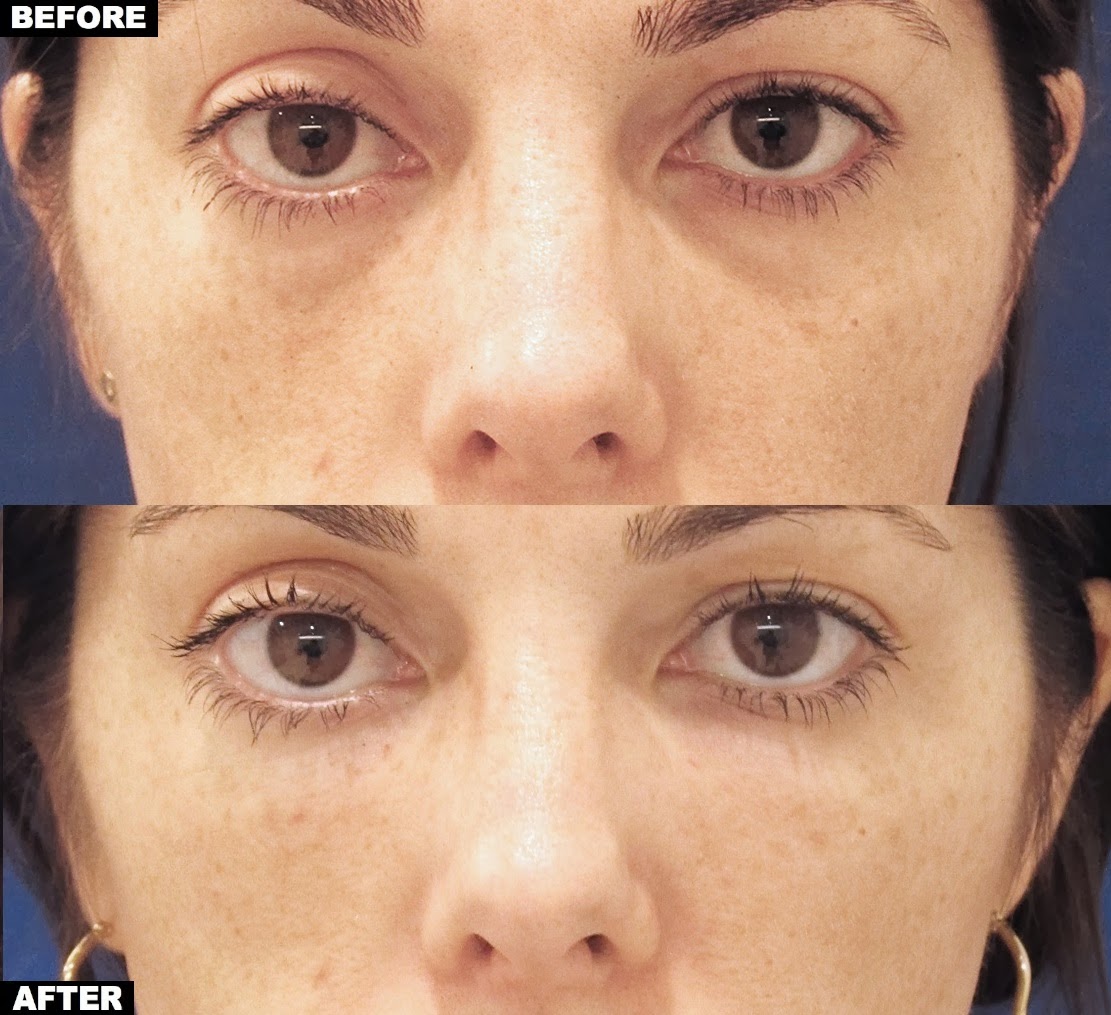 С возрастом плотность этой ткани снижается, связки растягиваются и тянут за собой окружающие ткани. В результате под нижним веком образуется складка, а область вокруг нее темнеет из-за нарушений лимфотока и кровообращения. Выровнять рельеф носослёзной борозды можно несколькими методиками:
С возрастом плотность этой ткани снижается, связки растягиваются и тянут за собой окружающие ткани. В результате под нижним веком образуется складка, а область вокруг нее темнеет из-за нарушений лимфотока и кровообращения. Выровнять рельеф носослёзной борозды можно несколькими методиками:
- Хирургический способ.
- Методы эстетической косметологии.
Хирурги прибегают к методу трансконъюктивальная блефаропластика. Технология заключается в наполнении носослезной складки аутологичным жиром, взятым из других участков тела пациента (бедра, живот). Если борозда слишком глубокая, то жировые клетки берут из области нижних век и переносят их в соседнюю носослезную борозду. Визуально это выравнивает дисбаланс, и борозда становится не заметна.
— липофилинг.
Сущность процедуры такая же, как и у инвазивного вмешательства: морщина корректируется собственным жиром. Отличие заключается в способе введения аутопрепарата в носослёзную борозду. При проведении липофилинга материал вводится в складку при помощи специальной тонкой канюли, без разрезов;
— коррекция филлерами (контурная пластика): в область борозды инъекционно вводят специальные препараты на основе несульфированного гликозаминогликана, который легко поддается моделированию.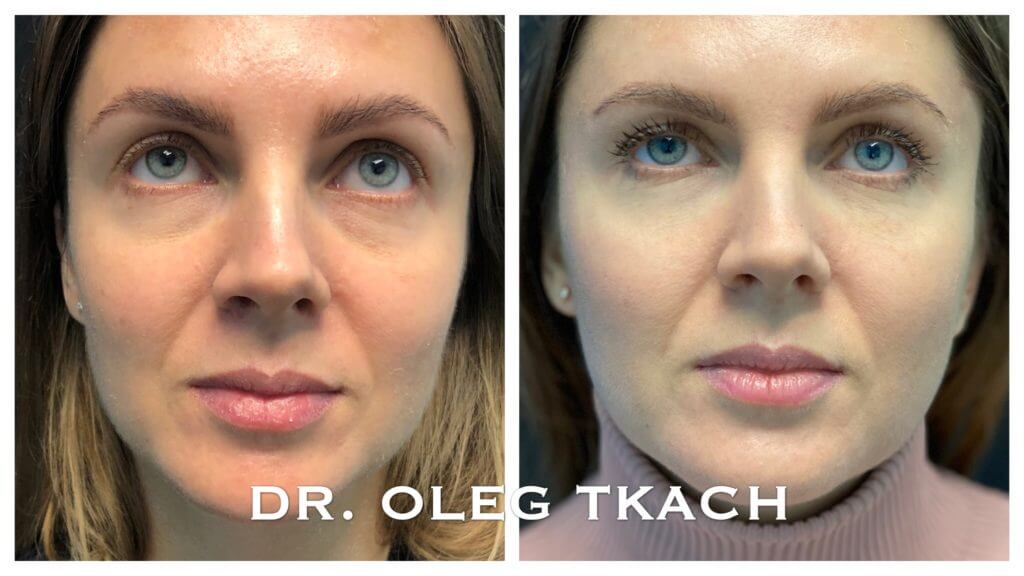
Коррекция борозды филлерами в Москве и их разновидности
Дермальные филлеры — это гелеобразные препараты для введения под кожу борозды специальными иглами с целью коррекции морщин, складок и атрофических рубцов. Все составы имеют стабилизированную структуру, что позволяет им длительное время сохранять форму и не растекаться. Их вводят туда, где требуется добавить объем и выровнять рельеф.
Все продукты для контурного моделирования носослёзной борозды филлерами делят на две группы:
- Биодеградируемые.
- Биосинтетические.
Это филлеры на гиалуроновой основе, которые разрушаются с течением времени ферментом гиалуронидаза и выводятся из организма лимфодренажной и мочевыделительной системами. Если появилась реакция на введение или клиентка не довольна результатом, всегда есть возможность разрушить филлер и удалить его из тела. Самые популярные бренды: Juvederm, Stylage, Perfectha Derm, Perlane, Restylane и другие.
Гиалуроновая кислота — полисахарид, аналогичный тому, который в естественном состоянии имеется практически во всех тканях человека.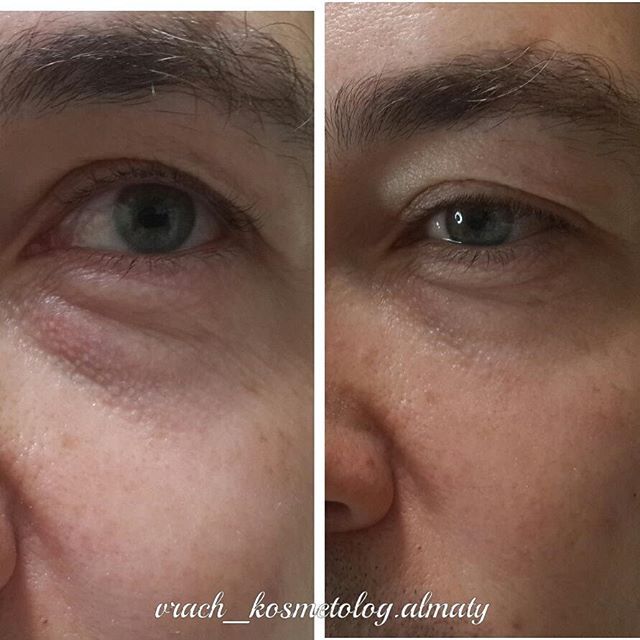 Он не вызывает аллергии и не отторгается организмом. Вещество является активным стимулятором коллагеногенеза и сильным увлажнителем (притягивает молекулы воды в несколько сотен раз больше собственной массы). После его введения усиливается выработка фибриллярных белков, что способствует формированию дополнительного натурального каркаса, поддерживающего дерму в натянутом состоянии.
Он не вызывает аллергии и не отторгается организмом. Вещество является активным стимулятором коллагеногенеза и сильным увлажнителем (притягивает молекулы воды в несколько сотен раз больше собственной массы). После его введения усиливается выработка фибриллярных белков, что способствует формированию дополнительного натурального каркаса, поддерживающего дерму в натянутом состоянии.
Искусственно созданные продукты, не имеющие аналогов в живых организмах. Все препараты являются биосовместимыми, аллергические реакции вызывают крайне редко. Перед выпуском в торговую сеть проходят дерматологический контроль. К таким филлерам относят составы на основе молочной кислоты, микросферы полиметилметакрилата (ПММА), животный очищенный коллаген. Известные бренды: Evolence, CosmoDerm и CosmoPlast, Sculptra и т. д.
Внешний вид клиентки преображается практически сразу же после введения филлеров в область борозды. В процессе коррекции вещества вводят в места кожных провалов, тем самым заполняя образовавшиеся «пустоты». В результате заломы распрямляются, а кожа становится гладкая и ровная.
В результате заломы распрямляются, а кожа становится гладкая и ровная.
Показания и противопоказания для коррекции борозды филлерами
Коррекция носослезной борозды филлерами в Москве на основе гиалуроновой кислоты поможет вернуть молодость и эстетический вид лицу. Контурная пластика показана для следующих целей:
- восстановление недостающего объема и увлажнение мягких тканей в зоне складки под нижним веком;
- ликвидация синюшности и мешков под глазами;
- комплексное омоложение зоны вокруг глаз;
- нормализация тонуса тканей дермы нижних век;
- борьба с возрастными нарушениями кожи в области глаз.
Инъекционные методы коррекции относятся к малоинвазивным процедурам, поэтому существует список противопоказаний, когда их проводить нельзя:
- блефаропластика со сроком давности менее полугода;
- беременность и период грудного вскармливания;
- психические заболевания;
- злокачественные новообразования;
- патологии соединительной ткани;
- аллергия на вводимые препараты;
- нарушения гемостаза.

К временным противопоказаниям относят острые респираторные заболевания, конъюнктивит, герпес. Не рекомендуется вводить филлеры во время менструации. Полный перечень состояний, при которых невозможно прибегнуть к манипуляции, вам предоставит врач на первичной консультации.
Этапы процедуры
На предварительном собеседовании врач обговаривает с пациентом условия и способы проведения манипуляции. После чего проводит осмотр проблемных зон, собирает анамнез, выявляет имеющиеся противопоказания, подбирает подходящий филлер для коррекции. Схема процедуры:
- Подготовка к инъекции:
- Моделирование: в намеченные точки вводится филлер при помощи тонкой иглы или канюли.
 Препарат вводят медленно, малыми дозами. Это позволяет распределить его равномерно по всей площади носослезной борозды.
Препарат вводят медленно, малыми дозами. Это позволяет распределить его равномерно по всей площади носослезной борозды. - Легкий массаж зоны помогает гелю рассредоточиться по тканям и получить максимально эстетичный результат.
- Нанесение противовоспалительного или успокаивающего кожу средства.
— очищение кожи от косметических средств и дезинфекция рабочей зоны;
— создание меток на местах введения моделирующего состава;
— нанесение местного анестетика и проведение аппликации на 20 — 40 минут;
— удаление излишков обезболивающего крема.
Регенерирующая маска после процедуры помогает снять гиперемию и отечность тканей носослезной борозды. Стадия восстановления для каждого клиента индивидуальна, и зависит от особенностей организма. В среднем этот срок составляет от 7 до 14 дней.
Рекомендации по уходу за носослезной бороздой в период восстановления
После процедуры развивается небольшой отек, который не требует специальной терапии и проходит самостоятельно в течение нескольких дней. Ускорить процесс помогут лед, а также регенерирующие крема с пантенолом и алоэ вера. Во время восстановительного этапа необходимо выполнять некоторые требования специалиста:
- несколько дней не наносить декоративную косметику на места уколов;
- в течение 14 дней нельзя использовать пилинги;
- не массировать область коррекции в течение 2 месяцев;
- при выходе на улицу использовать защиту от ультрафиолета.

В течение нескольких дней после моделирования носослёзной борозды необходимо ограничить физические нагрузки и занятия спортом. Спать желательно на спине. При наличии болезненности, можно принять нестероидный противовоспалительный препарат, но только после согласования с дерматокосметологом.
Преимущества коррекции носослезной борозды филлерами
Контурная пластика подглазничной области имеет следующие достоинства:
- исчезают мешки под глазами;
- выравнивается цвет дермы;
- происходит общее омоложение зоны;
- рельеф поверхности становится ровным;
- появляется эффект лифтинга дермы под нижним веком;
- разглаживаются мимические морщинки.
Кроме видимых положительных результатов, преимущество заключается и в том, что процедура проходит амбулаторно, не требует госпитализации. Реабилитационный период протекает гладко, быстро, без осложнений. Омоложение таким способом гарантирует стойкий эффект на протяжении нескольких лет.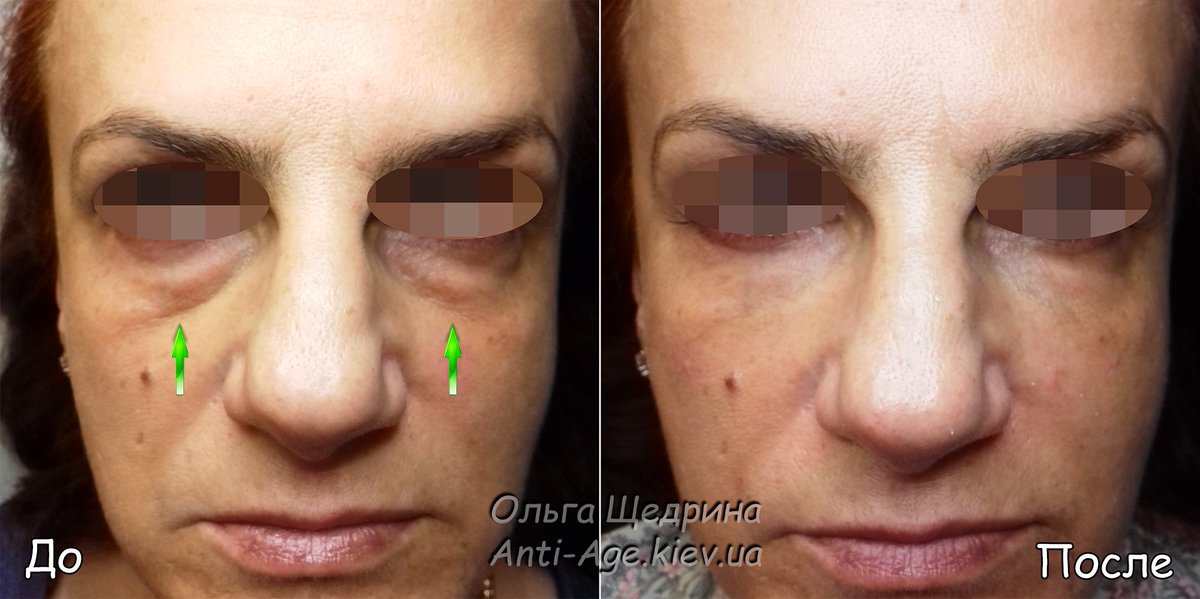
Без боли и страха к лечению
Используем только сертифицированные препараты и аппараты
Приятные цены
В нашей клинике очень демократичные цены и постоянно обновляются скидки
Качество
Удобный график работы. Индивидуальный подход к каждому клиенту. Чуткий и внимательный персонал.
Индивидуальный подход
Мы составляем индивидуальный план омоложения для каждого пациента
Квалифицированные специалисты
Квалифицированные специалисты работающие по методикам др. Корчагиной Елены Анатольевны! 9 врачей из них — 2 кандидата наук и 3 врача первой категории.
Спецпредложения
Для постоянных клиентов мы разработали систему акций и скидок
Расположение клиники
Удобное расположение клиники, с хорошей транспортной доступностью
Парковка
Для всех пациентов бесплатная парковка
| Оформите заявку на услугу, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы. | Записаться |
Обзор анатомии, методов лечения и их результатов
J Cutan Aesthet Surg. 2012 октябрь-декабрь; 5 (4): 229–238.
Джайшри Шарад
Skinfiniti Aesthetic Skin Laser Clinic, Нави Мумбаи, Махараштра, Индия
Skinfiniti Aesthetic Skin Laser Clinic, Нави Мумбаи, Махараштра, Индия
Адрес для корреспонденции: Др. , Участок Сан Вихар — 153, Сектор — 12, Ваши, Нави Мумбаи, Махараштра, Индия.Электронная почта: moc.liamg@91eerhsiaj Авторские права: © Журнал кожной и эстетической хирургии
Это статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование и распространение , а также воспроизведение на любом носителе при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.
Abstract
Деформация слезной впадины является серьезной проблемой для многих людей, которым требуется периорбитальное омоложение.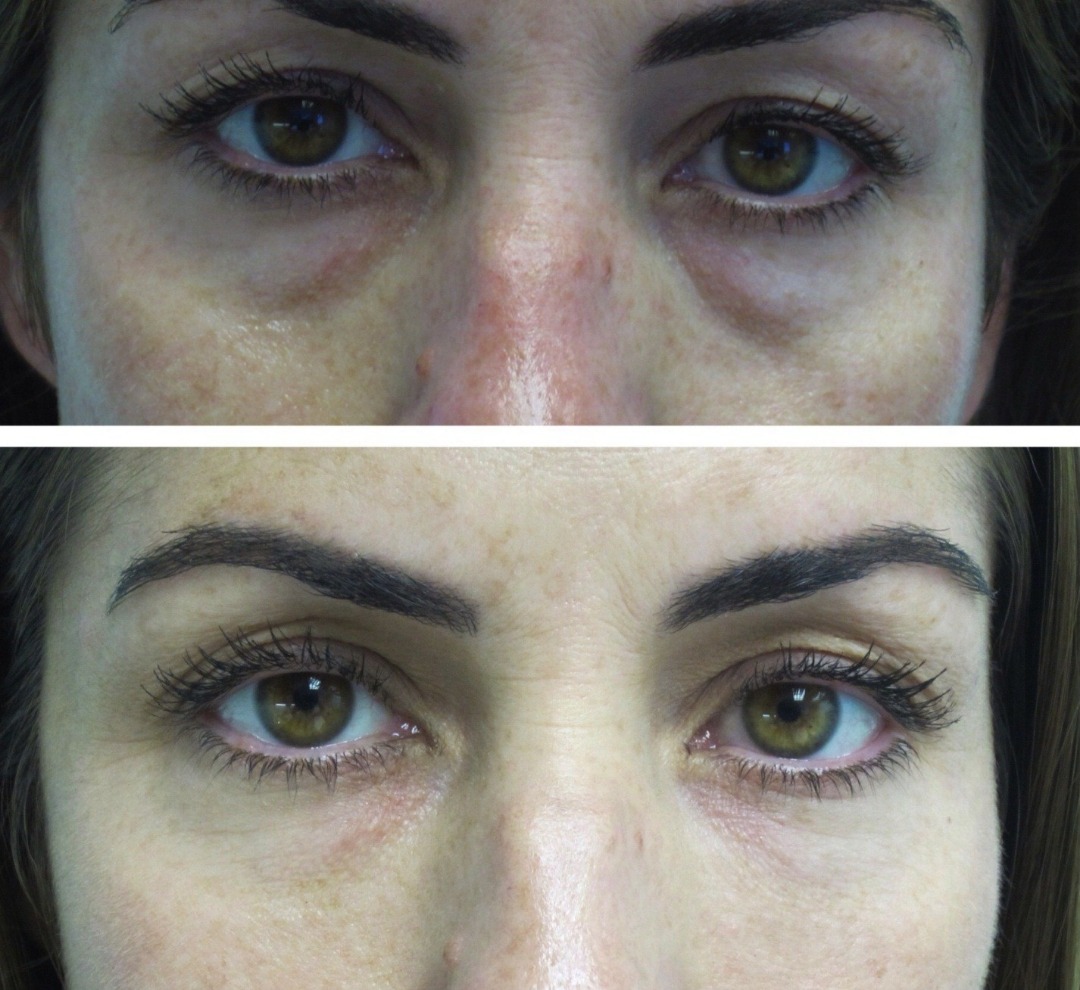 Выраженная деформация слезной канавки характеризуется запавшим взглядом глаза, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на адекватный отдых, и не поддается попыткам косметического сокрытия. Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей. Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге.В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулотоксина и замещение объема. Были изучены различные оригинальные исследовательские статьи, публикации в учебниках и обзорные статьи. Перечислены данные, относящиеся к историческому аспекту и анатомии слезной канавки. Проанализированы методики разных авторов, обобщены их результаты и сложности.
Выраженная деформация слезной канавки характеризуется запавшим взглядом глаза, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на адекватный отдых, и не поддается попыткам косметического сокрытия. Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей. Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге.В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулотоксина и замещение объема. Были изучены различные оригинальные исследовательские статьи, публикации в учебниках и обзорные статьи. Перечислены данные, относящиеся к историческому аспекту и анатомии слезной канавки. Проанализированы методики разных авторов, обобщены их результаты и сложности. Здесь также описана авторская техника.
Здесь также описана авторская техника.
КЛЮЧЕВЫЕ СЛОВА: Темные круги, наполнитель, гиалуроновая кислота, слезная впадина, под глазами
ВВЕДЕНИЕ
Деформация слезной впадины является серьезной проблемой для многих людей, стремящихся к периорбитальному омоложению. Выраженная деформация слезного желоба характеризуется запавшим видом глазного яблока, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на адекватный отдых, и не поддается попыткам косметического сокрытия.Круги под глазами, вызванные деформацией слезной канавки, могут быть подтверждены и показаны пациенту вместе с их исчезновением, когда пациент сфотографирован с использованием вспышки. [1]
Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей. Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге.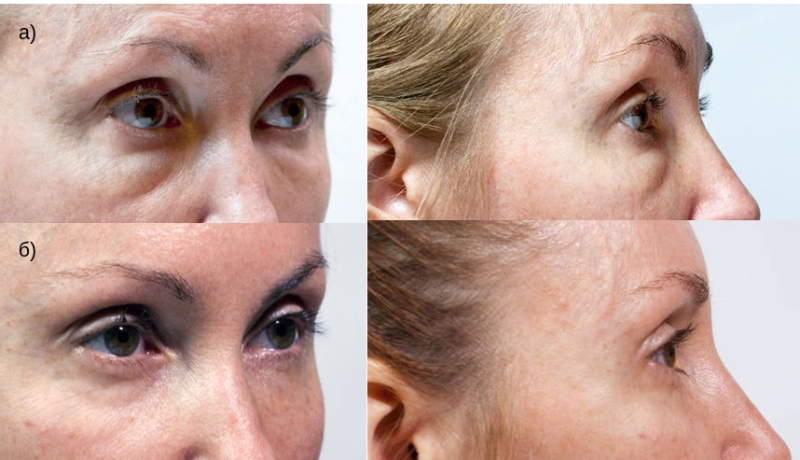 В последнее время хирурги лучше осознали необходимость восстановления объема орбиты как части общей стратегии омоложения.В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулотоксина и замещение объема.
В последнее время хирурги лучше осознали необходимость восстановления объема орбиты как части общей стратегии омоложения.В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулотоксина и замещение объема.
Процитируем Глейзера и др. .: «Эстетически привлекательное нижнее веко должно иметь относительно плавный переход между пресептальной и орбитальной частями orbicularis oculi и переходить в верхнюю скуловую область без определенной точки перехода». [2]
Темные круги часто возникают в результате деформации слезной канавки [].Однако причины темных кругов могут быть многофакторными. Также играют роль изменения толщины кожи, дряблость, гиперпигментация и актинические изменения. Тонкая кожа или заметное скопление подкожных вен усиливают потемнение периорбитальной области. [1,3]
Деформация слезоточивого желоба, приводящая к темным кругам у молодой индийской женщины
Кроме того, выпадение орбитального жира может косвенно вызывать затемнение на нижних веках.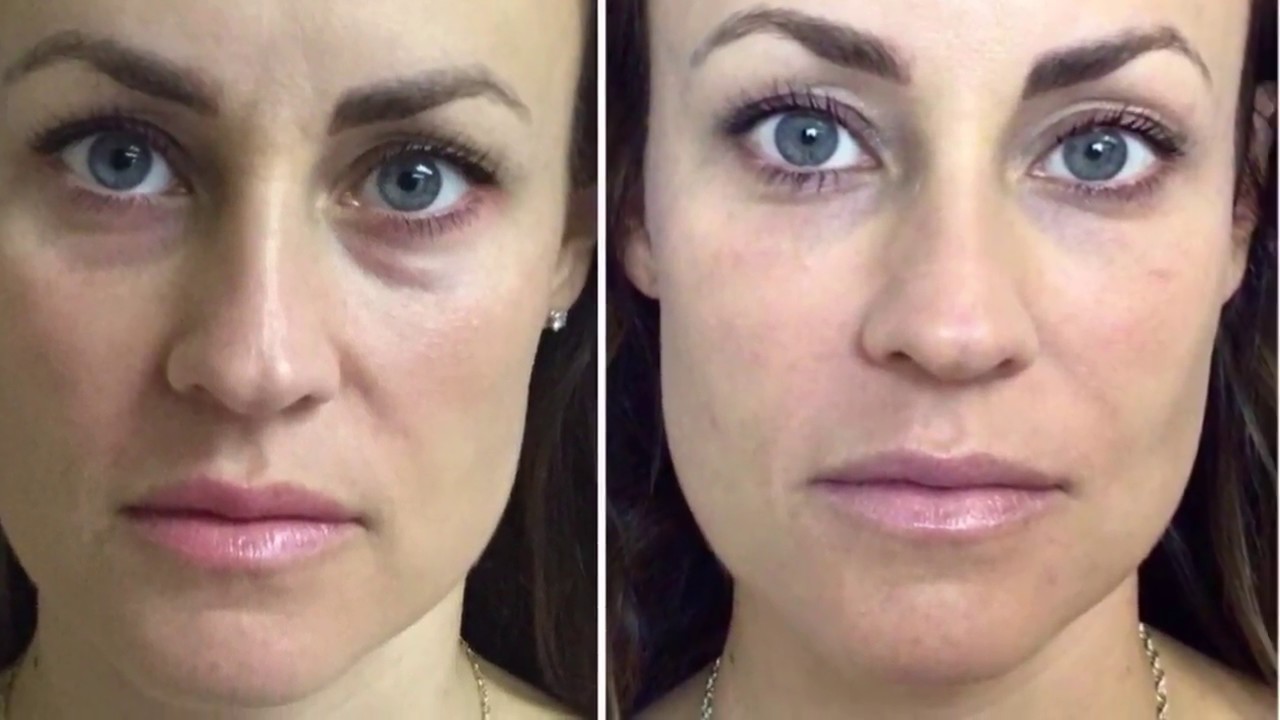 4]
4]
АНАТОМИЯ
Герцог-Элдер и Вибар впервые ввели термин назо-югальная складка в 1961 году.Они определили его как «бегущий вниз и наружу от внутреннего угла глазной щели, соединение рыхлой ткани нижнего века с более плотной структурой щеки, отмечая линию, по которой фасция прикрепляется к надкостнице между мышцами века. и верхней губы ». [5]
По словам Лёба,« носо-югальная борозда »была вызвана следующим: (1) фиксация глазничной перегородки на уровне нижнемедиальной части arcus marginalis (2) ) наличие треугольного зазора, ограниченного латеральной частью угловой мышцы с одной стороны и медиальной частью orbicularis oculi, с другой, и (3) отсутствие жировой ткани из центральной и медиальной жировых подушечек, расположенных ниже orbicularis oculi мышца в области ниже бороздки.[6]
Термин «деформация слезной канавки» был изобретен Флауэрсом. По его мнению, опущение щеки, потеря объема лица, недоразвитие подглазничного скулового комплекса и мышечный дефект между orbicularis и угловой головкой quadratus labii superioris были ответственны за формирование деформации слезной канавки [7]. ]
]
Хэддок сказал, что термин «деформация слёзной впадины» следует применять к медиальной периорбитальной впадине, идущей наискось от медиального угла глазной щели до средней линии зрачка [].Сбоку от этого углубление лучше обозначать как «пальпебромалярная борозда», «носо-ягодичная борозда» или «соединение века и щеки». [8–11]
Анатомия деформации слезной канавки
В их исследованиях вскрытия трупа , Музаффар и др. . описывают удерживающую связку orbicularis в нижнем веке, которая начинается латерально, как отражение орбитальной перегородки, соединяющейся с мембраной, образованной из преперостального жира над скуловой железой. [10] Медиальная протяженность этой удерживающей связки варьируется, она соединяется с прикреплением orbicularis oculi мышцы и, таким образом, косвенно с медиальным уголком глаза.Центральная часть удерживающей связки является самой слабой и с возрастом расширяется значительно сильнее, что позволяет обнажить центральную жировую подушку.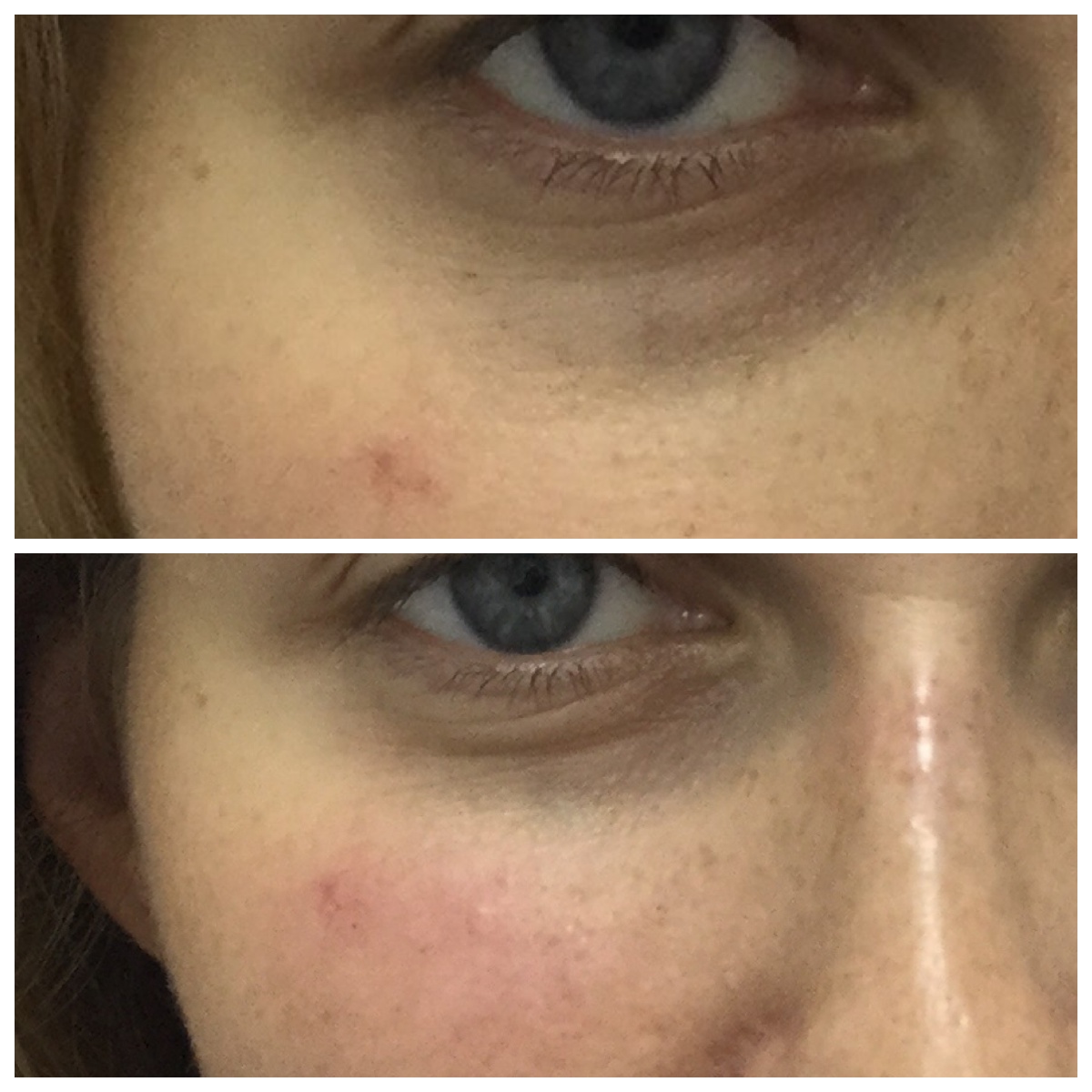 Большая дряблость соединения века и щеки с возрастом способствует деформации слезной канавки за счет акцентирования грыжи орбитального жира [10]. Птоз средней зоны лица помогает обнажить слезную впадину, так как инволюционное опускание средней зоны лица с круговой мышцей, привязанной к слезной впадине удерживающей связкой orbicularis, приводит к истончению тканей над слезной впадиной и увеличению выступа, что легко распознается как признак старения .[12]
Большая дряблость соединения века и щеки с возрастом способствует деформации слезной канавки за счет акцентирования грыжи орбитального жира [10]. Птоз средней зоны лица помогает обнажить слезную впадину, так как инволюционное опускание средней зоны лица с круговой мышцей, привязанной к слезной впадине удерживающей связкой orbicularis, приводит к истончению тканей над слезной впадиной и увеличению выступа, что легко распознается как признак старения .[12]
Кейн описывает слезную впадину как углубление с центром над медиальным нижним краем орбиты и ограниченное сверху подглазничным жировым выступом. По мере того как пациент стареет, глазное яблоко опускается в пределах орбиты, и подглазничный жир смещается кпереди. Эта передняя выпуклость вызывает углубление слезной канавки. Поскольку этот выступ создает затенение под ним, он вызывает дальнейшее углубление видимой деформации слезной канавки в зависимости от условий освещения. Нижняя граница слезной впадины образована толстой кожей верхней части щеки с ее обильным подкожным жиром, жиром suborbicularis oculi и частями скуловой жировой подушечки. У большинства людей впадина глубже в медиальном направлении и становится мельче в латеральном направлении. Тонкая кожа в глубине этой бороздки имеет очень мало жира под ней, что способствует кажущейся депрессии. С возрастом дальнейшая потеря мягких тканей и, что важно, потеря костной опоры также вызывает дальнейшее углубление слезной впадины [13].
У большинства людей впадина глубже в медиальном направлении и становится мельче в латеральном направлении. Тонкая кожа в глубине этой бороздки имеет очень мало жира под ней, что способствует кажущейся депрессии. С возрастом дальнейшая потеря мягких тканей и, что важно, потеря костной опоры также вызывает дальнейшее углубление слезной впадины [13].
Садик и др. . предложила оценочную шкалу отрывного желоба (TTRS). Согласно этому TTRS, было обнаружено, что слезоточивость не была просто возрастной деформацией.Это часто связано с выступом вперед кости верхней щеки и может чаще встречаться у пациентов с врожденной или возрастной гипоплазией верхней челюсти. Они сказали, что слезную впадину следует определять как углубление медиального нижнего века, расположенное латеральнее переднего слезного гребня и ограниченное в его нижней части нижним краем глазницы. Эта область анатомически соответствует месту расположения слезного мешка; отсюда и термин «слезоточивый желоб». [1] В недавней публикации Wong et al.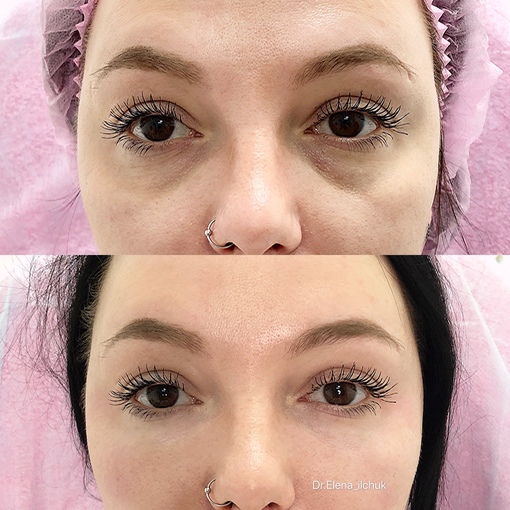 .описал разрыв связки после вскрытия 48 трупных полулиц. Истинная кожно-костная связка, называемая связкой слезного желоба, постоянно находилась на верхней челюсти, между пальпебральной и глазничной частями orbicularis oculi, головной и каудальной по отношению к связке, соответственно. Он начинается медиально, на уровне прикрепления медиального кантального сухожилия, чуть ниже переднего слезного гребня, примерно до медиальной линии зрачка, где продолжается латерально в виде двухслойной удерживающей связки orbicularis.Гистологическая оценка подтвердила связочный характер связки слезной канавки с характеристиками, идентичными таковым у скуловой связки [14].
.описал разрыв связки после вскрытия 48 трупных полулиц. Истинная кожно-костная связка, называемая связкой слезного желоба, постоянно находилась на верхней челюсти, между пальпебральной и глазничной частями orbicularis oculi, головной и каудальной по отношению к связке, соответственно. Он начинается медиально, на уровне прикрепления медиального кантального сухожилия, чуть ниже переднего слезного гребня, примерно до медиальной линии зрачка, где продолжается латерально в виде двухслойной удерживающей связки orbicularis.Гистологическая оценка подтвердила связочный характер связки слезной канавки с характеристиками, идентичными таковым у скуловой связки [14].
КЛАССИФИКАЦИЯ
Стремясь объективно проанализировать свои послеоперационные результаты, Barton et al . предложила систему оценок, основанную на анатомическом анализе []. [15]
Таблица 1
Система классификации Бартона на основе анатомического анализа
Sadick et al . разработали TTRS, объективно и субъективно оценивая клинический вид слезной впадины с учетом глубины впадины, гиперпигментации, объема выпавшего жира и ритидоза кожи.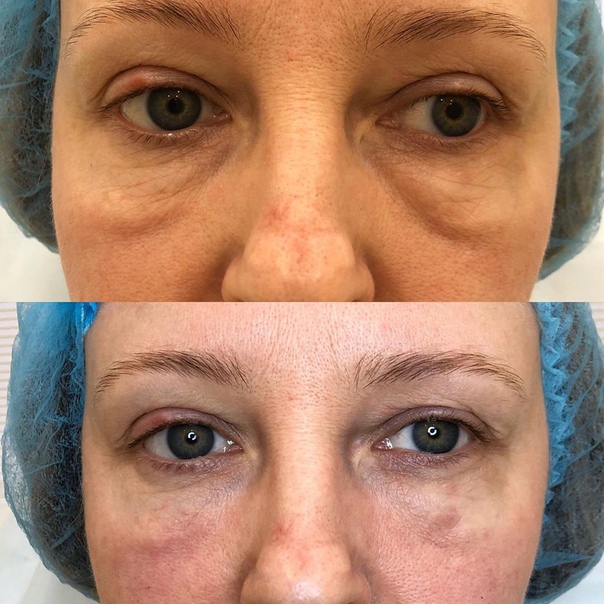 [1]
[1]
Затем была присвоена числовая оценка в зависимости от степени тяжести, глубины слезной впадины, расстояния от переднего слезного гребня до глубины впадины; за каждый миллиметр глубины дается одно очко.
Гиперпигментация
Диспигментация, хотя и не влияет напрямую на глубину впадины, создает иллюзию глубины; 1 балл — отсутствие гиперпигментации, 2 балла — умеренная гиперпигментация, 3 балла — интенсивная или глубокая гиперпигментация; субдермальный темный оттенок, вызванный венозным скоплением, также может быть классифицирован как гиперпигментация.
Выпадение жировой подушечки / карманов носа
Выраженное выпадение жировой подушечки носа подчеркивает глубину впадины и оценивается как легкое (один балл), умеренное (два балла) или серьезное (три балла).
Ритидоз
Кожный ритидоз нижнего века подчеркивает жировое выпадение и глубину впадины; кожный ритидоз оценивается по шкале от одного до четырех (легкий, средний, прогрессирующий и тяжелый по шкале Глогау), и оценка соответствует количеству присвоенных баллов.
В 2010 году Hirmand предложил систему классификации деформации слезной канавки, основанную на клинической оценке [16] [Рисунки -,].
Таблица 2
Система классификации деформации слезной канавки по Гирманду на основе клинической оценки
ПРОТИВОПОКАЗАНИЯ
Нереалистичные ожидания
Инфекция рядом с местом инъекции
Известная аллергия на материал или гиперчувствительность лидокаин, смешанный в шприце с наполнителем [17]
Пациенты с грыжей перегородочной жировой ткани
Тяжелый эластоз (напр.д., дерматохалазис или большие мешки под глазами) [18]
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Витамин Е, гинкго билоба, аспирин и нестероидные противовоспалительные препараты (НПВП) следует избегать по крайней мере за пять дней до лечения, чтобы предотвратить образование синяков. .
Следует проявлять осторожность у пациентов с блефаропластикой нижних век в анамнезе без боковой ретинакулярной подвески.

При инъекции вокруг подглазничного отверстия следует соблюдать осторожность, чтобы не повредить сосудисто-нервный пучок.
После инъекции рекомендуется аккуратное и бережное формование имплантата для более однородного распределения материала для получения равномерного распределения наполнителя в боковой части полости.
МЕТОДЫ
В опубликованной в 2006 году многопрофильной статье с согласованной рекомендацией слезная впадина была названа наиболее сложной областью для лечения гиалуроновой кислотой (ГК) [19]. Популярные в настоящее время наполнители HA производятся путем бактериальной ферментации (штаммы Streptococcus) и стабилизируются путем химического сшивания.Продукты неживотного происхождения значительно снизили аллергические реакции [20]. Продукты различаются методами сшивания, концентрацией и размером частиц. [21,22]
Методика Ламброса
Ламброс подчеркнул, что когда кто-то занимается нехирургическим лечением для коррекции слезной канавки, важно оценивать следующие факторы : [23]
Качество кожи, поскольку пациенты с толстой и гладкой кожей будут иметь лучшие результаты, чем пациенты с тонкой и сильно морщинистой кожей.

Определение полости, поскольку более выраженная полость более поддается заполнению.
Глазничная жировая подушечка, поскольку большие жировые подушечки труднее исправить из-за «отечности», вызванной инъекцией.
Цвет вышележащей кожи, поскольку наполнитель может улучшить затемнение, но не улучшит темную пигментацию.
После приложения пакета со льдом к нижнему веку и щеке местный анестетик, состоящий из 0.5% лидокаин с адреналином (от 0,2 до 0,4 мл) вводят в круговую мышцу в пределах слезной впадины. Надавливают пальцами, чтобы сгладить область инъекции. Полудюймовая игла 30-го калибра вводится через кожу в самой боковой части слезной канавки, продвигаясь полностью и потенциально вдавливая кожу втулкой для полного досягаемости. Затем ГК вводится глубоко в дерму при извлечении иглы. Этот процесс повторяется выше и ниже исходного места инъекции.Затем область проверяется, и при необходимости делаются дополнительные проходы для получения гладкого контура.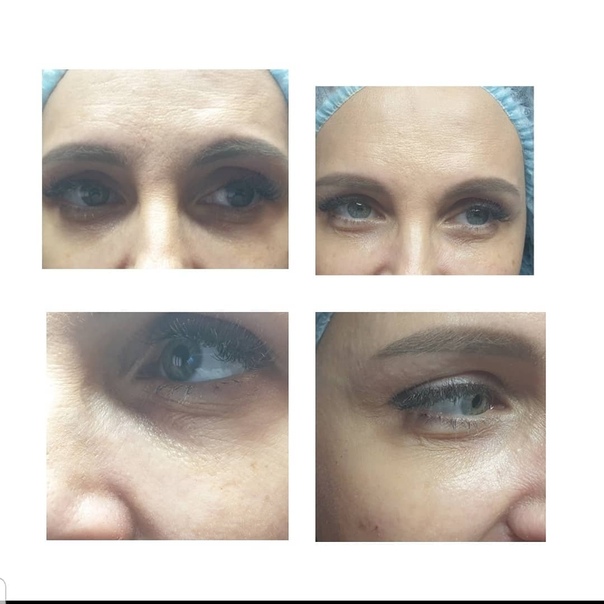 Наконец, область слегка массируется, сжимается пальцами и скатывается ватным аппликатором. В своем описании техники Ламброс подчеркнул важность того, чтобы не сжимать продукт с силой во время массажа, так как это может сместить продукт в щеку и увеличить слезоточивость. Постинъекционный уход включает в себя прикладывание льда к области в ночь перед процедурой, и пациенты должны воздерживаться от массажа этой области.
Наконец, область слегка массируется, сжимается пальцами и скатывается ватным аппликатором. В своем описании техники Ламброс подчеркнул важность того, чтобы не сжимать продукт с силой во время массажа, так как это может сместить продукт в щеку и увеличить слезоточивость. Постинъекционный уход включает в себя прикладывание льда к области в ночь перед процедурой, и пациенты должны воздерживаться от массажа этой области.
Методика Кейна
После оценки и маркировки слезной канавки, мазь местного анестетика с бетаакаином наносится на нижние веки по крайней мере за 20 минут до инъекции. [13] После обработки кожи спиртом вводится игла № 30 или 32 для инъекции. Кожу нижнего века растягивают и удерживают с некоторым напряжением рукой, не вводящей инъекцию. Кожу тщательно осматривают на предмет видимых сосудов перед каждым уколом иглой. В первую очередь обрабатывается самая глубокая часть медиального слезного желоба.Игла вводится ниже поверхности кожи над orbicularis oculi. При каждом проходе вводится минимальное количество гиалуронового наполнителя.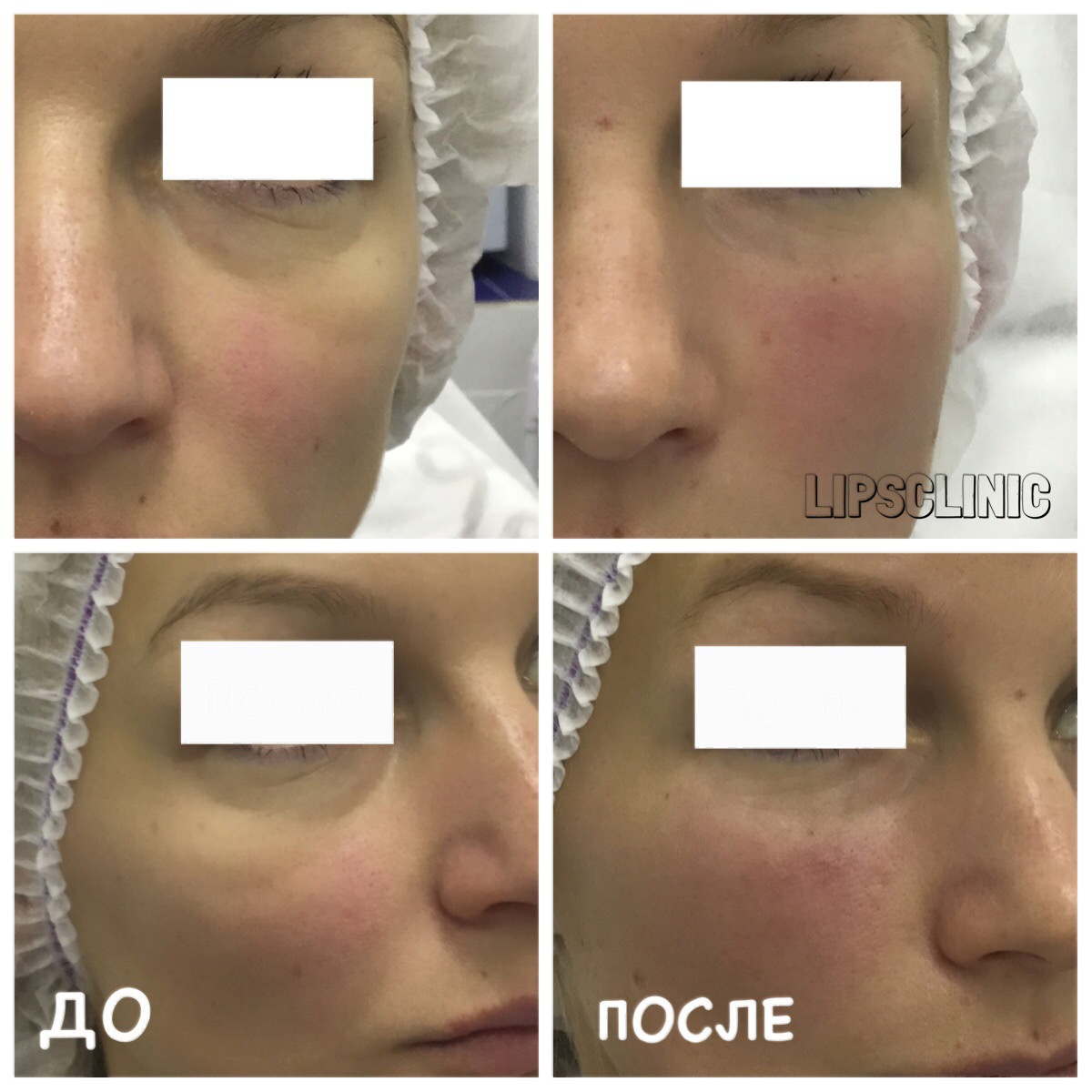 Параллельно нити наполнителя вводятся в головной и каудальный отдел слезной канавки. Затем приподнятый участок наполнителя сужается кнутри вдоль боковой стенки носа вверху в наиболее значимой в головной части морщине, по крайней мере снизу, примыкая или непосредственно каудально к толстой коже щеки, и латерально по крайней мере до места соединения медиальной и боковая треть нижнего края глазницы.Если отрывной желоб глубокий, направление иглы изменяется на протяжении инъекции, так что наполнитель наносится в виде перекрестной штриховки. Диапазон объема составляет от 0,1 до 0,45 мл на веко, большинству пациентов требуется от 0,2 до 0,3 мл.
Параллельно нити наполнителя вводятся в головной и каудальный отдел слезной канавки. Затем приподнятый участок наполнителя сужается кнутри вдоль боковой стенки носа вверху в наиболее значимой в головной части морщине, по крайней мере снизу, примыкая или непосредственно каудально к толстой коже щеки, и латерально по крайней мере до места соединения медиальной и боковая треть нижнего края глазницы.Если отрывной желоб глубокий, направление иглы изменяется на протяжении инъекции, так что наполнитель наносится в виде перекрестной штриховки. Диапазон объема составляет от 0,1 до 0,45 мл на веко, большинству пациентов требуется от 0,2 до 0,3 мл.
Техника Статмана и Коднера
Когда пациент сидит, деформация слезной канавки и место стыка века и щеки отмечаются легко снимаемой белой подводкой для глаз. Пациенту рекомендуется прикладывать пакеты со льдом к области за несколько минут до инъекции, чтобы свести к минимуму синяки и в анестезиологических целях.После подтверждения пациентом маркировки ГК вводят глубоко в преперостальную плоскость, чтобы уменьшить видимость продукта.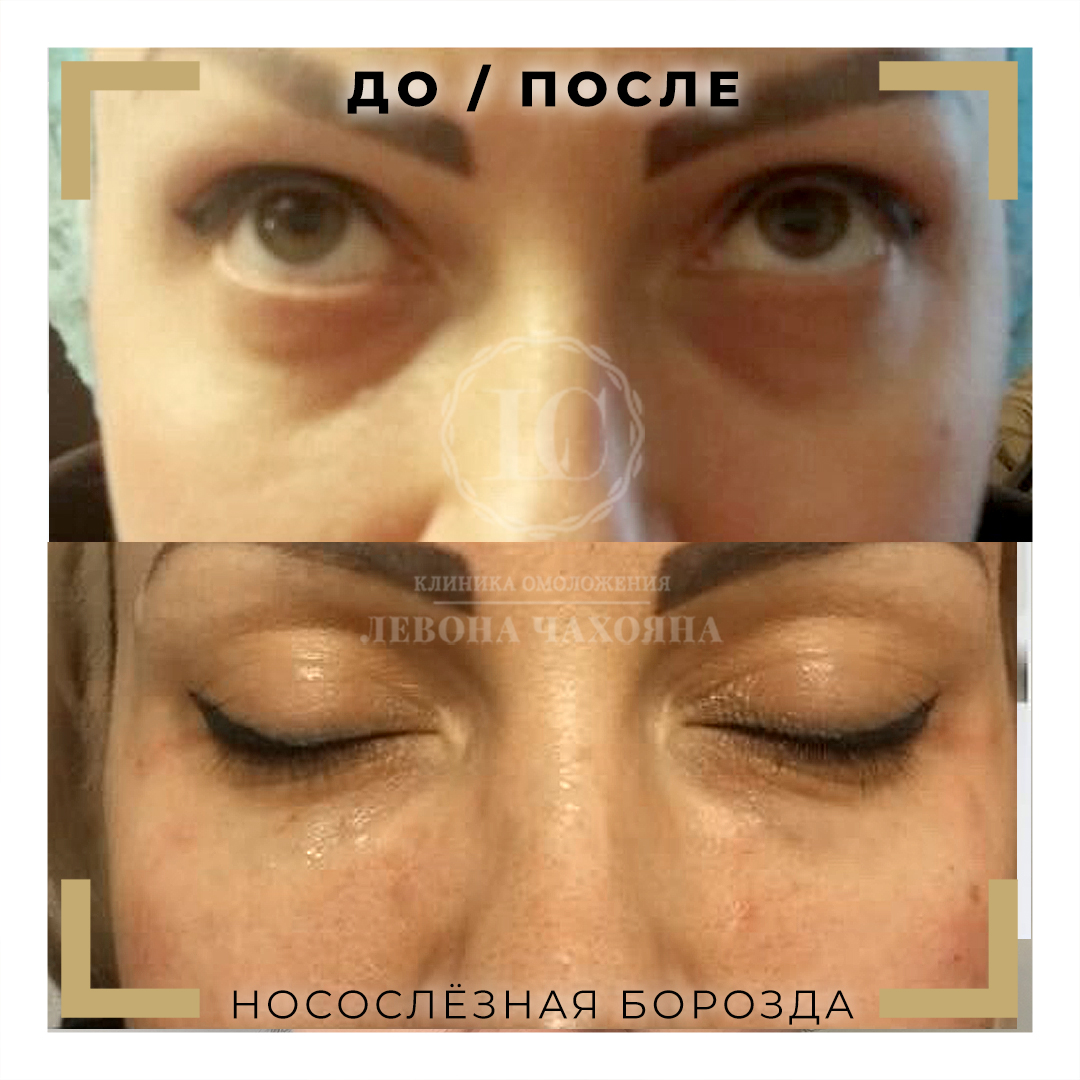 ГК располагается под местом прикрепления медиальной orbicularis мышцы на верхней челюсти и продолжается латерально ниже удерживающей связки orbicularis. Комбинация перекрестной штриховки и линейной нарезки резьбы используется с иглой 30-го размера с осторожностью, чтобы не вводить поверхностно. Средство слегка массируют аппликаторами с ватным наконечником, чтобы устранить видимые неровности.После инъекции пациенту рекомендуется прикладывать лед к пораженному участку в течение следующих 24 часов, если это необходимо для уменьшения отека и экхимоза. [24]
ГК располагается под местом прикрепления медиальной orbicularis мышцы на верхней челюсти и продолжается латерально ниже удерживающей связки orbicularis. Комбинация перекрестной штриховки и линейной нарезки резьбы используется с иглой 30-го размера с осторожностью, чтобы не вводить поверхностно. Средство слегка массируют аппликаторами с ватным наконечником, чтобы устранить видимые неровности.После инъекции пациенту рекомендуется прикладывать лед к пораженному участку в течение следующих 24 часов, если это необходимо для уменьшения отека и экхимоза. [24]
Методика Кеннета и Саманты Штейнсапир
Кеннет и Саманта сообщили о методике глубоких инъекций наполнителя ГК 164 пациентам с слезоточивым желобом. Средняя доза филлера за сеанс составляла 1,53, 0,8, 0,84 и 0,38 мл, разделенных между двумя нижними веками. Цель состояла в том, чтобы поместить аликвоты наполнителя в преднадкостничные ткани чуть ниже орбитального края.Иногда требовалось цифровым способом приподнять нижний глазничный жир на нижнем веке, чтобы обнажить желаемое место инъекции.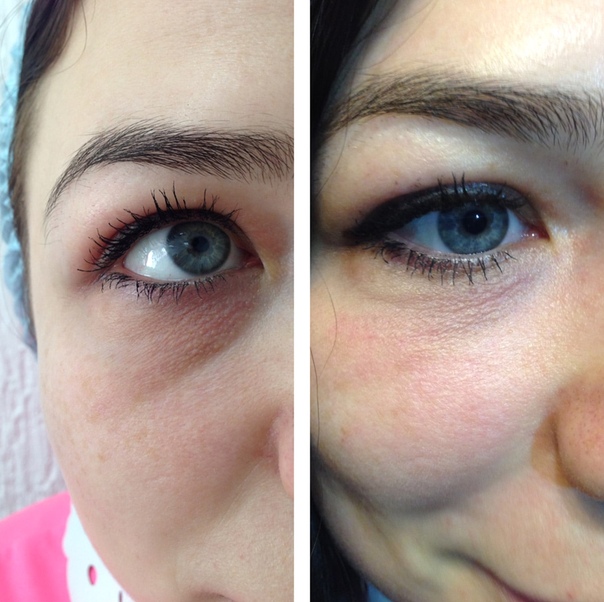 Костный ободок глазницы свободен от значительных сосудистых структур от основания переднего слезного гребня до бокового сухожилия кантуса. Наполнитель вводился методом серийных проколов. Пациентам разрешалось закрыть глаза. Ободок глазницы пальпировали пальцем, и игла вращалась так, чтобы скос был параллелен коже и продвигался вперед до надкостницы.Перед инъекцией проткнутые мягкие ткани натягивали на иглу цифровым способом, как занавески через карниз (маневр занавески). Это снизило риск обратного стекания наполнителя в более поверхностную плоскость. В каждый участок вводили примерно 0,1 мл. Иглу вынули, и наполнитель придал желаемый контур. [25]
Костный ободок глазницы свободен от значительных сосудистых структур от основания переднего слезного гребня до бокового сухожилия кантуса. Наполнитель вводился методом серийных проколов. Пациентам разрешалось закрыть глаза. Ободок глазницы пальпировали пальцем, и игла вращалась так, чтобы скос был параллелен коже и продвигался вперед до надкостницы.Перед инъекцией проткнутые мягкие ткани натягивали на иглу цифровым способом, как занавески через карниз (маневр занавески). Это снизило риск обратного стекания наполнителя в более поверхностную плоскость. В каждый участок вводили примерно 0,1 мл. Иглу вынули, и наполнитель придал желаемый контур. [25]
Техника пателя и глазера
Пател и Глейзер описали похожую технику. Наполнитель HA вводили с помощью последовательной точечной инъекции или техники линейной нити и массировали с помощью ватного тампона или пальца.Небольшие аликвоты наполнителя чуть ниже края глазницы в плоскости между надкостницей и мышцей orbicularis oculi также вводили для коррекции потери объема в области нижнего века из-за псевдогермы, слабости глазничной перегородки и атрофии средней зоны лица.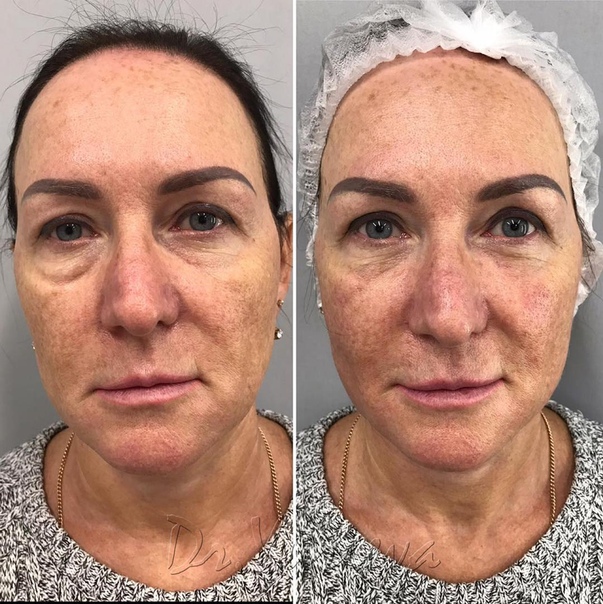 Наполнитель тщательно массировали для равномерного распределения [2].
Наполнитель тщательно массировали для равномерного распределения [2].
Методика группы консенсуса: Анатомические рекомендации по увеличению щеки и подглазничной впадины
Чтобы научить других, как улучшить эстетические результаты в средней части лица и подглазничных впадинах, группа консенсусных экспертов по эстетике из Европы, Северной и Южной Америки собралась на академический семинар по разработке ключей к оптимальным результатам.Обсуждались рекомендации по передовой практике инъекций в среднюю зону лица и подглазничную полость. Консенсусная группа рекомендует метод вертикального супрапериостального депо (VSDT) или линейное нарезание резьбы для увеличения подглазничной полости.
VSDT использует только отдельные небольшие депо наполнителя мягких тканей, которые помещаются вертикальной инъекцией в место непосредственно на кости или, точнее, на надкостницу. Из-за костной опоры требуется очень мало материала, чтобы произвести выраженную коррекцию на поверхности кожи. Цель использования этой техники — избежать чрезмерной коррекции. [26]
Цель использования этой техники — избежать чрезмерной коррекции. [26]
Согласно консенсусной группе, наполнитель следует вводить на наднадкостничном уровне вдоль или ниже орбитального края под дефектом или под обоими дефектами, защищая край обода, чтобы предотвратить отложение наполнителя над этой структурой. [27] Большую часть наполнителя следует вводить под круговую мышцу глаза. Однако медиальная часть мышцы, которая прикрепляется к кости, требует прямой инъекции в саму мышцу.Рекомендуются серийные инъекции с использованием VSDT, имплантация 0,02–0,05 мл перпендикулярно точке инъекции чуть выше кости на расстоянии 2–3 мм друг от друга. Линейная техника предпочтительна, если щека хорошо увеличена, с использованием точки входа под латеральным и, в некоторых случаях, также медиальным уголком глаза. Канюлю (или иглу) следует поместить перпендикулярно коже, продвинуть к надкостнице и продвинуть вперед, пока она не достигнет вершины носо-югальной складки. Этот метод позволяет выполнять глубокую инъекцию с использованием ретроградной линейной резьбы вдоль орбитального края, как описано выше. Вводимый объем зависит от степени углубления []. Для оптимального увеличения могут потребоваться повторные инъекции.
Вводимый объем зависит от степени углубления []. Для оптимального увеличения могут потребоваться повторные инъекции.
Таблица 3
Рекомендации для инъекций наполнителя гиалуроновой кислоты в зависимости от степени тяжести
Патрик Тревидик сообщил об использовании канюль с тупым концом для коррекции слезных желобов наполнителями на основе гиалуроновой кислоты [28]. Канюли с тупым концом более безопасны, потому что вероятность травмирования сосудов и нервов меньше, чем при использовании игл. Это менее болезненно и вызывает меньше отеков.
Авторская методика
Пациентам, принимающим витамин Е, гинкго билоба и НПВП, рекомендуется прекратить их прием за неделю до лечения, чтобы предотвратить образование синяков.
Все пациенты фотографируются стандартной камерой Powershot с такими же настройками и адекватным освещением. Письменное информированное согласие принимается.
Автор предпочитает делать инъекцию, когда пациент наклоняется под углом 45 °, поскольку деформация слезной канавки лучше видна в этом положении, чем когда пациент лежит.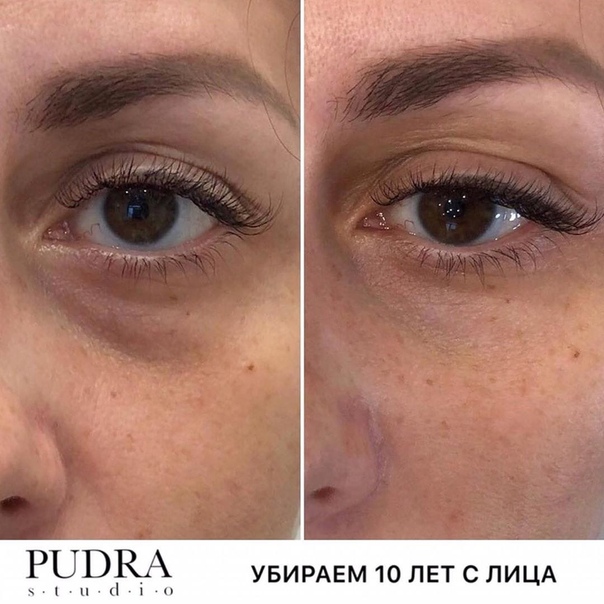 Хорошее освещение чрезвычайно важно для лучшей видимости анатомических ориентиров. Инъекции не следует делать в спешке, так как в спешке возрастает вероятность поражения кровеносных сосудов или поверхностного укола.
Хорошее освещение чрезвычайно важно для лучшей видимости анатомических ориентиров. Инъекции не следует делать в спешке, так как в спешке возрастает вероятность поражения кровеносных сосудов или поверхностного укола.
Любой косметический макияж на обрабатываемой области полностью удаляется очищающим лосьоном. Далее очищение проводится хлоргексидином и физиологическим раствором. Обрабатываемую область затирают кубиками льда. Пальпируется ободок глазницы. Из-за обильного подкожного сосудистого сплетения область слезного желоба подвержена значительным синякам.Следовательно, автор предпочитает держать точку введения иглы примерно на 1,5 см ниже края глазницы на уровне средней зрачковой линии. Это снижает вероятность появления синяков [Рисунки и].
Маркировка наполнителя слезной канавки (точки инъекции и направление иглы)
Маркировка наполнителя слезной канавки
Сшитая ГК с лигнокаином (Juvederm Ultra @ XC) вводится с помощью иглы 30-го размера. Juvederm @ Ultra XC имеет процесс сшивания, называемый Hylacross ™, который обеспечивает концентрацию HA 24 мг / мл. 6% -ная сшитая композиция дает мягкий, вязкий гель без гранул, который способствует плавному впрыскиванию и предназначен для увеличения прочности. Он также содержит 0,3% лидокаина без консервантов, который помогает облегчить боль во время и после инъекции. Пациенту комфортно во время процедуры. Пациенты также улучшают комплаентность.
6% -ная сшитая композиция дает мягкий, вязкий гель без гранул, который способствует плавному впрыскиванию и предназначен для увеличения прочности. Он также содержит 0,3% лидокаина без консервантов, который помогает облегчить боль во время и после инъекции. Пациенту комфортно во время процедуры. Пациенты также улучшают комплаентность.
Игла направляется по диагонали вверх к медиальному уголку глазной щели и глубоко вонзается в кожу через мышцу вплоть до надкостницы. ГК депонируется поднадкостнично до визуальной конечной точки оптимальной коррекции.Защита глазного яблока обеспечивается пальпацией подглазничного края рукой, не вводящей инъекции [].
Поднадкостничная инъекция наполнителя гиалуроновой кислоты в направлении медиального угла глазной щели, обратите внимание, что пациенту комфортно даже во время инъекции из-за наличия в шприце предварительно смешанного лидокаина
Игла медленно извлекается, и материал не вводится, пока игла извлекается, так как поверхностная инъекции обязательно дают эффект Тиндаля в этой области. Затем направление иглы изменяют вертикально вверх по направлению к средней зрачковой линии и снова вводят в надкостницу.Сделана еще одна инъекция депо []. Третья инъекция проводится только в случае потери ткани ниже бокового края глазницы. Направление иглы изменяется по диагонали вверх по направлению к латеральному уголку глаза, чтобы поднадкостно образовалось еще одно депо []. Обычно на депо достаточно около 0,2 мл. Область мягко массируется для равномерного распределения продукта []. Это также гарантирует отсутствие комков или неровностей. Однако следует избегать интенсивного массажа в этой области, так как он может вытолкнуть вещество на глобус.Старайтесь вводить инъекции вдали от видимых кровеносных сосудов в этой области. К обрабатываемому участку можно приложить пакеты со льдом, чтобы уменьшить отек, синяки и дискомфорт. Пациентов просят в течение недели воздерживаться от массажа или каких-либо процедур для лица.
Затем направление иглы изменяют вертикально вверх по направлению к средней зрачковой линии и снова вводят в надкостницу.Сделана еще одна инъекция депо []. Третья инъекция проводится только в случае потери ткани ниже бокового края глазницы. Направление иглы изменяется по диагонали вверх по направлению к латеральному уголку глаза, чтобы поднадкостно образовалось еще одно депо []. Обычно на депо достаточно около 0,2 мл. Область мягко массируется для равномерного распределения продукта []. Это также гарантирует отсутствие комков или неровностей. Однако следует избегать интенсивного массажа в этой области, так как он может вытолкнуть вещество на глобус.Старайтесь вводить инъекции вдали от видимых кровеносных сосудов в этой области. К обрабатываемому участку можно приложить пакеты со льдом, чтобы уменьшить отек, синяки и дискомфорт. Пациентов просят в течение недели воздерживаться от массажа или каких-либо процедур для лица.
Поднадкостничная инъекция наполнителя гиалуроновой кислоты по направлению к средней зрачковой линии
Поднадкостничная инъекция наполнителя гиалуроновой кислоты в сторону бокового угла глазной щели
Мягкий массаж наполнителя для равномерного распределения
Пациента просят осмотреть через 15 дней, чтобы проверить, нет ли прикосновения. требуется вверх.При необходимости ГК вводят до момента полной коррекции. Пациентов просят снова пройти обследование через 6, 12, 15 и 18 месяцев. По наблюдениям автора, ГК в области слезной впадины обычно сохраняется до 12-15 месяцев [Рисунки -].
требуется вверх.При необходимости ГК вводят до момента полной коррекции. Пациентов просят снова пройти обследование через 6, 12, 15 и 18 месяцев. По наблюдениям автора, ГК в области слезной впадины обычно сохраняется до 12-15 месяцев [Рисунки -].
Самец: до введения наполнителя для слезной канавки
Самка: после обработки наполнителем для слезной полости
Самец: после обработки наполнителем для слезной желоба
Самка: до введения наполнителя для слезной желоба
Ключевые точки для инъекции наполнителя для слезной желоба
Низкий- вязкость HA можно безопасно вводить для исправления деформации слезной канавки.ГК с высокой вязкостью и небиоразлагаемые агенты не следует вводить в область слезной канавки.
Инъекции должны производиться на наднадкостничном уровне края глазницы под дефектом.
Следует соблюдать осторожность в области подглазничного отверстия.
Наполнитель HA следует аккуратно массировать для равномерного распределения; следует избегать сильного массажа.

Следует избегать чрезмерной коррекции. ГК гидрофильна и может вызывать набухание из-за своей способности притягивать воду.[29] Существует исследование, которое показывает, что ГК может также вызывать стимуляцию выработки коллагена de novo . Следовательно, лучше всего недокорректировать область слезной канавки, чтобы предотвратить выпуклость под глазом. [30] При необходимости всегда можно прикоснуться к нему, когда пациент придет на контрольный осмотр. [18]
УПРАВЛЕНИЕ ПОСЛЕ ЛЕЧЕНИЯ
Пациентам следует избегать сильного или продолжительного давления в обрабатываемой области. [18]
Пациенты должны быть проинформированы о последующих действиях, таких как отказ от массажа, тяжелых физических нагрузок и воздействия сильного холода или жары в течение шести часов после лечения.[31]
Важно запланировать последующие сеансы для оценки клинического результата. При необходимости ретуши могут быть выполнены на последующих сеансах.
 [18]
[18]
ОСЛОЖНЕНИЯ
Немедленные осложнения
Боль (наполнители HA с лигнокаином, например, Juvederm ® Ultra XC, более удобны для пациентов, поскольку облегчается боль)
Отек и синяк [17,31,32] (их можно свести к минимуму, приложив сильное давление и пакеты со льдом до и после сеанса лечения)
Асимметрия
Мигрень
Отсроченные осложнения
Оранжево-коричневый окрашивание
Инъекция любого кожного наполнителя в слезную впадину или периорбитальную область также может быть связана с синяками и последующим отложением гемосидерина, придавая коже оранжево-коричневый или ржавый, окрашенный вид, который может занять несколько месяцев, чтобы рассосаться самостоятельно.Применение льда перед инъекцией, правильная глубина инъекции, прекращение приема антикоагулянтов по крайней мере за семь дней до инъекции и плавная, щадящая техника могут помочь избежать этого осложнения.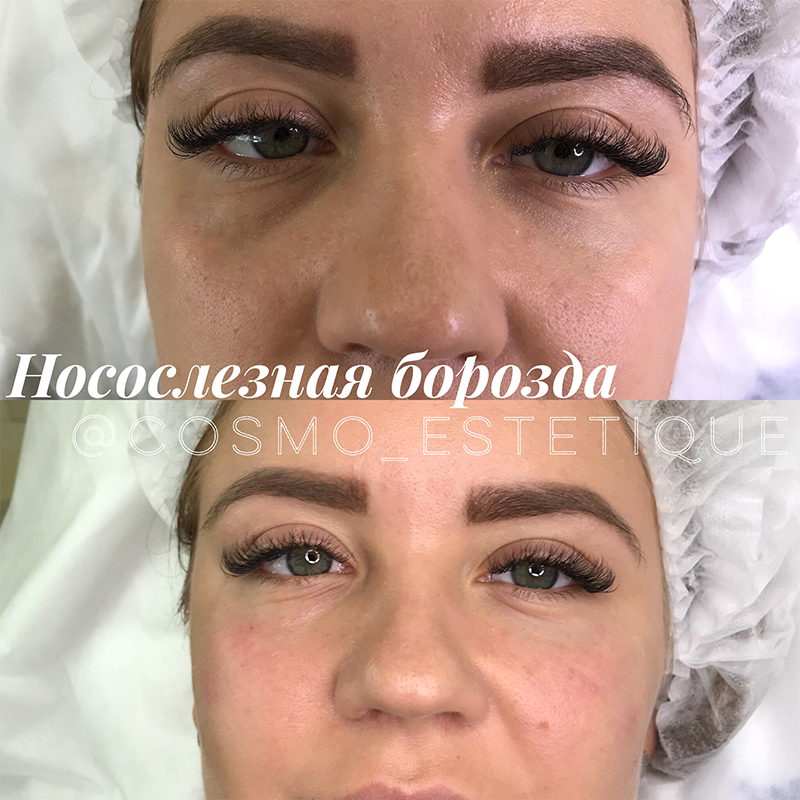 [33]
[33]
Поствоспалительная гиперпигментация
Часто наблюдается на более темных типах кожи из-за синяков и гематом. Это может длиться очень долго и с трудом поддается лечению.
Отечность
Чрезмерная коррекция с помощью препаратов ГК в периорбитальной области также может вызвать припухлость и отечность нижних век из-за гидрофильной природы наполнителя.Может казаться, что отек нарастает и ослабевает, колеблясь у пациентов с аллергической предрасположенностью или в ответ на потребление соли с пищей. Следует проявлять осторожность при приближении к пациентам с гирляндой (небольшие мешковидные выступы, обычно расположенные в нижнебоковой части нижних век / верхней щеки) или в областях лимфатического отека при использовании ГК. ГК обладают высокой гидрофильностью и могут усугубить состояние [33].
Инфекции
Хотя они крайне редки, они могут проявляться в виде одиночных или множественных эритематозных и флуктуирующих узелков, которые лучше всего лечить антибиотиками, активными против частых кожных бактерий, включая Staphylococcus epidermidis или Propionibacterium acnes .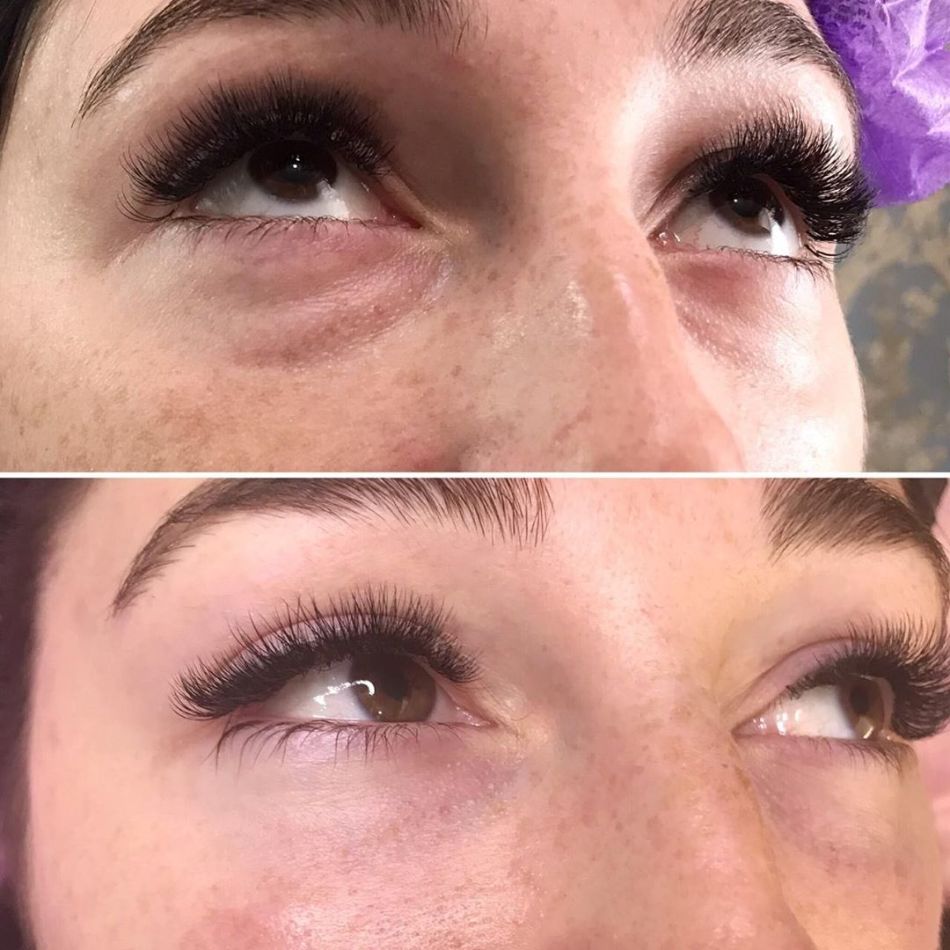 Уколы филлера не следует проводить при наличии инфекции в соседнем участке.
Уколы филлера не следует проводить при наличии инфекции в соседнем участке.
Эффект Тиндаля
ГК при слишком поверхностном введении может привести к синеватому изменению цвета под кожей. Это голубоватое изменение цвета происходит из-за эффекта Тиндаля, когда спектр синего света сильнее рассеивается коллоидными частицами. [34,35]
Узелки
Узлы могут возникать при поверхностных инфекциях. Их можно лечить с помощью местного массажа, аспирации или разреза и дренирования продукта.Гиалуронидазу можно использовать для растворения узелка или очага чрезмерной коррекции в случае наполнителей на основе ГК. Однако предварительная кожная проба необходима, чтобы исключить аллергическую реакцию на гиалуронидазу. [36]
Слепота
Хотя это очень редко, об этом осложнении может не сообщаться [13]. Согласно Коулману, слепота возникает из-за миграции эмбола наполнителя ретроградным образом через артериолу в антеградный поток через центральную артерию сетчатки [37]. Следовательно, важно ограничить количество болюса наполнителя, вводимого в одно место.Один из способов сделать это — использовать канюли с тупым концом. Возможность слепоты также можно свести к минимуму, перемещая кончик иглы и медленно вводя инъекцию с минимальным давлением и незначительными количествами наполнителя за раз.
Следовательно, важно ограничить количество болюса наполнителя, вводимого в одно место.Один из способов сделать это — использовать канюли с тупым концом. Возможность слепоты также можно свести к минимуму, перемещая кончик иглы и медленно вводя инъекцию с минимальным давлением и незначительными количествами наполнителя за раз.
ВЫВОДЫ
Деформацию слезной желоба можно исправить с помощью наполнителя HA. Это менее инвазивно, и время простоя может быть минимальным из-за отека и синяков.
Вводимый объем варьируется от пациента к пациенту, и следует избегать чрезмерной коррекции. Лучшие результаты будут достигнуты, если пациент будет повторно оценен через две-четыре недели, а затем будет проведено дополнительное лечение для достижения полной коррекции.Следует проявлять осторожность, чтобы избежать инъекции через глазничную перегородку (оставаясь на –1 см ниже края глазницы), чтобы не усилить псевдогернирование.
Чрезмерная коррекция, слишком поверхностные инъекции и выбор неподходящего наполнителя могут привести к неприемлемым эстетическим результатам. [38–41]
[38–41]
Чрезмерная коррекция или неправильная коррекция с помощью наполнителей HA могут быть исправлены применением гиалуронидазы не по инструкции [42,43]. ]
Сноски
Источник поддержки: Нет.
Конфликт интересов: Не объявлен.
СПИСОК ЛИТЕРАТУРЫ
1. Садик Н.С., Босняк С.Л., Кантисано-Зилха М., Главас И.П., Рой Д. Определение отрывного желоба и шкала оценки отрывного желоба. J Cosmet Dermatol. 2007; 6: 218–22. [PubMed] [Google Scholar] 2. Глейзер Д.А., Патель У. Улучшение глаз: использование малоинвазивных техник для периорбитального омоложения. J Drugs Dermatol. 2010; 9: S118–283. [PubMed] [Google Scholar] 3. Ламброс В. Наблюдения за старением периорбитальной области и средней зоны лица. Plast Reconstr Surg. 2007; 120: 1367–76. [PubMed] [Google Scholar] 4.Голдберг Р.А., Макканн Дж. Д., Фьяскетти Д., Бен Саймон Дж. Дж. Что вызывает мешки на веках? Анализ 114 последовательных пациентов. Plast Reconstr Surg. 2005; 115: 1395–402. [PubMed] [Google Scholar] 5. Герцог-старший S, Wybar KC. Веки. В: Duke-Elder S, редактор. Система офтальмологии: анатомия зрительной системы. Vol. 2. Сент-Луис, Миссури: К. В. Мосби, Колорадо; 1961. [Google Scholar] 6. Лоеб Р. Выравнивание носо-югальной борозды с жировой тканью. Clin Plast Surg. 1993. 20: 393–400. [PubMed] [Google Scholar] 7. Цветы RS. Имплантаты слёзных желобов для коррекции деформации слёзных желобов.Clin Plast Surg. 1993; 20: 403–15. [PubMed] [Google Scholar] 8. Пикша Н.Т., Сааде ПБ, Бутрос С., Торн Ч. Слезная впадина и соединение века и щеки: анатомия и значение для хирургической коррекции. Plast Reconstr Surg. 2009; 123: 1332–40. [PubMed] [Google Scholar] 9. Мендельсон BC, Музаффар AR, Адамс WP. Хирургическая анатомия средней щеки и скуловых бугорков. Plast Reconstr Surg. 2002; 110: 885–911. [PubMed] [Google Scholar] 10. Музаффар А.Р., Мендельсон BC, Адамс В.П. Хирургическая анатомия связок нижнего века и бокового угла глазной щели.Plast Reconstr Surg.
2005; 115: 1395–402. [PubMed] [Google Scholar] 5. Герцог-старший S, Wybar KC. Веки. В: Duke-Elder S, редактор. Система офтальмологии: анатомия зрительной системы. Vol. 2. Сент-Луис, Миссури: К. В. Мосби, Колорадо; 1961. [Google Scholar] 6. Лоеб Р. Выравнивание носо-югальной борозды с жировой тканью. Clin Plast Surg. 1993. 20: 393–400. [PubMed] [Google Scholar] 7. Цветы RS. Имплантаты слёзных желобов для коррекции деформации слёзных желобов.Clin Plast Surg. 1993; 20: 403–15. [PubMed] [Google Scholar] 8. Пикша Н.Т., Сааде ПБ, Бутрос С., Торн Ч. Слезная впадина и соединение века и щеки: анатомия и значение для хирургической коррекции. Plast Reconstr Surg. 2009; 123: 1332–40. [PubMed] [Google Scholar] 9. Мендельсон BC, Музаффар AR, Адамс WP. Хирургическая анатомия средней щеки и скуловых бугорков. Plast Reconstr Surg. 2002; 110: 885–911. [PubMed] [Google Scholar] 10. Музаффар А.Р., Мендельсон BC, Адамс В.П. Хирургическая анатомия связок нижнего века и бокового угла глазной щели.Plast Reconstr Surg. 2002; 110: 873–84. обсуждение 897-911. [PubMed] [Google Scholar] 11. Гавами А., Песса Дж. Э., Янис Дж., Хосла Р., Рис Е. М., Рорич Р. Дж. Orbicularis, удерживающая связка медиальной орбиты: замыкает круг. Plast Reconstr Surg. 2008; 121: 994–1001. [PubMed] [Google Scholar] 12. Эспиноза GM, держит JB. Оценка и лечение деформации слезной канавки при нижней блефаропластике. Semin Plast Surg. 2007; 21: 57–64. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Кейн М.А. Лечение деформации слезной канавки и искривления нижнего века инъекционной гиалуроновой кислотой.Эстетическая Пласт Сург. 2005; 29: 363–7. [PubMed] [Google Scholar] 14. Wong CH, Hsieh MK, Mendelson B. Связка слезной канавки: анатомическая основа деформации слезной канавки. Plast Reconstr Surg. 2012; 129: 1392–402. [PubMed] [Google Scholar] 15. Бартон Ф.Е., младший, Ха Р., Авада М. Экструзия жира и перегородка у пациентов с триадой слезной канавки: критическая оценка. Plast Reconstr Surg. 2004. 113: 2115–21. [PubMed] [Google Scholar] 16.
2002; 110: 873–84. обсуждение 897-911. [PubMed] [Google Scholar] 11. Гавами А., Песса Дж. Э., Янис Дж., Хосла Р., Рис Е. М., Рорич Р. Дж. Orbicularis, удерживающая связка медиальной орбиты: замыкает круг. Plast Reconstr Surg. 2008; 121: 994–1001. [PubMed] [Google Scholar] 12. Эспиноза GM, держит JB. Оценка и лечение деформации слезной канавки при нижней блефаропластике. Semin Plast Surg. 2007; 21: 57–64. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Кейн М.А. Лечение деформации слезной канавки и искривления нижнего века инъекционной гиалуроновой кислотой.Эстетическая Пласт Сург. 2005; 29: 363–7. [PubMed] [Google Scholar] 14. Wong CH, Hsieh MK, Mendelson B. Связка слезной канавки: анатомическая основа деформации слезной канавки. Plast Reconstr Surg. 2012; 129: 1392–402. [PubMed] [Google Scholar] 15. Бартон Ф.Е., младший, Ха Р., Авада М. Экструзия жира и перегородка у пациентов с триадой слезной канавки: критическая оценка. Plast Reconstr Surg. 2004. 113: 2115–21. [PubMed] [Google Scholar] 16. Хирманд Х. Анатомия и нехирургическая коррекция деформации слезной канавки.Plast Reconstr Surg. 2010; 125: 699–708. [PubMed] [Google Scholar] 18. Каррутерс Дж., Рзани Б., Саттлер Дж., Каррутерс А. Анатомические рекомендации для объемного увеличения средней зоны лица. Dermatol Surg. 2012; 38: 1223–33. [PubMed] [Google Scholar] 19. Матарассо С.Л., Каррутерс Дж., Джуэлл М.Л. Рестилайн Консенсус Групп. Консенсусная рекомендация по увеличению мягких тканей с помощью неживотной стабилизированной гиалуроновой кислоты (Рестилайн) Plast Reconstr Surg. 2006; 117: 3С – 34С. обсуждение 35С-43С. [PubMed] [Google Scholar] 20. Довер Дж. С., Рубин МГ, Бхатия AC.Обзор данных об эффективности, долговечности и безопасности двух неживотных стабилизированных филлеров гиалуроновой кислоты из проспективного рандомизированного сравнительного многоцентрового исследования. Dermatol Surg. 2009. 35: 322–31. [PubMed] [Google Scholar] 21. Каррутерс Дж., Коэн С.Р., Джозеф Дж. Х., Наринс Р.С., Рубин М. Наука и искусство дермальных наполнителей для увеличения мягких тканей.
Хирманд Х. Анатомия и нехирургическая коррекция деформации слезной канавки.Plast Reconstr Surg. 2010; 125: 699–708. [PubMed] [Google Scholar] 18. Каррутерс Дж., Рзани Б., Саттлер Дж., Каррутерс А. Анатомические рекомендации для объемного увеличения средней зоны лица. Dermatol Surg. 2012; 38: 1223–33. [PubMed] [Google Scholar] 19. Матарассо С.Л., Каррутерс Дж., Джуэлл М.Л. Рестилайн Консенсус Групп. Консенсусная рекомендация по увеличению мягких тканей с помощью неживотной стабилизированной гиалуроновой кислоты (Рестилайн) Plast Reconstr Surg. 2006; 117: 3С – 34С. обсуждение 35С-43С. [PubMed] [Google Scholar] 20. Довер Дж. С., Рубин МГ, Бхатия AC.Обзор данных об эффективности, долговечности и безопасности двух неживотных стабилизированных филлеров гиалуроновой кислоты из проспективного рандомизированного сравнительного многоцентрового исследования. Dermatol Surg. 2009. 35: 322–31. [PubMed] [Google Scholar] 21. Каррутерс Дж., Коэн С.Р., Джозеф Дж. Х., Наринс Р.С., Рубин М. Наука и искусство дермальных наполнителей для увеличения мягких тканей. J Drugs Dermatol. 2009; 8: 335–50. [PubMed] [Google Scholar] 22. Kablik J, Monheit GD, Yu L, Chang G, Gershkovich J. Сравнительные физические свойства кожных наполнителей гиалуроновой кислоты.Dermatol Surg. 2009; 35: 302–12. [PubMed] [Google Scholar] 23. Ламброс VS. Инъекции гиалуроновой кислоты для коррекции деформации слезной канавки. Plast Reconstr Surg. 2007; 120: 74С – 80С. [PubMed] [Google Scholar] 24. Штутман Р.Л., Коднер М.А. Деформация слезной канавки: обзор анатомии и вариантов лечения. Эстет Сург Дж. 2012; 32: 426–40. [PubMed] [Google Scholar] 25. Steinsapir KD, Steinsapir SM. Гиалуроновая кислота для глубокого заполнения для временного лечения носо-югальной борозды: отчет о 303 последовательных процедурах.Ophthal Plast Reconstr Surg. 2006; 22: 344–8. [PubMed] [Google Scholar] 26. Саттлер Г. Техника башни и техника вертикального надкостничного депо: новые методы вертикальной инъекции для поддержки подкожной ткани с эффективным объемом и увеличения объема. J Drugs Dermatol. 2012; 11: 45–7.
J Drugs Dermatol. 2009; 8: 335–50. [PubMed] [Google Scholar] 22. Kablik J, Monheit GD, Yu L, Chang G, Gershkovich J. Сравнительные физические свойства кожных наполнителей гиалуроновой кислоты.Dermatol Surg. 2009; 35: 302–12. [PubMed] [Google Scholar] 23. Ламброс VS. Инъекции гиалуроновой кислоты для коррекции деформации слезной канавки. Plast Reconstr Surg. 2007; 120: 74С – 80С. [PubMed] [Google Scholar] 24. Штутман Р.Л., Коднер М.А. Деформация слезной канавки: обзор анатомии и вариантов лечения. Эстет Сург Дж. 2012; 32: 426–40. [PubMed] [Google Scholar] 25. Steinsapir KD, Steinsapir SM. Гиалуроновая кислота для глубокого заполнения для временного лечения носо-югальной борозды: отчет о 303 последовательных процедурах.Ophthal Plast Reconstr Surg. 2006; 22: 344–8. [PubMed] [Google Scholar] 26. Саттлер Г. Техника башни и техника вертикального надкостничного депо: новые методы вертикальной инъекции для поддержки подкожной ткани с эффективным объемом и увеличения объема. J Drugs Dermatol. 2012; 11: 45–7.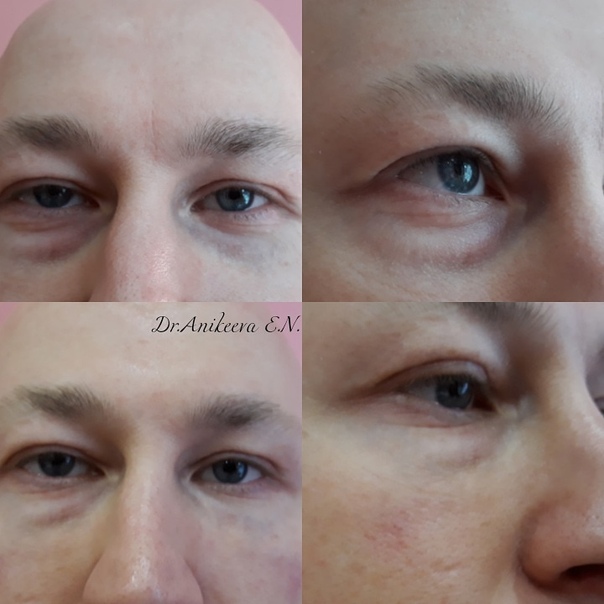 [PubMed] [Google Scholar] 27. Рорич Р.Дж., Арбик Дж. М., Вонг С., Браун С., Песса Дж. Анатомия suborbicularis жира: значение для периорбитального омоложения. Plast Reconstr Surg. 2009; 124: 946–51. [PubMed] [Google Scholar] 28.Trevidic P. Использование канюль с тупым концом для коррекции слезных желобов. J Drugs Dermatol. 2012; 11: S38-40. [Google Scholar] 30. Ван Ф., Гарза Л.А., Кан С., Варани Дж., Оррингер Дж. С., Фишер Дж. Дж. И др. In vivo стимуляция выработки коллагена de novo, вызванная инъекциями кожного наполнителя сшитой гиалуроновой кислоты в фотоповрежденную кожу человека. Arch Dermatol. 2007. 143: 155–63. [PubMed] [Google Scholar] 31. Ведамурти М. Стандартные рекомендации по применению кожных наполнителей. Индийский J Dermatol Venereol Leprol.2008; 74: 23–7. [PubMed] [Google Scholar] 32. Рзани Б., Картье Н., Кестермонт П., Тревидик П., Саттлер Г., Керруш Н. и др. Коррекция слезных впадин и периорбитальных линий с помощью ряда индивидуальных наполнителей гиалуроновой кислоты.
[PubMed] [Google Scholar] 27. Рорич Р.Дж., Арбик Дж. М., Вонг С., Браун С., Песса Дж. Анатомия suborbicularis жира: значение для периорбитального омоложения. Plast Reconstr Surg. 2009; 124: 946–51. [PubMed] [Google Scholar] 28.Trevidic P. Использование канюль с тупым концом для коррекции слезных желобов. J Drugs Dermatol. 2012; 11: S38-40. [Google Scholar] 30. Ван Ф., Гарза Л.А., Кан С., Варани Дж., Оррингер Дж. С., Фишер Дж. Дж. И др. In vivo стимуляция выработки коллагена de novo, вызванная инъекциями кожного наполнителя сшитой гиалуроновой кислоты в фотоповрежденную кожу человека. Arch Dermatol. 2007. 143: 155–63. [PubMed] [Google Scholar] 31. Ведамурти М. Стандартные рекомендации по применению кожных наполнителей. Индийский J Dermatol Venereol Leprol.2008; 74: 23–7. [PubMed] [Google Scholar] 32. Рзани Б., Картье Н., Кестермонт П., Тревидик П., Саттлер Г., Керруш Н. и др. Коррекция слезных впадин и периорбитальных линий с помощью ряда индивидуальных наполнителей гиалуроновой кислоты. J Drugs Dermatol. 2012; 11: S27–34. [PubMed] [Google Scholar] 33. Шерман Р.Н. Избегайте осложнений, связанных с введением кожного наполнителя. Clin Dermatol. 2009. 27: S23–32. [Google Scholar] 34. Андре П. Новые тенденции в омоложении лица с помощью инъекций гиалуроновой кислоты. J Cosmet Dermatol. 2008; 7: 251–8. [PubMed] [Google Scholar] 35.Ким Дж. Э., Сайкс Дж. М.. Наполнители с гиалуроновой кислотой: история и обзор. Facial Plast Surg. 2011; 7: 523–8. [PubMed] [Google Scholar] 36. Brody HJ. Использование гиалуронидазы для лечения гранулематозных реакций с гиалуроновой кислотой или нежелательного замещения гиалуроновой кислоты. Dermatol Surg. 2005; 31: 893–7. [PubMed] [Google Scholar] 37. Coleman SR. Предотвращение артериальной окклюзии из-за введения филлеров мягких тканей. Эстет Сург Дж. 2002; 22: 555–7. [PubMed] [Google Scholar] 38. Донофрио Л.М. Распределение жира: морфологическое исследование стареющего лица.Dermatol Surg. 2000; 26: 1107–12. [PubMed] [Google Scholar] 39. Monheit GD, Rohrich RJ.
J Drugs Dermatol. 2012; 11: S27–34. [PubMed] [Google Scholar] 33. Шерман Р.Н. Избегайте осложнений, связанных с введением кожного наполнителя. Clin Dermatol. 2009. 27: S23–32. [Google Scholar] 34. Андре П. Новые тенденции в омоложении лица с помощью инъекций гиалуроновой кислоты. J Cosmet Dermatol. 2008; 7: 251–8. [PubMed] [Google Scholar] 35.Ким Дж. Э., Сайкс Дж. М.. Наполнители с гиалуроновой кислотой: история и обзор. Facial Plast Surg. 2011; 7: 523–8. [PubMed] [Google Scholar] 36. Brody HJ. Использование гиалуронидазы для лечения гранулематозных реакций с гиалуроновой кислотой или нежелательного замещения гиалуроновой кислоты. Dermatol Surg. 2005; 31: 893–7. [PubMed] [Google Scholar] 37. Coleman SR. Предотвращение артериальной окклюзии из-за введения филлеров мягких тканей. Эстет Сург Дж. 2002; 22: 555–7. [PubMed] [Google Scholar] 38. Донофрио Л.М. Распределение жира: морфологическое исследование стареющего лица.Dermatol Surg. 2000; 26: 1107–12. [PubMed] [Google Scholar] 39. Monheit GD, Rohrich RJ. Характер длительных филлеров и риск развития осложнений. Dermatol Surg. 2009; 35: 1598–604. [PubMed] [Google Scholar] 40. Буссо М., Фойгтс Р. Исследование изменений физических свойств вводимого гидроксилапатита кальция в геле-носителе при смешивании с лидокаином и лидокаином / адреналином. Dermatol Surg. 2008; 34: S16–23. [PubMed] [Google Scholar] 41. Фаджиен С. Вариативное воссоздание инъекционной гиалуроновой кислоты с местным анестетиком для расширенного применения для улучшения эстетики лица.Dermatol Surg. 2010; 36: 815–21. [Google Scholar] 42. Hirsch RJ, Carruthers JD, Carruthers A. Обработка инфраорбитальных полостей кожными наполнителями. Dermatol Surg. 2007; 33: 1116–9. [PubMed] [Google Scholar] 43. Рзани Б., Беккер-Вегерих П., Бахманн Ф., Эрдманн Р., Воллина Ю. Гиалуронидаза в коррекции наполнителей на основе гиалуроновой кислоты: обзор и рекомендации по применению. J Cosmet Dermatol. 2009; 8: 317–23. [PubMed] [Google Scholar]
Характер длительных филлеров и риск развития осложнений. Dermatol Surg. 2009; 35: 1598–604. [PubMed] [Google Scholar] 40. Буссо М., Фойгтс Р. Исследование изменений физических свойств вводимого гидроксилапатита кальция в геле-носителе при смешивании с лидокаином и лидокаином / адреналином. Dermatol Surg. 2008; 34: S16–23. [PubMed] [Google Scholar] 41. Фаджиен С. Вариативное воссоздание инъекционной гиалуроновой кислоты с местным анестетиком для расширенного применения для улучшения эстетики лица.Dermatol Surg. 2010; 36: 815–21. [Google Scholar] 42. Hirsch RJ, Carruthers JD, Carruthers A. Обработка инфраорбитальных полостей кожными наполнителями. Dermatol Surg. 2007; 33: 1116–9. [PubMed] [Google Scholar] 43. Рзани Б., Беккер-Вегерих П., Бахманн Ф., Эрдманн Р., Воллина Ю. Гиалуронидаза в коррекции наполнителей на основе гиалуроновой кислоты: обзор и рекомендации по применению. J Cosmet Dermatol. 2009; 8: 317–23. [PubMed] [Google Scholar]
dc. участник участник | Риос-Мора, Карлос-Адриан | |
| dc.contributor | Ibáñez-Pinilla, Milcíades | |
| dc.creator | Бурбано Гильен, Дарио | |
| dc.date.accessed | 2014-02-12T13: 52: 37Z | |
| dc.date.available | 2014-02-12T13: 52: 37Z | |
| dc.date.created | 2014-02-12T13: 52: 37Z | |
| постоянного тока.дата выпуска | 2014 | |
| dc.identifier | http://repository.urosario.edu.co/handle/10336/4900 | |
| dc.description.abstract | Введение: Современные знания о патофизиологии периорбитального старения оправдывают применение дермальных филлеров, поскольку они направлены на восстановление утраченного объема в этой области, что делает их отличной альтернативой хирургическим процедурам. Тем не менее, эффекты и безопасность этой новой терапевтической тенденции в настоящее время не имеют прочной научной основы.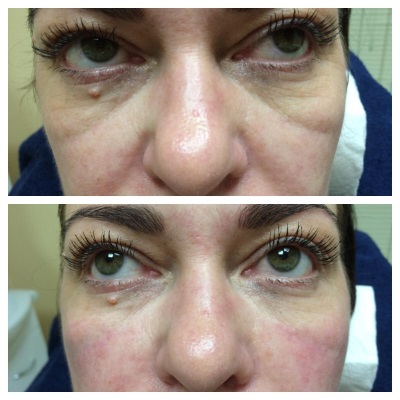 Целью этого систематического обзора литературы является определение наиболее подходящего кожного наполнителя для лечения объемных эстетических дефектов в периорбитальной области. Целью этого систематического обзора литературы является определение наиболее подходящего кожного наполнителя для лечения объемных эстетических дефектов в периорбитальной области.Методы: Всесторонний поиск в различных электронных базах данных проиндексированных статей, опубликованных с 1 января 2000 года по 30 сентября 2013 года. Было отобрано четырнадцать публикаций, а также извлечена и проанализирована информация о демографии, вмешательствах, последующих действиях и результатах. Результаты. Все проиндексированные статьи имели низкий уровень доказательности и уровень рекомендации.В то время как все наполнители были связаны с высоким уровнем удовлетворенности и адекватным улучшением эстетического внешнего вида и побочных эффектов, гиалуроновая кислота была наиболее часто используемым инъекционным наполнителем в периорбитальной области. Обсуждение: Кожные наполнители могут исправить эстетические объемные дефекты в периорбитальной области, но есть больше доказательств для определения типа кожного наполнителя, наиболее подходящего для этого состояния.  | |
| язык постоянного тока | спа | |
| постоянного тока.издатель | Universidad del Rosario | |
| dc.publisher | Especialización en Medicina Estética y laser | |
| dc.publisher | Facultad de Medicina | |
| dc.rights | http://creativecommons.org/licenses/by-nc-nd/2.5/co/ | |
| dc.rights | информация: eu-repo / semantics / openAccess | |
| dc.rights | Abierto (Полный текст) | |
| постоянного тока.права | Atribución-NoComercial-SinDerivadas 2.5 Колумбия | |
| dc.rights | EL AUTOR, manifestiesta que la obra objeto de la presente autorización es original y la realizó sin violar o usurpar derechos de autor de terceros, por lo tanto la obra es de exclusiva autoría y tiene la titularid misma. | |
dc. source source | instname: Universidad del Rosario | |
| dc.source | reponame: Repositorio Institucional EdocUR | |
| постоянного тока.источник | Американское общество пластических хирургов (ASPS). Арлингтон-Хайтс, Иллинойс: Ассоциация; 2013 [Acceso, 23 сентября 2013 г.]. Новости и ресурсы; Статистика процедур пластической хирургии 2012 г .; [aproximadamente 27 pantallas]. Disponible en: http://www.plasticsurgery.org/news-and-resources/2012-plastic-surgery-statistics.html. | |
| dc.source | Коэн, Дж. Л., Дайан, С. Х. и Брандт, Ф. С. Систематический обзор клинических испытаний инъекционных филлеров гиалуроновой кислоты с маленькими и крупными гелевыми частицами для эстетического увеличения мягких тканей.Дерматологическая хирургия. Февраль 2013 г .; 39 (2): 205-231. | |
| dc.source | Шарад Дж. Кожные наполнители для лечения деформации слезных желобов: обзор анатомии, методов лечения и их результатов. J Cutan Aesthet Surg. 2012 Октябрь; 5 (4): 229-38. J Cutan Aesthet Surg. 2012 Октябрь; 5 (4): 229-38. | |
| dc.source | Молина-Руиз AM, Requena L. Implantes cosméticos en Dermatología: Características y efectos adversos. Med Cut Iber Lat Am. 2012; 40 (5): 131-46. | |
| постоянного тока.источник | Stutman RL, Codner MA. Деформация слезной канавки: обзор анатомии и вариантов лечения. Эстет Сург Дж. 2012 Май; 32 (4): 426-40. | |
| источник постоянного тока | Кейн MA. Лечение деформации слезной канавки и искривления нижнего века инъекционной гиалуроновой кислотой. Эстетическая Пласт Сург. 2005 сентябрь-октябрь; 29 (5): 363-7. | |
| источник постоянного тока | Steinsapir KD, Steinsapir SM. Гиалуроновая кислота для глубокого заполнения для временного лечения носо-югальной борозды: отчет о 303 последовательных процедурах.Ophthal Plast Reconstr Surg. 2006 сентябрь-октябрь; 22 (5): 344-8. | |
dc.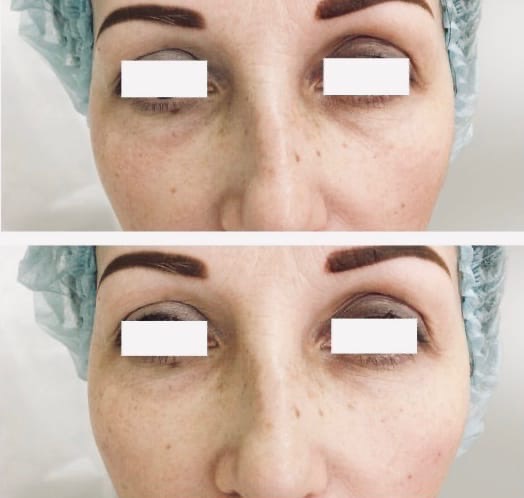 source source | Goldberg RA, Fiaschetti D. Заполнение периорбитальных впадин гелем гиалуроновой кислоты: первоначальный опыт с 244 инъекциями. Ophthal Plast Reconstr Surg. 2006 сентябрь-октябрь; 22 (5): 335-41; обсуждение 341-3. | |
| dc.source | Bosniak S, Sadick NS, Cantisano-Zilkha M, Glavas IP, Roy D. Техника проталкивания гиалуроновой кислоты для носо-суставной канавки. Dermatol Surg.2008 Янв; 34 (1): 127-31. | |
| dc.source | Hevia O. Ретроспективный обзор гидроксилапатита кальция для коррекции потери объема в подглазничной области. Dermatol Surg. 2009 Октябрь; 35 (10): 1487-94. | |
| источник постоянного тока | Goldberg DJ. Коррекция деформации слезной канавки с помощью нового дермального наполнителя из свиного коллагена (Dermicol-P35). Aesthet Surg J. 2009 май-июнь; 29 (3 приложения): S9-S11. | |
| источник постоянного тока | Morley AM, Taban M, Malhotra R, Goldberg RA. Использование геля гиалуроновой кислоты для заполнения и коррекции верхнего века. Ophthal Plast Reconstr Surg. 2009 ноябрь-декабрь; 25 (6): 440-4. Использование геля гиалуроновой кислоты для заполнения и коррекции верхнего века. Ophthal Plast Reconstr Surg. 2009 ноябрь-декабрь; 25 (6): 440-4. | |
| dc.source | Berros P. Аномалии периорбитального контура: лечение полого кольца глаза с помощью гиалуроструктуры. Орбита. 2010 апр; 29 (2): 119-25. | |
| источник постоянного тока | Choi HS, Whipple KM, Oh SR, Priel A, Looi A, Korn BS, et al. Изменение складки верхнего века у пациентов из Азии с помощью филлеров гиалуроновой кислоты.Plast Reconstr Surg. 2011 Февраль; 127 (2): 844-9. | |
| источник постоянного тока | Viana GA, Osaki MH, Cariello AJ, Damasceno RW, Osaki TH. Лечение деформации слезной канавки гиалуроновой кислотой. Эстет Сург Дж. 2011 Февраль; 31 (2): 225-31. | |
| dc.source | Morley AM, Malhotra R. Использование наполнителя гиалуроновой кислоты для омоложения слезных желобов в качестве альтернативы хирургии нижних век. Ophthal Plast Reconstr Surg. 2011 март-апрель; 27 (2): 69-73. Ophthal Plast Reconstr Surg. 2011 март-апрель; 27 (2): 69-73. | |
| постоянного тока.источник | Hamman MS, Goldman MP, Fabi SG. Сравнение двух методик коррекции деформации слезной канавки с использованием гиалуроновой кислоты. J Drugs Dermatol. 2012 декабрь; 11 (12): e80-4. | |
| источник постоянного тока | Rzany B, Cartier H, Kestermont P, Trevidic P, Sattler G, Kerrouche N, et al. Коррекция слезных впадин и периорбитальных линий с помощью ряда индивидуальных наполнителей гиалуроновой кислоты. J Drugs Dermatol. 2012 Янв; 11 (1 приложение): s27-34. | |
| постоянного тока.source | Succi IB, da Silva RT, Orofino-Costa R. Омоложение периорбитальной области: лечение инъекционным препаратом гиалуроновой кислоты с добавлением несшитого глицерина, не относящегося к животным. Dermatol Surg. 2012 Февраль; 38 (2): 192-8. | |
| источник постоянного тока | Vedamurthy M; Рабочая группа IADVL по дематохирургии.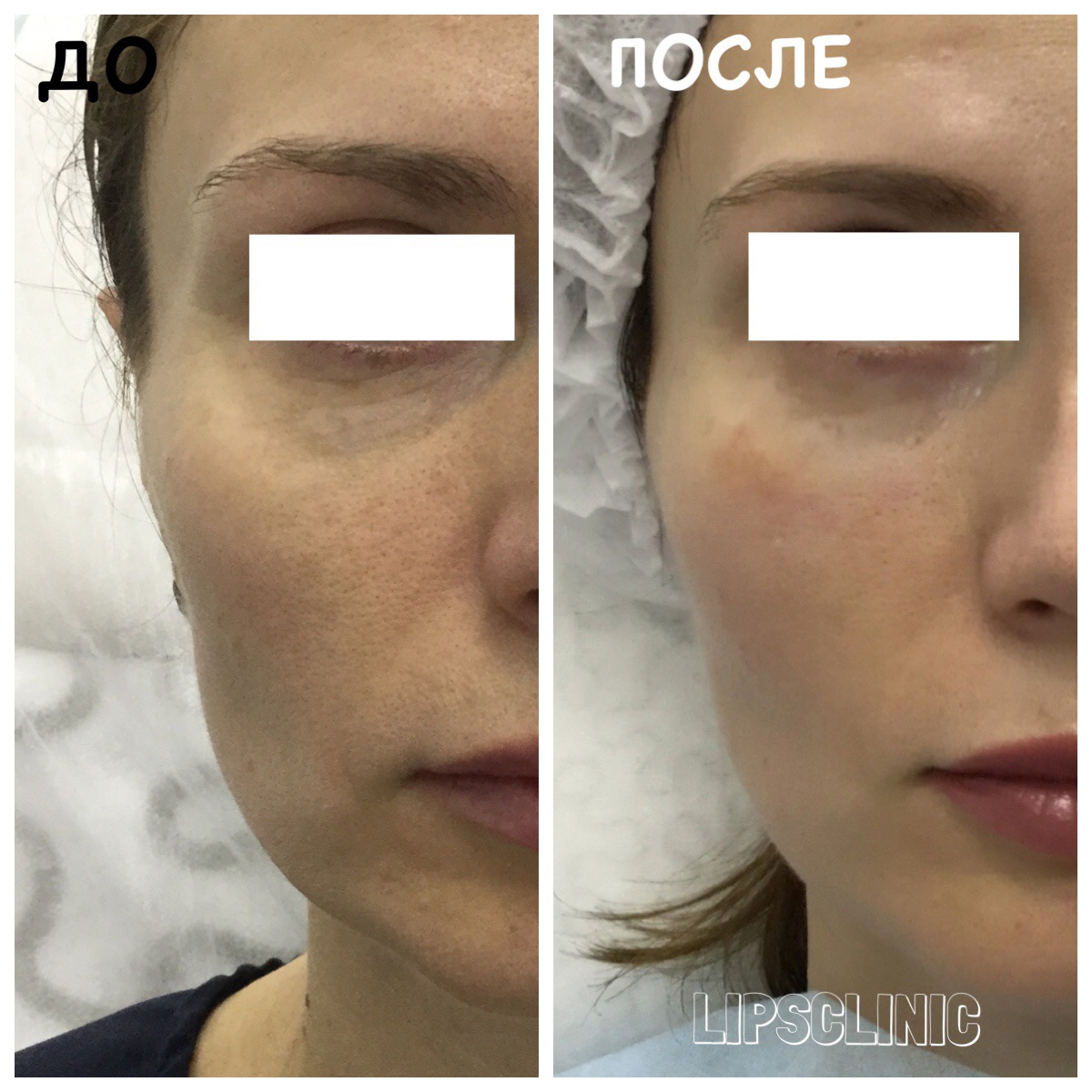 Стандартные рекомендации по использованию кожных наполнителей. Индийский J Dermatol Venereol Leprol. 2008 Янв; 74 Дополнение: S23-7. Стандартные рекомендации по использованию кожных наполнителей. Индийский J Dermatol Venereol Leprol. 2008 Янв; 74 Дополнение: S23-7. | |
| источник постоянного тока | Sturm LP, Cooter RD, Mutimer KL, Graham JC, Maddern GJ.Систематический обзор кожных наполнителей для возрастных линий и морщин. ANZ J Surg. 2011 Янв; 81 (1-2): 9-17. | |
| источник постоянного тока | Sturm LP, Cooter RD, Mutimer KL, Graham JC, Maddern GJ. Систематический обзор постоянных и полуперманентных кожных наполнителей для ВИЧ-ассоциированной липоатрофии лица. Уход за больными СПИДом ЗППП. 2009 сентябрь; 23 (9): 699-714. | |
| источник постоянного тока | Lee S, Yen MT. Инъекционные наполнители с гиалуроновой кислотой для периорбитального омоложения.Int Ophthalmol Clin. 2013 Лето; 53 (3): 1-9. | |
| источник постоянного тока | Goldberg RA. Три периорбитальных впадины: парадигма периорбитального омоложения.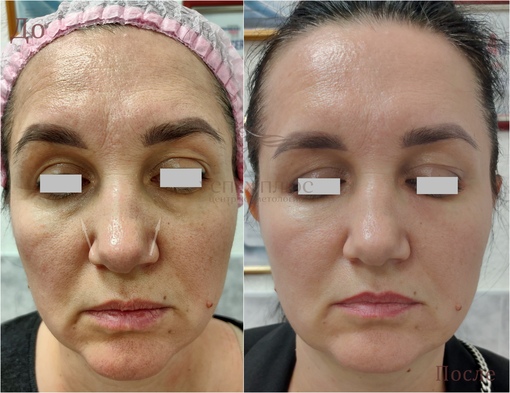 Plast Reconstr Surg. 2005 ноя; 116 (6): 1796-804. Plast Reconstr Surg. 2005 ноя; 116 (6): 1796-804. | |
| dc.source | Sadick NS, Bosniak SL, Cantisano-Zilkha M, Glavas IP, Roy D. Определение отрывного желоба и шкала оценки отрывного желоба. J Cosmet Dermatol. 2007 декабрь; 6 (4): 218-22. | |
| источник постоянного тока | Ramírez OM, Novo Torres A, Volpe ChR El ojo hermoso.Cir. plást. иберолатиноам. 2007 май-июнь; 33 (2): 79-90. | |
| dc.source | Shams PN, Ortiz-Pérez S., Joshi N. Клиническая анатомия периокулярной области. Facial Plast Surg. 2013 августа; 29 (4): 255-63. | |
| источник постоянного тока | Alghoul M, Codner MA. Удерживающие связки лица: обзор анатомии и клинического применения. Эстет Сург Дж. 1 августа 2013 г .; 33 (6): 769-82. | |
| источник постоянного тока | Airan LE, Born TM.Нехирургическая подтяжка нижнего века. Plast Reconstr Surg. 2005 ноя; 116 (6): 1785-92. | |
| dc.source | Lambros VS Инъекции гиалуроновой кислоты для коррекции деформации слезной канавки. Plast Reconstr Surg. 2007 ноя; 120 (6 доп.): 74С-80С. | |
| источник постоянного тока | Donath AS, Glasgold RA, Meier J, Glasgold MJ. Количественная оценка увеличения объема слезной канавки с помощью наполнителя на основе гиалуроновой кислоты_ трехмерный анализ.Plast Reconstr Surg. 2010 Май; 125 (5): 1515-22. | |
| источник постоянного тока | Liew S, Nguyen DQ. Нехирургическое объемное омоложение верхней периорбитальной области_ взгляд пластического хирурга. Эстетическая Пласт Сург. 2011 июн; 35 (3): 319-25. | |
| dc.source | Tung R, Ruiz de Luzuriaga AM, Park K, Sato M, Dubina M, Alam M. Более яркие глаза: комбинированное увеличение верхней части щеки и увеличения слезной канавки: систематический подход с использованием двух дополнительных наполнителей гиалуроновой кислоты. J Drugs Dermatol. 2012 сентябрь; 11 (9): 1094-7. J Drugs Dermatol. 2012 сентябрь; 11 (9): 1094-7. | |
| dc.source | Hoenig J, Hoenig D. Minimally Invasive Periorbtial Rejuvenation. Facial Plast Surg. 2013 август; 29 (4): 295-309. | |
| dc.source | Muñóz del Olmo JL, Serra Renom JM. Rejuvenecimiento periorbitario no invasivo. Cir. plást. иберолатиноам. Март 2008 г .; 34 (1) 11-8. | |
| dc.source | Glaser DA, Patel U. Улучшение глаз: использование малоинвазивных техник для периорбитального омоложения.J Drugs Dermatol. 2010 августа; 9 (8 Suppl ODAC Conf Pt 2): s118-28. | |
| dc.source | Carruthers J, Rzany B, Sattler G, Carruthers A. Анатомические рекомендации по увеличению щеки и подглазничной впадины. Dermatol Surg. 2012 июл; 38 (7, часть 2): 1223-33. | |
| источник постоянного тока | Moran ML. Офисное периорбитальное омоложение. Facial Plast Surg. 2013 Февраль; 29 (1): 58-63. | |
| источник постоянного тока | Alam M, Dover JS. Поднимая y estiramiento no quirúrgico. Барселона: Elservier España, S.L .; 2010. Поднимая y estiramiento no quirúrgico. Барселона: Elservier España, S.L .; 2010. | |
| dc.source | de Maio M, Rzany B. Rellenos Inyectables en Medicina Estética. Богота: D’vinni S.A .; 2009. | |
| dc.source | Soparkar CN, Patrinely JR, Tschen J. Erasing restylane. Ophthal Plast Reconstr Surg. 2004 июл; 20 (4): 317-8. | |
| источник постоянного тока | Стюарт Д.Б., Морганрот Г.С., Муни М.А., Коэн Дж., Левин П.С., Гладстон Н.Б.Лечение видимых гранулем после периорбитальной инъекции поли-L-молочной кислоты. Ophthal Plast Reconstr Surg. 2007 июль-август; 23 (4): 298-301. | |
| dc.source | Ross AH, Malhotra R. Долгосрочные орбитофациальные осложнения полиалкилимида 4% (Био-Алкамид). Ophthal Plast Reconstr Surg. 2009 сентябрь-октябрь; 25 (5): 394-7. | |
| dc.source | Кашкули М.Б., Хейрати А., Пакдел Ф., Киаваш В. Диплопия после инъекции геля гиалуроновой кислоты для коррекции деформации слезной впадины лица. Орбита. 2012 Октябрь; 31 (5): 330-1. Орбита. 2012 Октябрь; 31 (5): 330-1. | |
| источник постоянного тока | Roberts SA, Arthurs BP. Тяжелая потеря зрения и инфаркт орбиты после инъекции эстетической периорбитальной поли- (L) -молочной кислоты (PLLA). Ophthal Plast Reconstr Surg. 2012 май-июнь; 28 (3): e68-70. | |
| источник постоянного тока | D’Acunto C, Pazzaglia M, Raone B, Misciali C, Badiali L, Neri I, et al. Xanthelasma palpebrarum: новая побочная реакция на внутрикожные наполнители ?. Br J Dermatol. 2013 Февраль; 168 (2): 437-9. | |
| источник постоянного тока | Goldberg DJ. Rejuvenecimiento Facial Un Abordaje Complete. Буэнос-Айрес: журнал Ediciones, 2010. | |
| dc.source | Carruthers J, Carruthers A. Аугментация мягких тканей. 2а изд. Филадельфия: Elservier Inc .; 2008. | |
| источник постоянного тока | Брукс, Меган. FDA Okays Cheek Volume Filler Juvederm Voluma XC. Medscape [Интернет]. Нью-Йорк, штат Нью-Йорк: 23 октября 2013 г. [доступно 26 октября 2013 г.].Одобрения FDA; Медицинские новости Medscape; [aproximadamente 2 pantallas]. Disponible en: http://www.medscape.com/viewarticle/813076?nlid=37083_1585&src=wnl_edit_medp_derm&uac=151018PX&spon=33. Medscape [Интернет]. Нью-Йорк, штат Нью-Йорк: 23 октября 2013 г. [доступно 26 октября 2013 г.].Одобрения FDA; Медицинские новости Medscape; [aproximadamente 2 pantallas]. Disponible en: http://www.medscape.com/viewarticle/813076?nlid=37083_1585&src=wnl_edit_medp_derm&uac=151018PX&spon=33. | |
| источник постоянного тока | Gilbert E, Hui A, Waldorf HA. Основы науки о дермальных наполнителях: прошлое и настоящее. Часть I: история вопроса и механизмы действия. J Drugs Dermatol. 2012 сентябрь; 11 (9): 1059-68. | |
| источник постоянного тока | Gilbert E, Hui A, Meehan S, Waldorf HA.Основы науки о дермальных наполнителях: прошлое и настоящее. Часть II: побочные эффекты. J Drugs Dermatol. 2012 сентябрь; 11 (9): 1069-77. | |
| источник постоянного тока | Kazim M, Gold KG. Обзор хирургических методов коррекции ретракции верхнего века, связанной с заболеванием щитовидной железы. Curr Opin Ophthalmol.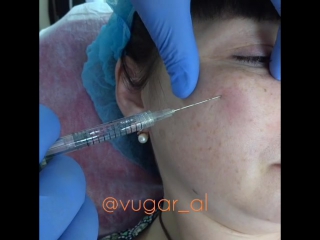 2011 сентябрь; 22 (5): 391-3. 2011 сентябрь; 22 (5): 391-3. | |
| источник постоянного тока | Buchanan AG, Holds JB, Vagefi MR, Bidar M, McCann JD, Anderson RL. Смещение переднего наполнителя после инъекции геля гидроксилапатита кальция (Radiesse) для увеличения анофтальмологического объема орбиты.Ophthal Plast Reconstr Surg. 2012 сентябрь-октябрь; 28 (5): 335-7. | |
| dc.source | Malhotra R. Глубокоорбитальный Sub-Q Restylane (неживотная стабилизированная гиалуроновая кислота) для увеличения орбитального объема на зрячих и анофтальмологических орбитах. Arch Ophthalmol. 2007 декабрь; 125 (12): 1623-9. | |
| источник постоянного тока | Zamani M, Thyagarajan S, Olver JM. Функциональное использование геля гиалуроновой кислоты при ретракции нижнего века. Arch Ophthalmol. 2008 август; 126 (8): 1157-9. | |
| dc.source | Martín-Oviedo C, García I, Lowy A, Scola E, Aristegui M, Scola B. Вес геля гиалуроновой кислоты: нехирургический вариант лечения паралитического лагофтальма.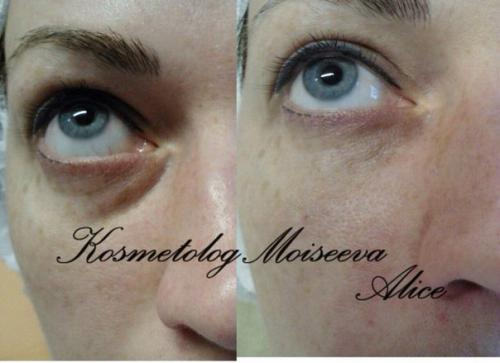 Ларингоскоп. 1 октября 2013 г. Ларингоскоп. 1 октября 2013 г. | |
| dc.source | Vásquez LM, González-Candial M. Лечение гиалуроновой кислотой для ретракции верхнего века после операции по фильтрации глаукомы. Орбита. 2011 Янв; 30 (1): 16-7. | |
| источник постоянного тока | da Silva AL, Bredemeier M, Gebrim ES, Moura Eda M.Интраорбитальная инъекция полиакриламидного геля для лечения анофтальмологического энофтальма. Ophthal Plast Reconstr Surg. 2008 сентябрь-октябрь; 24 (5): 367-71. | |
| источник постоянного тока | Peckinpaugh JL, Reddy HS, Tower RN. Гель гиалуроновой кислоты с крупными частицами для лечения ретракции нижнего века, связанной с радиационно-индуцированной липоатрофией. Ophthal Plast Reconstr Surg. 2010 сентябрь-октябрь; 26 (5): 377-9. | |
| источник постоянного тока | Naik MN, Ali MJ, Das S, Honavar SG.Нехирургическое лечение эпиблефарона с помощью геля гиалуроновой кислоты.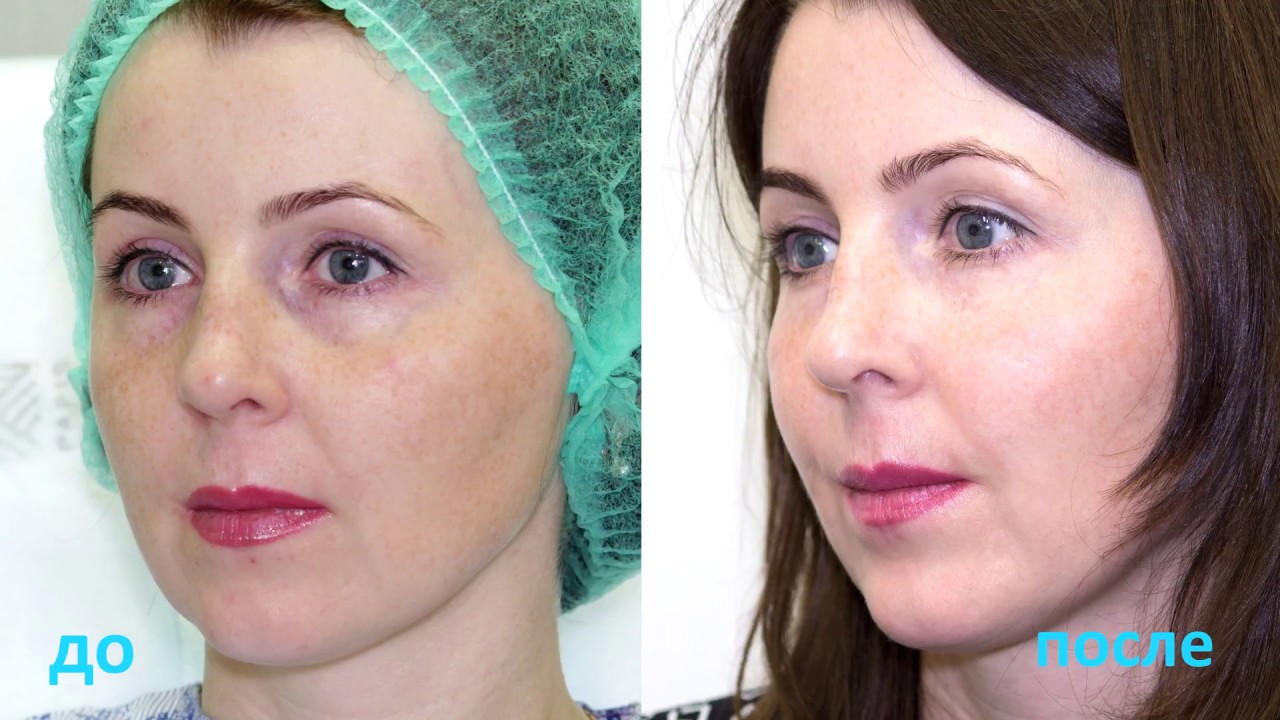 Ophthal Plast Reconstr Surg. 2010 май-июнь; 26 (3): 215-7. Ophthal Plast Reconstr Surg. 2010 май-июнь; 26 (3): 215-7. | |
| источник постоянного тока | Голдберг Р.А., Ли С., Джаясундера Т., Цирбас А., Дуглас Р.С., Макканн Д.Д. Лечение ретракции нижнего века путем расширения нижнего века гелем гиалуроновой кислоты. Ophthal Plast Reconstr Surg. 2007 сентябрь-октябрь; 23 (5): 343-8. | |
| источник постоянного тока | Квонг К., Малхотра Р., Морли А.М., Мохаммед С., Норрис Дж. Х.Использование кожного наполнителя для улучшения экспозиционной кератопатии у пациента с рестриктивной дермопатией. Орбита. 2013 Февраль; 32 (1): 70-2. | |
| источник постоянного тока | Манчини Р., Табан М., Ловингер А., Накра Т., Цирбас А., Дуглас Р.С. и др. Использование геля гиалуроновой кислоты при лечении паралитического лагофтальма: гель гиалуроновой кислоты золотой вес. Ophthal Plast Reconstr Surg. 2009 январь-февраль; 25 (1): 23-6. | |
| источник постоянного тока | Fezza JP. Нехирургическое лечение рубцового эктропиона наполнителем гиалуроновой кислоты.Plast Reconstr Surg. Март 2008 г .; 121 (3): 1009-14. Нехирургическое лечение рубцового эктропиона наполнителем гиалуроновой кислоты.Plast Reconstr Surg. Март 2008 г .; 121 (3): 1009-14. | |
| источник постоянного тока | Мантерола Д. Карлос, Завандо М. Даниела, Grupo MINCIR. Cómo интерпретировать «Niveles de Evidencia» en los differentes escenarios clínicos? Rev Chil Cir. 2009 Dic; 61 (6): 582-95. | |
| источник постоянного тока | Guyatt GH, Oxman AD, Vist G, Kunz R, Brozek J, Alonso-Coello P, et al. Рекомендации GRADE: 4. Оценка качества доказательств — ограничения исследования (риск систематической ошибки). J Clin Epidemiol.2011 Апрель; 64 (4): 407-15. | |
| dc.subject | rejuvenecimiento periorbitario | |
| предмет постоянного тока | rellenos inyectables | |
| dc.subject | ácido hialurónico | |
| dc.subject | surco nasoyugal | |
dc. subject subject | surco слезный | |
| dc.title | Revisión sistemática de la literatura: efecto de los rellenos inyectables en la región periorbitaria | |
| постоянного тока.тип | бакалавр диссертации |
Слезная закупорка: что теперь?
Взрослые пациенты с приобретенной обструкцией слезной дренажной системы жалуются на слезотечение — частую жалобу, которая может расстраивать как пациентов, так и практикующих врачей. Симптомы могут быть неспецифическими, односторонними или двусторонними, постоянными или прерывистыми. Пациенты могут жаловаться на откровенные эпифоры, образование корок на веках или просто нечеткое зрение. Лечение варьируется в зависимости от уровня обструкции, и все сокращения для лечения начинают напоминать алфавитный суп.Чтобы прояснить ситуацию, вот обзор вариантов хирургического вмешательства на слезах у взрослого пациента с непроходимостью слезной железы.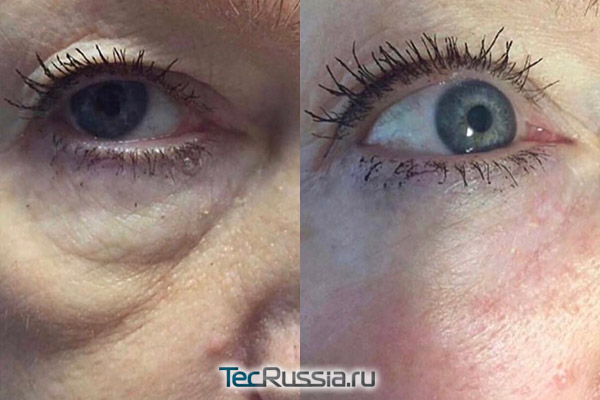
Обзор анатомии
Эпифора возникает в результате обструкции на любом уровне аппарата слезного дренажа. После того, как слезы накапливаются в слезном озере, они
активно дренируются через слезную дренажную систему, трубчатую сеть диаметром от 35 до 37 мм, начинающуюся от точки ( См. Рис. 1A, ) и заканчивающуюся в слёзной дренажной системе. нижний носовой ход.Слезная точка является воротами в систему оттока слезной железы; они открываются в трубчатые каналы ( см. рис. 1В, ), которые стекают в слезный мешок на клапане Розенмюллера ( см. рис. 1С, ). У большинства людей нижний и верхний канальцы сливаются, образуя общий канал, прежде чем достичь клапана Розенмюллера. Слезный мешок расширяется вниз и становится носослезным протоком, в конечном итоге дренируясь в нижний носовой ход у клапана Хаснера ( См. Рис. 1D ).По общепринятой номенклатуре точка считается дистальным концом слезной дренажной системы, а клапан Хаснера — самой проксимальной структурой.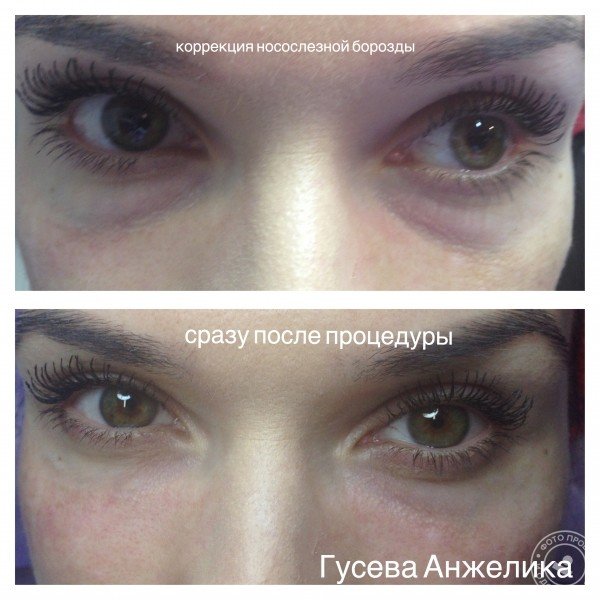
Приобретенная обструкция носослезного протока чаще всего возникает из-за воспаления и обструктивного фиброза, но может быть вторичной по отношению к более опасным процессам. Таким образом, тщательный сбор анамнеза и клиническая оценка важны для исключения этиологии, такой как травма, предшествующая операция, инфекция, системные воспалительные состояния или новообразования. Когда причину установить невозможно, используется термин «первичная приобретенная обструкция носослезного протока» (PANDO).В одном исследовании Нэнси Такер, доктор медицины, и ее коллеги из Университета Макгилла в Монреале выполнили биопсию слезного мешка у 150 пациентов, перенесших DCR по поводу клинически подозреваемого PANDO. Гистопатологические находки у 147 пациентов соответствовали воспалению или фиброзу, и только у трех была выявленная основная этиология (саркоидоз, онкоцитома и лимфома).
Обнаружение закупорки
Предполагая нормальное моргание и осмотр переднего сегмента, необходимо оценить проходимость слезной дренажной системы. Вы можете локализовать препятствие путем систематического тестирования. Пальпация слезного мешка может выявить вздутие или выделение жидкости из точки, таким образом диагностируя обструкцию, открытые каналы и закупорку проксимальнее слезного мешка или носослезного протока. Следует избегать дальнейшего зондирования, чтобы предотвратить ятрогенное рубцевание. Значительное воспаление или инфекция мешка может указывать на дакриоцистит из-за застоя на фоне обструкции носослезного протока. Тяжелые случаи могут быть связаны с пресептальным целлюлитом, орбитальным целлюлитом или системной инфекцией, и эти пациенты должны быть госпитализированы для внутривенного введения антибиотиков.
Вы можете локализовать препятствие путем систематического тестирования. Пальпация слезного мешка может выявить вздутие или выделение жидкости из точки, таким образом диагностируя обструкцию, открытые каналы и закупорку проксимальнее слезного мешка или носослезного протока. Следует избегать дальнейшего зондирования, чтобы предотвратить ятрогенное рубцевание. Значительное воспаление или инфекция мешка может указывать на дакриоцистит из-за застоя на фоне обструкции носослезного протока. Тяжелые случаи могут быть связаны с пресептальным целлюлитом, орбитальным целлюлитом или системной инфекцией, и эти пациенты должны быть госпитализированы для внутривенного введения антибиотиков.
Разрез и дренаж могут потребоваться для контроля острой инфекции, и после лечения острой инфекции следует рассмотреть возможность хирургической коррекции обструкции основного носослезного протока. (Наличие дакриоцистита является диагностическим, и дополнительное зондирование не требуется, особенно при острой инфекции. )
)
Если слезный мешок в норме, проходимость можно дополнительно оценить с помощью теста исчезновения флуоресцеинового красителя (FDDT), теста Джонса I, Джонса II тест и / или зондирование слезы и орошение.Рентгенографические методы, такие как сцинтиллография слез и дакриоцистография, являются вариантами, но редко используются в клинических условиях. Не существует стандартного алгоритма тестирования, а опрос членов Американского общества офтальмопластической и реконструктивной хирургии показал, что чуть менее половины хирургов полагались в основном на орошение слезной жидкости, 21 процент использовали тест Джонса, 19 процентов использовали FDDT и 13 процентов. процентов использовали тестирование Ширмера.
Для выполнения FDDT закапайте одну каплю флуоресцеина в нижний тупик, подождите пять минут, затем повторно осмотрите пациента.Минимальный уровень флюоресцеина в слезном озере указывает на патологическую дренажную систему, а оставшийся флюоресцеин указывает на нарушение дренажа.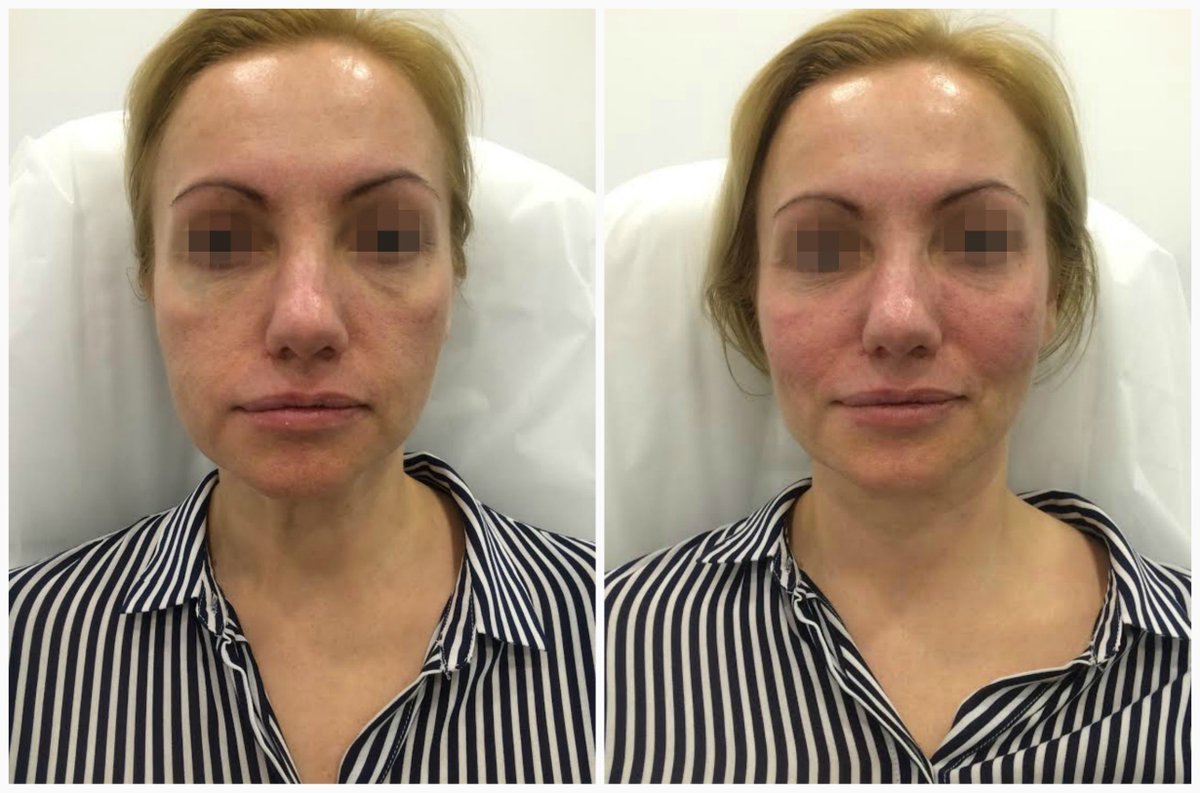 Это особенно полезно в односторонних случаях, когда бессимптомный глаз можно использовать в качестве контроля. Хотя тест Джонса полезен в концептуальном плане, немногие врачи проводят его, и большинство из них полагается только на FDDT и промывание слезной жидкости. Начинается орошение слезы
Это особенно полезно в односторонних случаях, когда бессимптомный глаз можно использовать в качестве контроля. Хотя тест Джонса полезен в концептуальном плане, немногие врачи проводят его, и большинство из них полагается только на FDDT и промывание слезной жидкости. Начинается орошение слезы
| Рис. 2. Трубка Джонса предназначена для легкого извлечения, поскольку она удерживается на месте только за счет трения и небольшого воротника. |
с расширением точечной точки, отмечая любые признаки стеноза точки. Затем через точку и в каналец осторожно вводится слезная канюля, которая останавливается, если возникает какое-либо сопротивление. Канал проходим, если канюля легко продвигается кнутри, пока не будет достигнута жесткая остановка на переносице (слезной ямке), но это можно дополнительно оценить с помощью зонда Боумена. Как только сопротивление встречается, либо во время продвижения, либо в слезной ямке, систему орошают, внимательно наблюдая за обеими точками на предмет рефлюкса.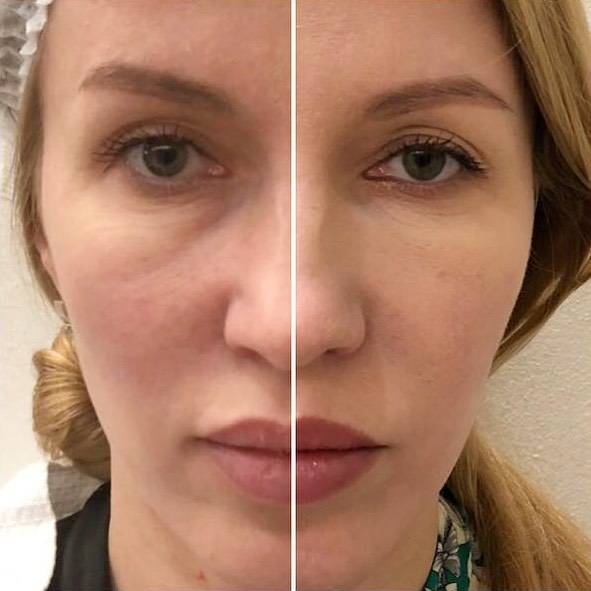 Немедленный рефлюкс через ту же точку указывает на обструкцию дистального канальца, тогда как рефлюкс из противоположного канальца указывает на закупорку за пределами общего канальца, скорее всего, в носослезном протоке. Если жидкость может попасть в носовой ход под давлением, это означает неполную, но функциональную обструкцию нижней слезной системы. Если жидкость легко проходит в нос без особого давления, система свободно патентована. Однако ирригация оказывает давление на слезную систему, и проходимость в нефизиологических условиях не исключает частичной непроходимости.
Немедленный рефлюкс через ту же точку указывает на обструкцию дистального канальца, тогда как рефлюкс из противоположного канальца указывает на закупорку за пределами общего канальца, скорее всего, в носослезном протоке. Если жидкость может попасть в носовой ход под давлением, это означает неполную, но функциональную обструкцию нижней слезной системы. Если жидкость легко проходит в нос без особого давления, система свободно патентована. Однако ирригация оказывает давление на слезную систему, и проходимость в нефизиологических условиях не исключает частичной непроходимости.
Канальцевая непроходимость
После локализации непроходимости лечение заключается в обходе или реканализации места непроходимости. Дистальные обструкции, затрагивающие канальцы, могут быть особенно сложными и часто требуют полного обхода аппарата слезного дренажа. Конъюнктиводакриоцисториностомия (CDCR) с размещением стеклянной трубки Джонса является золотым стандартом в лечении. Эта процедура соединяет слезное озеро и носовую полость с помощью хирургической стомы и использует стеклянную трубку для поддержания проходимого канала с течением времени.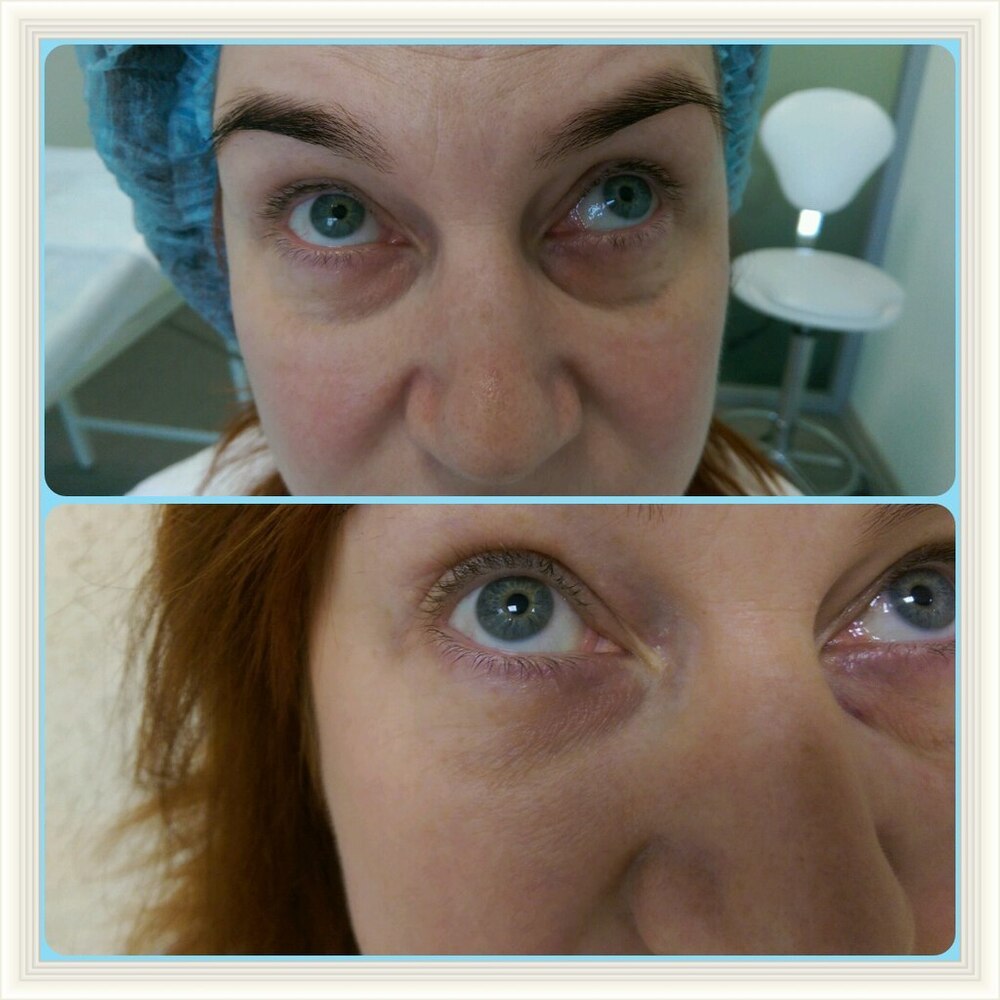 Показатели успеха достигают 90 процентов, но пациенты могут испытывать трудности с переносимостью и обслуживанием трубки Джонса. По своей конструкции трубка Джонса легко снимается для проведения частой очистки, необходимой для предотвращения закупорки и образования биопленки. Она удерживается на месте простым трением и небольшим воротником для предотвращения миграции внутрь ( См. Рис. 2, ), и, следовательно, смещение и экструзия трубки могут происходить почти у половины пациентов. Пациенты также могут испытывать периодические закупорки, неправильное положение, трудности с достижением желаемой скорости оттока слезы и ретроградный воздушный поток при чихании или использовании CPAP.
Показатели успеха достигают 90 процентов, но пациенты могут испытывать трудности с переносимостью и обслуживанием трубки Джонса. По своей конструкции трубка Джонса легко снимается для проведения частой очистки, необходимой для предотвращения закупорки и образования биопленки. Она удерживается на месте простым трением и небольшим воротником для предотвращения миграции внутрь ( См. Рис. 2, ), и, следовательно, смещение и экструзия трубки могут происходить почти у половины пациентов. Пациенты также могут испытывать периодические закупорки, неправильное положение, трудности с достижением желаемой скорости оттока слезы и ретроградный воздушный поток при чихании или использовании CPAP.
Перед CDCR следует учитывать высокий уровень осложнений, и были предприняты альтернативные методы, чтобы избавить пациентов от бремени трубки Джонса. В случаях дистальной обструкции с открытыми верхними или нижними канальцами, по крайней мере, 8 мм, продолжающимися с точкой, можно попробовать canaliculo-DCR.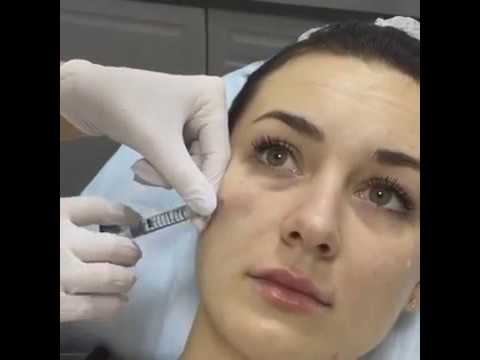 Для этой процедуры выполняется наружная дакриоцисториностомия, как описано в следующем разделе, с последующим зондированием каналов до точки закупорки. Обструкцию резецируют, и открытый каналец вводят анастомозом непосредственно в слезный мешок.Наилучшие результаты достигаются при небольших препятствиях, расположенных рядом с общим канальцем или внутри него. Долгосрочный успех этой технически сложной процедуры редко, и в этих случаях часто требуется последующая CDCR с трубкой Джонса.
Для этой процедуры выполняется наружная дакриоцисториностомия, как описано в следующем разделе, с последующим зондированием каналов до точки закупорки. Обструкцию резецируют, и открытый каналец вводят анастомозом непосредственно в слезный мешок.Наилучшие результаты достигаются при небольших препятствиях, расположенных рядом с общим канальцем или внутри него. Долгосрочный успех этой технически сложной процедуры редко, и в этих случаях часто требуется последующая CDCR с трубкой Джонса.
В качестве альтернативы обходу непроходимости закупоренный каналец можно реканализовать с помощью трепанации. Для этой процедуры полая трубка с режущей кромкой внутри защитного иглы вводится в канальцевую систему. При обнаружении препятствия игла вынимается и выполняется трепанация, осторожно вращая инструмент.Это продолжается до тех пор, пока инструмент не достигнет твердой слезной ямки, соблюдая особую осторожность, чтобы избежать образования ложного прохода по пути. Показатели успеха могут варьироваться в зависимости от местоположения препятствия и опыта хирурга.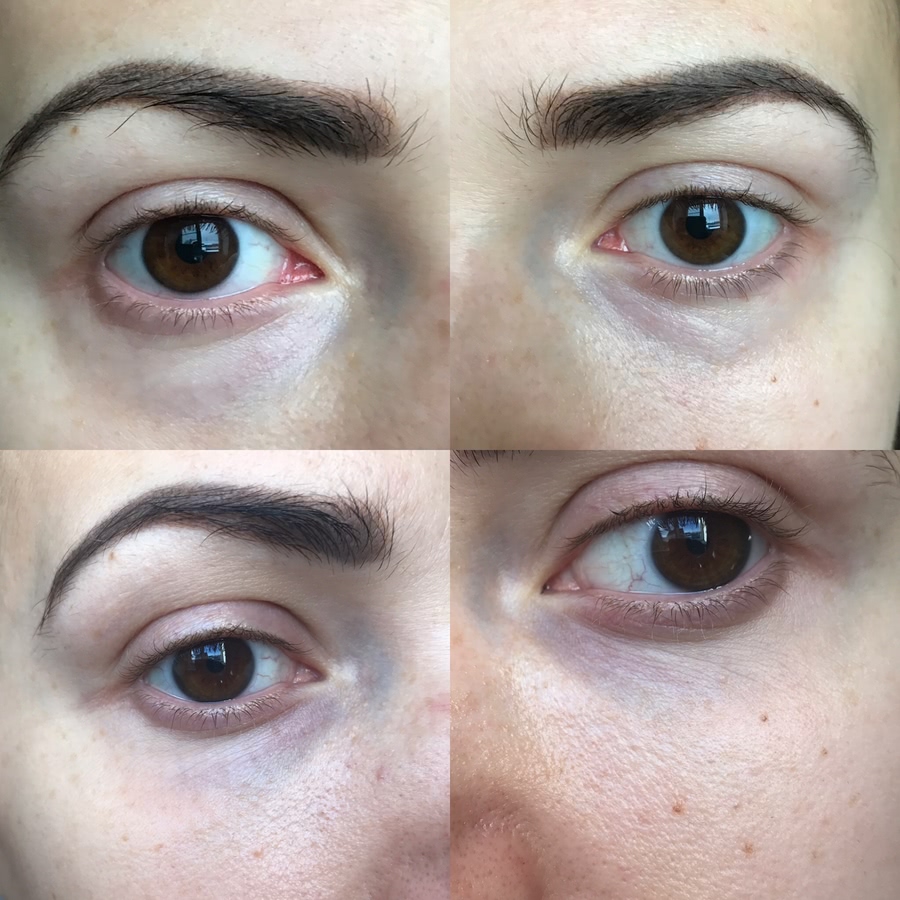 В одном недавнем исследовании сообщалось о 78-процентном функциональном успехе и 84-процентном анатомическом успехе через шесть месяцев в сочетании с эндоскопической ДКР и стентированием силиконовой трубки. Анатомический успех увеличился до 95 процентов для хирургов со стажем более пяти лет.Этот метод применялся в качестве начального хирургического вмешательства или после ранее неудачной операции DCR.
В одном недавнем исследовании сообщалось о 78-процентном функциональном успехе и 84-процентном анатомическом успехе через шесть месяцев в сочетании с эндоскопической ДКР и стентированием силиконовой трубки. Анатомический успех увеличился до 95 процентов для хирургов со стажем более пяти лет.Этот метод применялся в качестве начального хирургического вмешательства или после ранее неудачной операции DCR.
Обструкция носослезного протока
Дакриоцисториностомия является основным методом лечения обструкции носослезного протока без поражения канальцев. DCR создает канал между слезным мешком и носовой полостью и может выполняться наружно или эндоназально.
Наружная процедура DCR начинается с начального разреза на уровне медиального кантального сухожилия, которое расширяется на 15–20 мм снизу и сбоку вдоль носа.Тупая диссекция используется для обнажения надкостницы, которая отражается и обнажает неповрежденный слезный мешок. После извлечения мешка из слезной ямки в слезной ямке создается стома для доступа к слизистой оболочке носа, которая анастомозирует со слизистой оболочкой слезного мешка.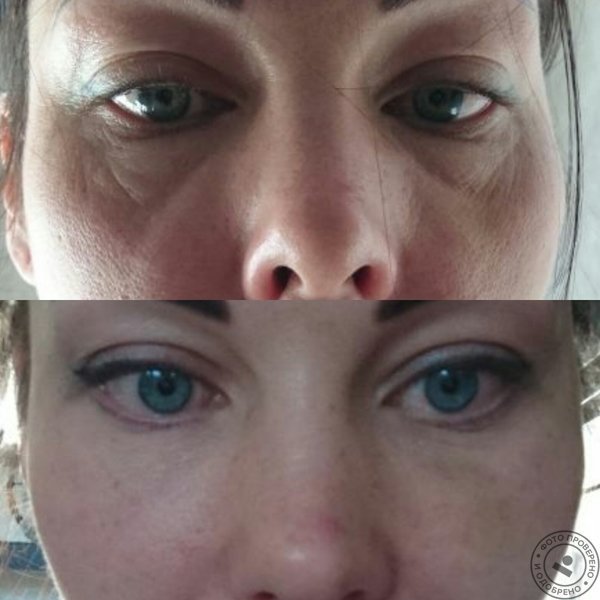 Успешный DCR соединяет открытую канальцевую систему с носовым каналом на уровне слезного мешка, минуя любую дополнительную обструкцию носослезного протока проксимально.
Успешный DCR соединяет открытую канальцевую систему с носовым каналом на уровне слезного мешка, минуя любую дополнительную обструкцию носослезного протока проксимально.
Endonasal DCR выполняет ту же задачу, но обеспечивает доступ к слезному мешку через носовую полость.Эндоназальный доступ предлагает определенные преимущества, такие как отсутствие внешнего рубца, меньшая частота осложнений, более короткое время операции и полное сохранение помповой функции за счет исключения любых манипуляций с orbicularis oculi. Однако эндоназальный DCR часто бывает
| Рис. 3. Расширение баллонного катетера может быть эффективным у некоторых пациентов, страдающих обструкцией носослезного протока. |
дороже и оборудование менее доступно.Также подозревались более низкая эффективность и более высокая частота рецидивов при эндоназальном применении DCR. Однако недавний Кокрановский обзор показывает, что показатели успеха механической эндоназальной DCR сравнимы с внешней DCR в опытных руках (примерно 95 процентов в обеих процедурах) и что такие осложнения, как инфекция раны и послеоперационное кровотечение, могут быть менее вероятными.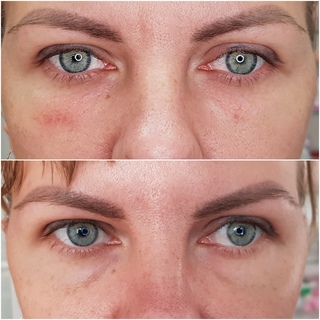
Стентировать или нет
Моноканаликулярные или биканаликулярные стенты из силиконовой трубки можно устанавливать во время наружной или эндоназальной хирургии DCR.Было предпринято несколько попыток предотвратить закрытие отверстия устья с ограниченной эффективностью. Показатели успешности DCR без стентирования превосходны, и исследования не показали каких-либо явных преимуществ стентирования. Кроме того, эта практика не совсем безобидна, а осложнения, связанные со стентированием, включают пролапс, истирание роговицы, каналикулит, спайки, образование ложных проходов во время интубации и разводку точечных точек.
Альтернативные методы
Хотя DCR является золотым стандартом, были изучены другие процедуры, направленные на реканализацию носослезного протока.Сообщается о некотором успехе при использовании дилатации баллонного катетера для лечения приобретенного частичного NLDO у пациентов ( см. Рис. 3, ). В небольшом проспективном исследовании 60 процентов пациентов сообщили о субъективном улучшении, а 73 процента были объективно патологическими после ирригации через шесть месяцев.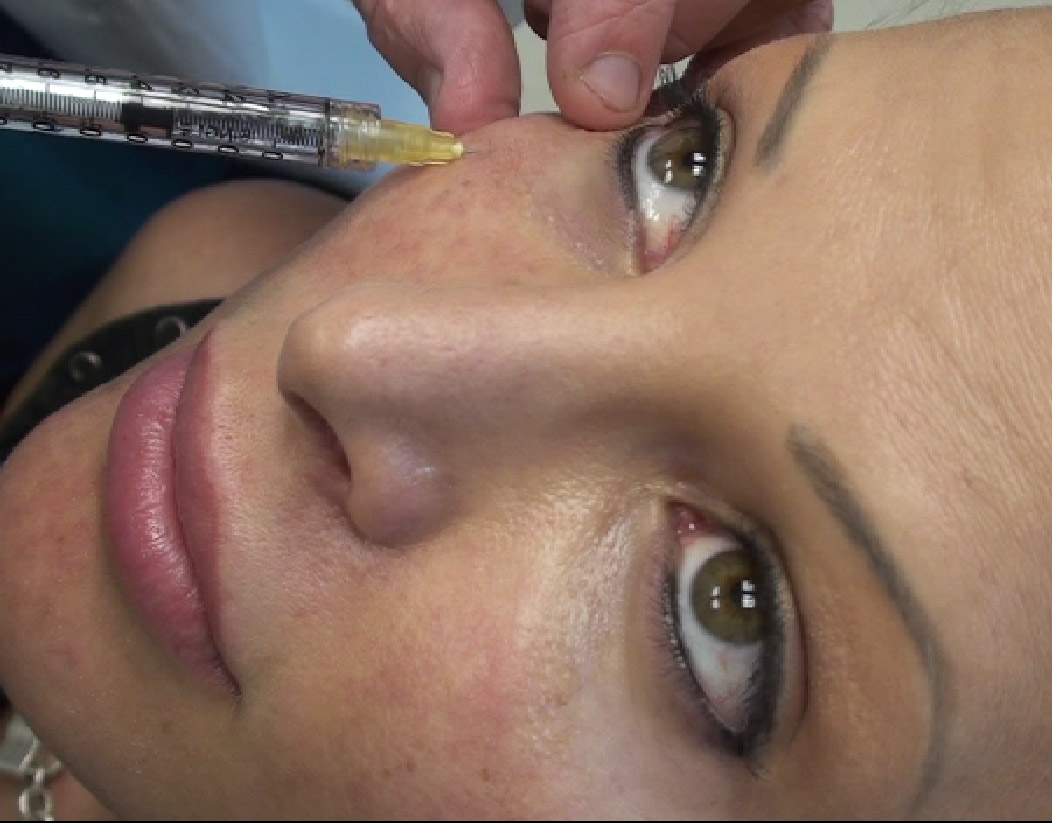 Также была предпринята попытка зондирования NLD с адъювантом митомицином C, при этом в одном исследовании сообщалось о 84-процентной проходимости через девять месяцев. Группа китайских хирургов сообщает об использовании высокочастотного электрического прижигания для реканализации NLD с 87-процентной вероятностью успеха.Хотя доказательства далеко не окончательные, эти минимально инвазивные методы могут предложить пациентам дополнительные возможности в ожидании дальнейшего исследования.
Также была предпринята попытка зондирования NLD с адъювантом митомицином C, при этом в одном исследовании сообщалось о 84-процентной проходимости через девять месяцев. Группа китайских хирургов сообщает об использовании высокочастотного электрического прижигания для реканализации NLD с 87-процентной вероятностью успеха.Хотя доказательства далеко не окончательные, эти минимально инвазивные методы могут предложить пациентам дополнительные возможности в ожидании дальнейшего исследования.
Взрослых пациентов со слезоточивостью сложно обследовать, но правильный диагноз имеет решающее значение для выбора лечения. Хирургическое лечение основано на уровне обструкции, поэтому необходимо тщательное понимание анатомии и физиологии слезной системы в сочетании с хорошей систематической оценкой. Имейте в виду, что тщательный сбор анамнеза может выявить серьезную патологию, требующую дополнительного обследования и лечения, помимо коррекции слезотечения.
Доктор Лютер в настоящее время второй год работает офтальмологом в Бостонском университете.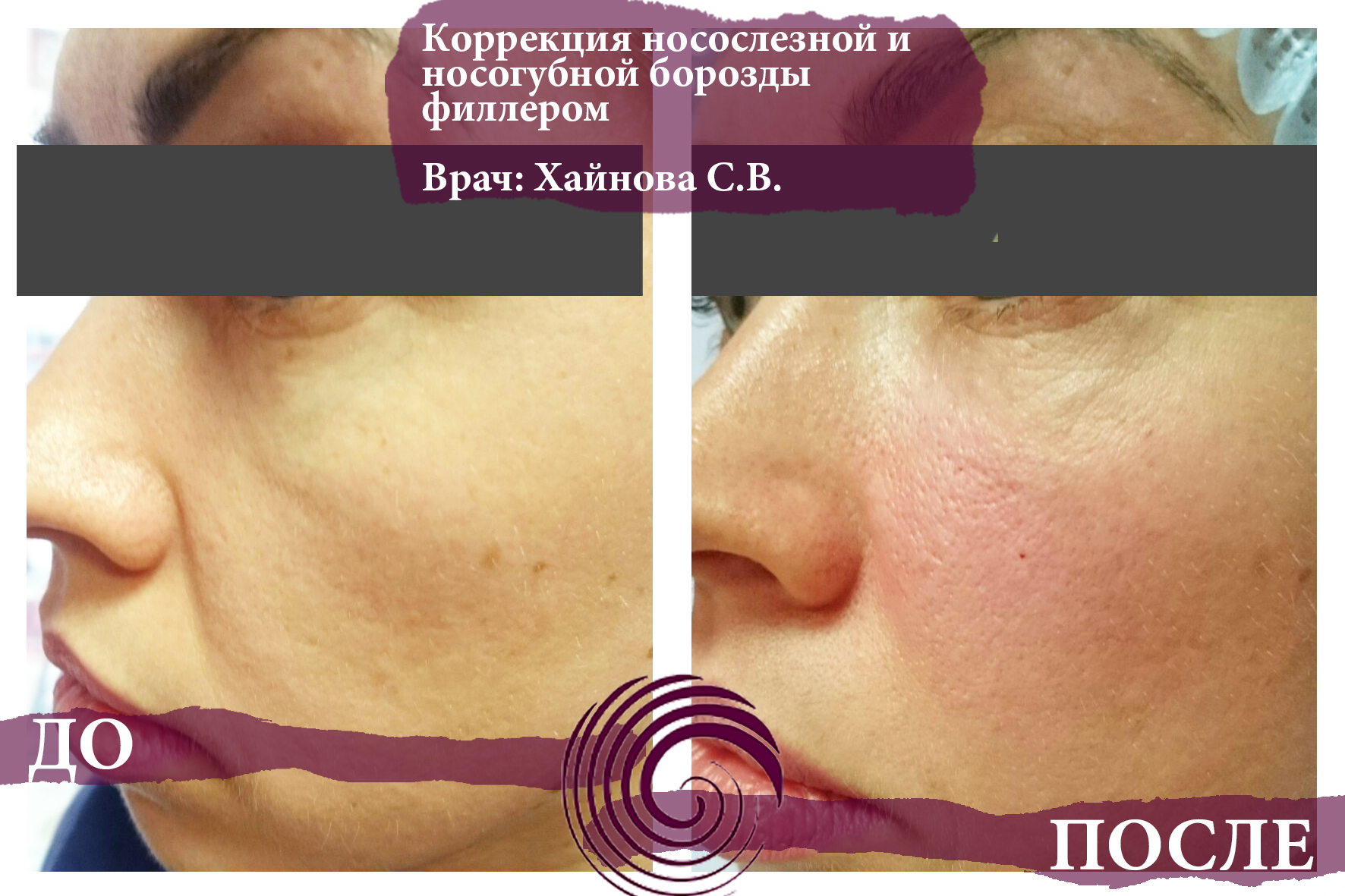 Доктор Армстронг — директор отделения окулопластики, орбитальной и реконструктивной хирургии в Бостонском университете, где она также является доцентом офтальмологии.
Доктор Армстронг — директор отделения окулопластики, орбитальной и реконструктивной хирургии в Бостонском университете, где она также является доцентом офтальмологии.
Рекомендуемая литература:
1. Cannon PS, Chan W., Selva D. Частота закрытия канальцев при эндоназальной дакриоцисториностомии без интубации при первичной обструкции носослезного протока. Офтальмология 2013; 120: 8: 1688-1692.
2. Чен Д., Дж. Дж., Ван Л. и др. Доказано, что простой и эволюционный подход к реканализации обструкции носослезного протока. Br J Ophthalmol 2009; 93: 11: 1438-1443.
3. Conway ST. Оценка и лечение «функциональной» носослезной блокады: результаты исследования Американского общества офтальмопластической и реконструктивной хирургии. OPRS 1994; 10: 185-188.
4. Chong KKL, Lai FHP, Ho M, Luk A, Wong BW, Young A. Рандомизированное испытание силиконовой интубации при эндоскопической механической дакриоцисториностомии (SEND) при первичной обструкции носослезного протока. Офтальмология 2013; 120: 10: 2139-2145.
Офтальмология 2013; 120: 10: 2139-2145.
5. Daubert J, Nik N, Chandeyssoun PA, el-Choufi L. Анализ потока слезы через верхнюю и нижнюю системы. Ophthal Plast Reconstr Surg 1990; 6: 3: 193-196.
6. Доан MG. Мигание и механика слезного дренажа. Офтальмология 1981; 88: 8: 844-851.
7. Долметч AM. Нелазерная эндоскопическая эндоназальная дакриоцисториностомия с добавлением митомицина С при обструкции носослезного протока у взрослых. Офтальмология 2010; 117: 5: 1037-1040.
8. Фэн Й, Цай Дж, Чжан Дж, Хань Х.Метаанализ первичной дакриоцисториностомии с силиконовой интубацией и без нее. Кан Ж. Офтальмол 2011; 46: 6: 521-527.
9. Фостер Дж. А., Картер К. Д., Дурайрадж В. Д., Кавана М. С., Корн Б. С., Нельсон С. С., Хартштейн М. Е.. Курс фундаментальных и клинических наук, Раздел 07: Орбиты, веки и слезная система. Сан-Франциско: Американская академия офтальмологии, 2016-2017: 251-256, 267-276, 284-285.
10. Jawaheer L, MacEwen CJ, Anijeet D. Сравнение эндоназальной и наружной дакриоцисториностомии при обструкции носослезного протока.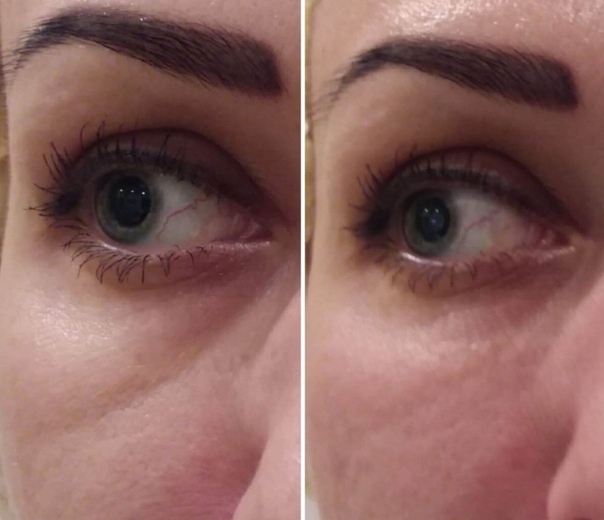 Кокрановская база данных Syst Rev 2017 24 февраля; 2: CD007097.
Кокрановская база данных Syst Rev 2017 24 февраля; 2: CD007097.
11. Калин-Хайду Э, Кадет Н, Булос ПР. Споры о слезной системе. Surv Ophthalmol 2016; 61: 3: 309-313.
12. Кашкоули М.Б., Бейги Б., Мурти Р., Эстбери Н. Приобретенный стеноз наружной точки: этиология и связанные с ней данные. Am J Ophthalmol 2003; 136: 6: 1079-1084.
13. Kong YJ, Choi HS, Jang JW, Kim SJ, Jang SY. Хирургические результаты канальцевой трепанации в сочетании с эндоскопической дакриоцисториностомией у пациентов с дистальной или общей канальцевой обструкцией.Корейский журнал J Ophthalmol 2015; 29: 6: 368-374.
14. Лиаракос В., Боборидис К., Маврикакис Э., Маврикакис И. Лечение канальцевой непроходимости. Курр Опин Офтальмол 2009; 20: 5: 395-400.
15. Линберг СП, Маккормик С.А. Первичная приобретенная непроходимость носослезного протока. Клинико-патологический отчет и методика биопсии. Офтальмология 1986; 93: 8: 1055-1063.
16. Натху Н.А., Рат С., Ван Д., Баффам Ф. Трепанация при обструкции канальцев: опыт 45 глаз. Орбита 2013; 32: 5: 281-284.
Орбита 2013; 32: 5: 281-284.
17. Патель BC.Лечение приобретенной обструкции носослезного протока: Наружная и эндоназальная дакриоцисториностомия. Есть ли третий способ? Br J Ophthalmol 2009; 93: 11: 1416-1419.
18. Патринели JR, Андерсон RL. Обзор хирургии слезного дренажа. Ophthal Plast Reconstr Surg 1986; 2: 2: 97-102.
19. Perry JD, Maus M, Nowinski TS, Penne RB. Расширение баллонного катетера для лечения взрослых с частичной обструкцией носослезного протока: предварительный отчет. Am J Ophthalmol 1998; 126: 6: 811-816.
20. Роуз Г.Е., Уэлхэм Р.А.Шунтирование слезных канальцев Джонса: опыт двадцати пяти лет. Eye (Лондон) 1991; 5 (Pt 1): 13-19.
21. Стил Э.А. Конъюнктиводакриоцисториностомия с трубкой Джонса: история и обновления. Curr Opin Ophthalmol 2016; 27: 5: 439-442.
22. Цай Ц.К., Кау Х.С., Као С.К., Сюй ВМ, Лю Дж. Х. Эффективность зондирования носослезного протока с дополнительным митомицином-C для эпифора у взрослых. Офтальмология 2002; 109: 1: 172-174.
23. Tucker N, Chow D, Stockl F, Codere F, Burnier M. Клинически подозреваемая первичная приобретенная обструкция носослезного протока: Клинико-патологический обзор 150 пациентов.Офтальмология 1997; 104: 11: 1882-1886.
24. Вирн М.Дж., Питтс Дж., Фрэнк Дж., Роуз Дж. Э.. Сравнение дакриоцистографии и сцинтиграфии слез в диагностике функциональной обструкции носослезного протока. Br J Ophthalmol 1999; 83: 9: 1032-1035.
25. Йейттс П. Приобретенная непроходимость носослезного протока. Офтальмол Clin North Am 2000; 13: 4: 719.
Как заставить ваших пациентов перестать плакать
Это конец напряженного утра, и вы собираетесь увидеть своего последнего пациента перед заслуженным обедом.Вы входите, и пациент говорит: «Доктор, у меня все время текут слезы по левой щеке».
Отложите обед.
Для большинства врачей эпифора может быть не такой пугающей, как ужасная жалоба на двоение в глазах; однако определение причины эпифоры может быть трудным и трудоемким.
По какой-то причине многие офтальмологи опасаются или опасаются расширения слезы и ирригации, которые часто необходимы для определения причины эпифоры у пациента.
Возможно, это связано с тем, что для этого нужно поместить очень острый заостренный металлический предмет в точку пациента. Или, может быть, это потому, что вы помните, как учили это в школе оптометрии, но вы не выполняли это довольно долгое время.
Epiphora имеет ряд возможных причин. Определите этиологию вашего пациента, прежде чем рассматривать расширение слезной жидкости и ирригацию.
|
Не бойся. Это относительно простая процедура, которая часто используется для лечения или диагностики нескольких распространенных глазных заболеваний. Цель орошения слезы проста: открыть закупоренный слезный проток и позволить слезам течь должным образом. Эта статья — третья в серии практических рекомендаций из шести частей, напечатанных и видео, — объясняет, как легко можно сделать расширение слезы и ирригацию.
Это относительно простая процедура, которая часто используется для лечения или диагностики нескольких распространенных глазных заболеваний. Цель орошения слезы проста: открыть закупоренный слезный проток и позволить слезам течь должным образом. Эта статья — третья в серии практических рекомендаций из шести частей, напечатанных и видео, — объясняет, как легко можно сделать расширение слезы и ирригацию.
Знать анатомию
Перед выполнением расширения слезной жидкости и ирригации (D&I) убедитесь, что вы понимаете анатомию носослезной дренажной системы.Пункты — это отверстия в дренажную систему, размеры отверстий которых варьируются от пациента к пациенту. И верхняя, и нижняя точки открываются в верхний и нижний канальцы соответственно.
Каналочка имеет вертикальную часть, которая простирается примерно на 2 мм в длину, а затем изгибается по горизонтали и проходит еще 8 мм в длину через нос. Два канала соединяются в общем канальце непосредственно перед входом в носослезный мешок, который расположен внутри ямки на медиальной стенке глазницы.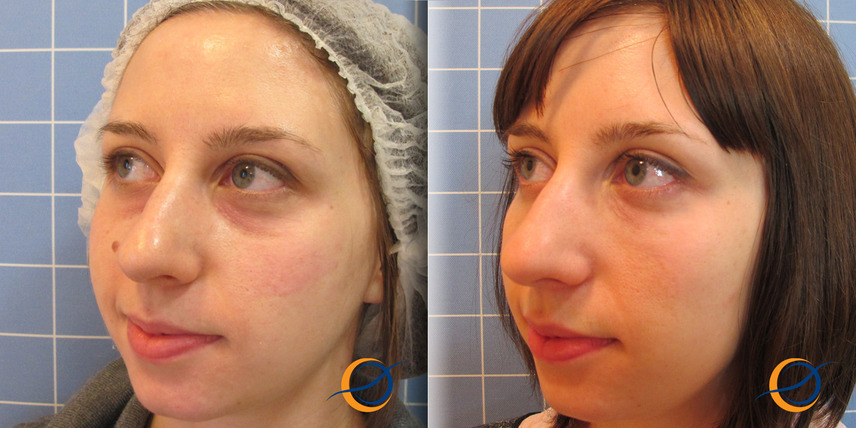
Носослезный мешок расширяется примерно на 10 мм перед тем, как дренировать в носослезный канал, расположенный внутри верхнечелюстной кости. Он простирается до нижнего прохода носа и заканчивается у клапана Хаснера. Этот клапан предотвращает обратный поток жидкости из носовой полости вверх в проток. 1
Причины эпифоры
Возможные причины эпифора:
Нарушения аппозиции век —энтропион, эктропион и синдром вялого века
Заболевания глазной поверхности —
включая трихиаз, ссадину, инородное тело, синдром сухого глаза и рецидивирующую эрозию роговицы
Обструкция слезного пути —
непроходимость канальцевых, точечных или носослезных протоков
Инфекционные причины —
каналикулит и дакриоцистит
Обструкция носослезного протока может быть приобретена, что часто связано со старением, или может быть врожденной.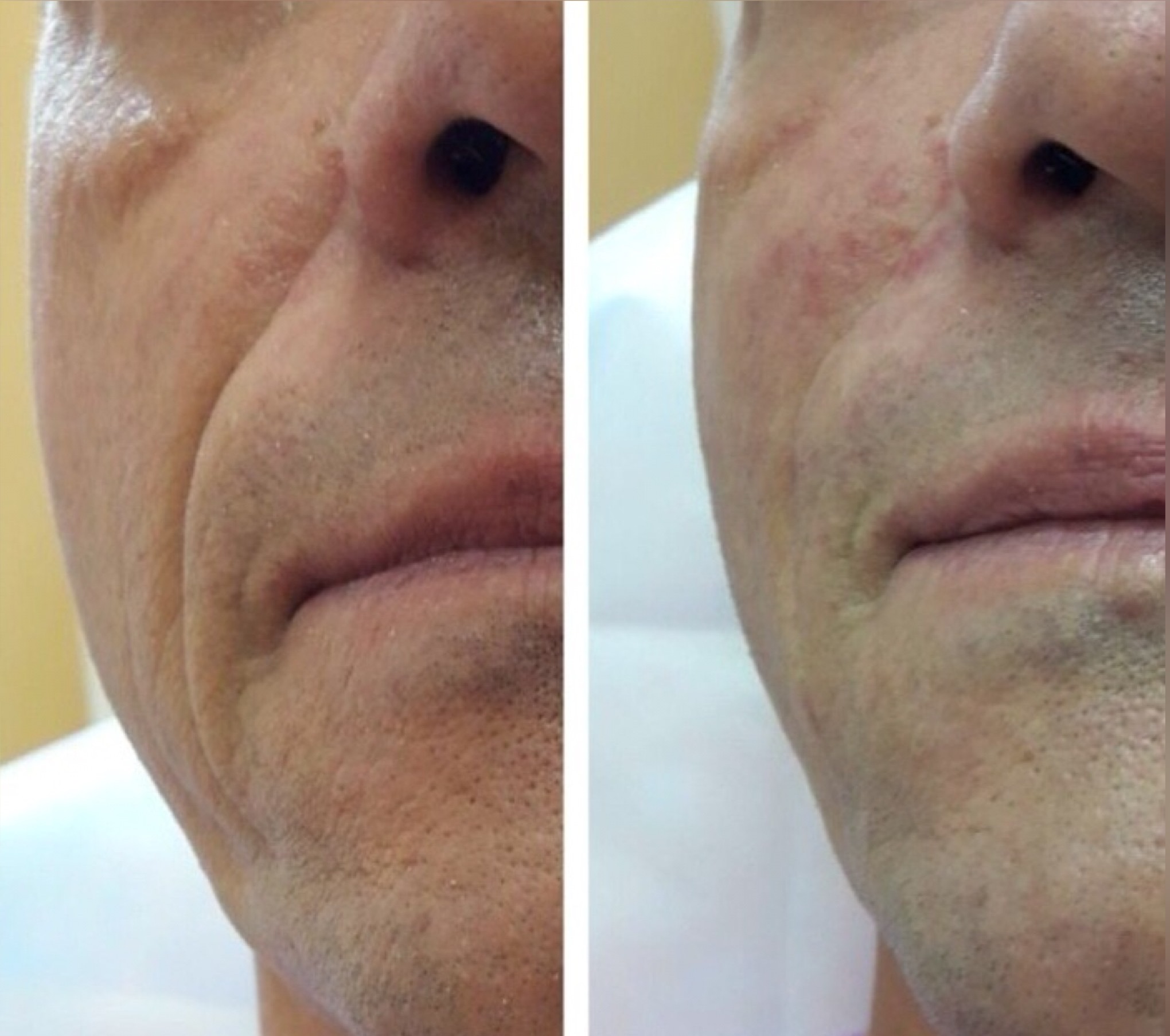 Младенцы могут страдать от врожденной непроходимости носослезного протока, когда клапан Хаснера не открывается самопроизвольно при рождении. Это проходит само по себе примерно в 90% случаев до того, как ребенку исполнится год. Таким образом, обычно не рекомендуется выполнять дилатацию и ирригацию ребенку младше одного года. 2
Младенцы могут страдать от врожденной непроходимости носослезного протока, когда клапан Хаснера не открывается самопроизвольно при рождении. Это проходит само по себе примерно в 90% случаев до того, как ребенку исполнится год. Таким образом, обычно не рекомендуется выполнять дилатацию и ирригацию ребенку младше одного года. 2
Расширение слезы и орошение можно проводить за щелевой лампой или вне ее.Как только пациент займет нужное положение, нанесите на глаз каплю местного анестетика. |
Вы должны определить основную причину эпифоры, прежде чем рассматривать расширение слезной жидкости и ирригацию, поскольку это показано не во всех этих случаях. Диагноз дакриостеноза обычно рассматривается после того, как вы исключите неправильное положение век и нарушения глазной поверхности.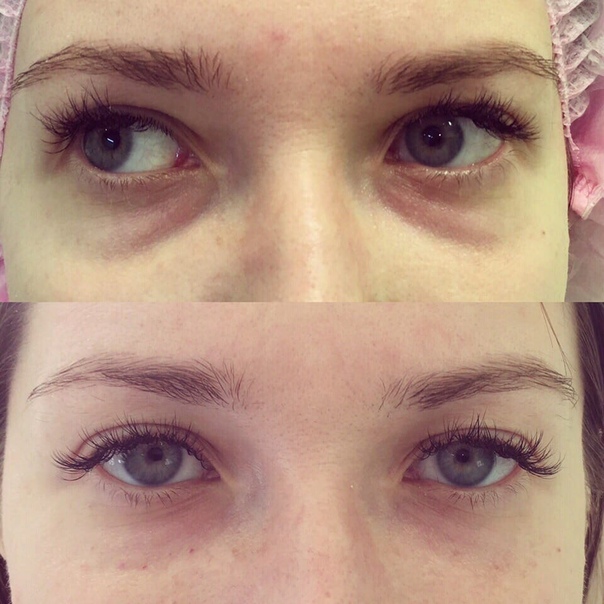 Синдром сухого глаза обычно является резервным диагнозом, но рассмотрите его только после исчерпания других возможностей.
Синдром сухого глаза обычно является резервным диагнозом, но рассмотрите его только после исчерпания других возможностей.
Обязательно проведите тщательное обследование с помощью щелевой лампы, чтобы определить, показаны ли дилатация и ирригация. Если пациент жалуется, например, на внезапное начало слезотечения и боль в глазах при пробуждении, то диагнозом и причиной слезотечения, скорее всего, является рецидивирующая эрозия роговицы, и в D&I, скорее всего, нет необходимости.
Показания
Рассмотрите возможность выполнения расширения слезной жидкости и ирригации, если у пациента есть жалоба на эпифору и вы подозреваете обструкцию носослезной дренажной системы.Орошение слезной жидкости рекомендуется при непроходимости каналов, которая часто возникает из-за стеноза, слизистых пробок или мелких камней в слезных каналах. В этом случае у пациента будут видны эпифора, обычно односторонняя, в белом и спокойном глазу.
Выполнение полива либо устранит препятствие, либо позволит вам определить его местонахождение. В зависимости от причины и степени тяжести обструкции может быть показана дакриоцисториностомия (ДКР). 2
Временно оттяните веко пациента и вставьте расширитель вертикально примерно на 1–2 мм в точку. |
Также необходимо тщательное обследование, чтобы исключить инфекционные причины эпифоры, такие как каналикулит и дакриоцистит. В случае каналикулита точка будет «надутой» (красная и поворачивается наружу), а окружающая область будет покрасневшей. При легкой пальпации часто можно выделить слизисто-гнойные выделения или конкременты из точки. Лечение варьируется среди врачей; тем не менее, орошение слезы раствором антибиотика является жизнеспособным вариантом для рассмотрения, так же как и местные и / или пероральные антибиотики.
В случае дакриоцистита в слезном мешке будет наблюдаться увеличение опухоли, болезненности и болезненности. Не проводить ирригацию при дакриоцистите; вместо этого назначьте пероральное лечение антибиотиками, например амоксициллин / клавуланат 500/125 мг 3 раза в сутки. 2,3
Оборудование
Прокрутите расширитель между большим и указательным пальцами, чтобы добиться правильного расширения.
Расширитель слезного канала
- Канюля размером от 27 до 19 (в зависимости от размера точки пациента)
- Шприц 3сс
- Стерильный физиологический раствор от 1 куб. См до 3 куб. См
Занять позицию
Расширение слезы и орошение можно проводить как за щелевой лампой, так и вне ее. Преимуществом выполнения D&I вне щелевой лампы является более легкий доступ для пациента и большая свобода движений; однако одним из недостатков является отсутствие увеличения, которое предлагает щелевая лампа.Преимущество выполнения D&I за щелевой лампой состоит в том, что это позволяет более точно оценить точку при увеличенном увеличении. Увеличенное увеличение позволяет вам лучше определить, где разместить расширитель и канюлю.
Мы предпочитаем выполнять дилатацию и ирригацию вне щелевой лампы, когда пациент наклоняется на высоту, удобную для нас, чтобы можно было легко манипулировать точкой сверху. Имейте в виду, что при откинутой голове у пациента может возникнуть легкий рвотный рефлекс, когда он попробует физиологический раствор.
Мы также настраиваем торшер так, чтобы свет падал прямо на глаза во время процедуры.
Как D&I
Перед расширением и ирригацией (D&I) онемение точки для удобства пациента.
Нанесите пропаракаин или другой анестетик для местного применения на аппликатор с ватным наконечником и осторожно приложите его к точке пациента на 30–60 секунд.
После достаточного вертикального расширения переориентируйте расширитель почти на 90 градусов по горизонтали, при этом удерживая расширитель в точке пациента.Продолжайте вращать расширитель таким же образом. | |
После того, как вы расширили точку настолько, чтобы канюля могла удобно поместиться, вы знаете, что достигли достаточного расширения. | |
Затем удалите расширитель и вставьте канюлю, прикрепленную к шприцу, заполненному физиологическим раствором, таким же образом, как и расширитель: вертикально на 1-2 мм с временно отведенной крышкой. |
Капля пропаракаина в каждый глаз также помогает устранить рефлекс моргания.
Как только пациент в достаточной степени онемел, начинайте процедуру.
Рекомендуется посоветовать своим пациентам смотреть «вверх и в сторону» или «вниз и в сторону» от расширенной точки, чтобы они не испугались, увидев расширитель слезы.
- Временно оттяните веко пациента и введите расширитель примерно на 1-2 мм вертикально в точку.Начните с меньшего конца расширителя и переключитесь на больший конец, как только пунктум будет достаточно расширен.
- Чтобы добиться правильного расширения, вращайте расширитель большим и указательным пальцами или перемещайте его круговыми движениями.
- После достаточного вертикального расширения переориентируйте расширитель почти на 90 градусов по горизонтали, все время удерживая расширитель в точке пациента, и продолжайте тем же вращением или круговым движением.
После того, как вы расширили точку настолько, чтобы канюля могла удобно поместиться, вы знаете, что достигли достаточного расширения.
После того, как вы расширили точку, удалите расширитель и вставьте канюлю, прикрепленную к шприцу, наполненному физиологическим раствором. Вставьте канюлю так же, как расширитель; сначала по вертикали от 1 до 2 мм с временно откинутой крышкой, затем переориентируйте ее по горизонтали примерно на 8 мм. Соблюдайте осторожность при перемещении канюли по горизонтали и носу; если зайти слишком далеко, то ударишься о носовую кость и доставишь пациенту некоторый дискомфорт.
- Осторожно нажмите на поршень шприца, чтобы ввести стерильный физиологический раствор в слезную систему пациента.
Результаты
Если слезная система открыта, пациент почувствует или попробует соленый солевой раствор в задней части горла. При таком результате причина появления эпифора, скорее всего, не в обструкции носослезного протока.
Если слезная система заблокирована, вы почувствуете сопротивление поршня и увидите срыгивание физиологического раствора. Если срыгивание выходит из орошаемой точки, то закупорка проксимальнее общего канальца.Если срыгивание происходит в противоположной точке, то закупорка находится дистальнее общего канальца. В любом случае показано дальнейшее зондирование слезы.
Теперь сориентируйте канюлю по горизонтали, затем вставьте ее в носовой канал еще глубже, примерно на 8 мм. Не заходите слишком далеко, иначе вы ударитесь по носовой кости и причините пациенту дискомфорт. Слегка нажмите на поршень шприца, чтобы выпустить физиологический раствор в слезную систему пациента. |
Или вы можете попытаться удалить закупорку или переместить ее дальше по слезной дренажной системе путем многократного орошения — для этого вам может потребоваться более сильное орошение.
Если после нескольких попыток устранить закупорку по-прежнему не удается, направьте пациента на зондирование слезы.
Если, однако, вы можете успешно устранить закупорку и пациент может попробовать или почувствовать физиологический раствор, дальнейшее лечение не требуется — таких пациентов обычно не требуется осматривать для последующего наблюдения.
Биллинг и кодирование
Код простой процедуры 68810 («Зондирование носослезного протока с ирригацией или без») используется с модификатором –LT или –RT, указывающим, какая точка была расширена и орошена. Диагностические коды МКБ-9, сопровождающие код процедуры, могут включать эпифору (375,20), обструкцию носослезного протока (375,55) и стеноз носослезного протока (375,56).
| Если слезная система открыта, пациент почувствует или попробует физиологический раствор.Если система заблокирована, вы почувствуете сопротивление и увидите отрыгивание физиологического раствора. |
Как и в случае с любым пациентом, всегда тщательно документируйте. Включите симптомы пациента, почему вы выбрали дилатацию, как вы выполняли процедуру и какие результаты вы достигли. Также задокументируйте, как пациент перенес процедуру и когда вы ожидаете, что он вернется для последующего наблюдения.
Как видите, D&I слезных путей на самом деле является простой процедурой для выполнения, и ее не нужно бояться или избегать при наличии клинических показаний.Хорошее знание анатомии носослезной дренажной системы напомнит вам о правильном размещении и перемещении расширителя и канюли.
При правильном выполнении эта быстрая процедура помогает вашим пациентам перестать плакать, заставляет их снова улыбаться и направляет вас на приятный обед.
Доктор Прованс-Перри в настоящее время завершает ординатуру по глазным заболеваниям и семейной практике, специализируясь на лечении заболеваний и лазерных процедурах переднего сегмента, в Колледже оптометрии Северо-Восточного государственного университета Оклахомы. Доктор Смит в настоящее время завершает ординатуру по реабилитации зрения: слабовидение и нейрооптометрия в Колледже оптометрии Оклахомы НГУ. Доктор Лайтзайзер — заместитель декана по оказанию клинической помощи, директор по непрерывному обучению, а также руководитель специализированной клиники и клиники электродиагностики в Колледже оптометрии Оклахомы НГУ.
1. Ремингтон Л.А. Система носослезного дренажа. В кн .: Клиническая анатомия зрительной системы. 2-е изд.Филадельфия: Эльзевьер; 2005: 173-4.
2. Каналикулит. В: Gerstenblith AT, Rabinowitz MP, eds. Руководство Wills Eye: Диагностика и лечение глазных болезней в офисах и отделениях неотложной помощи. 6-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2012: 143-6.
3. Hurwitz JJ. Слезный дренаж. В: Yanoff M, Duker JS. Офтальмология. 3-е изд. Лондон: Мосби Эльзевьер; 2009: 1482-7.
.

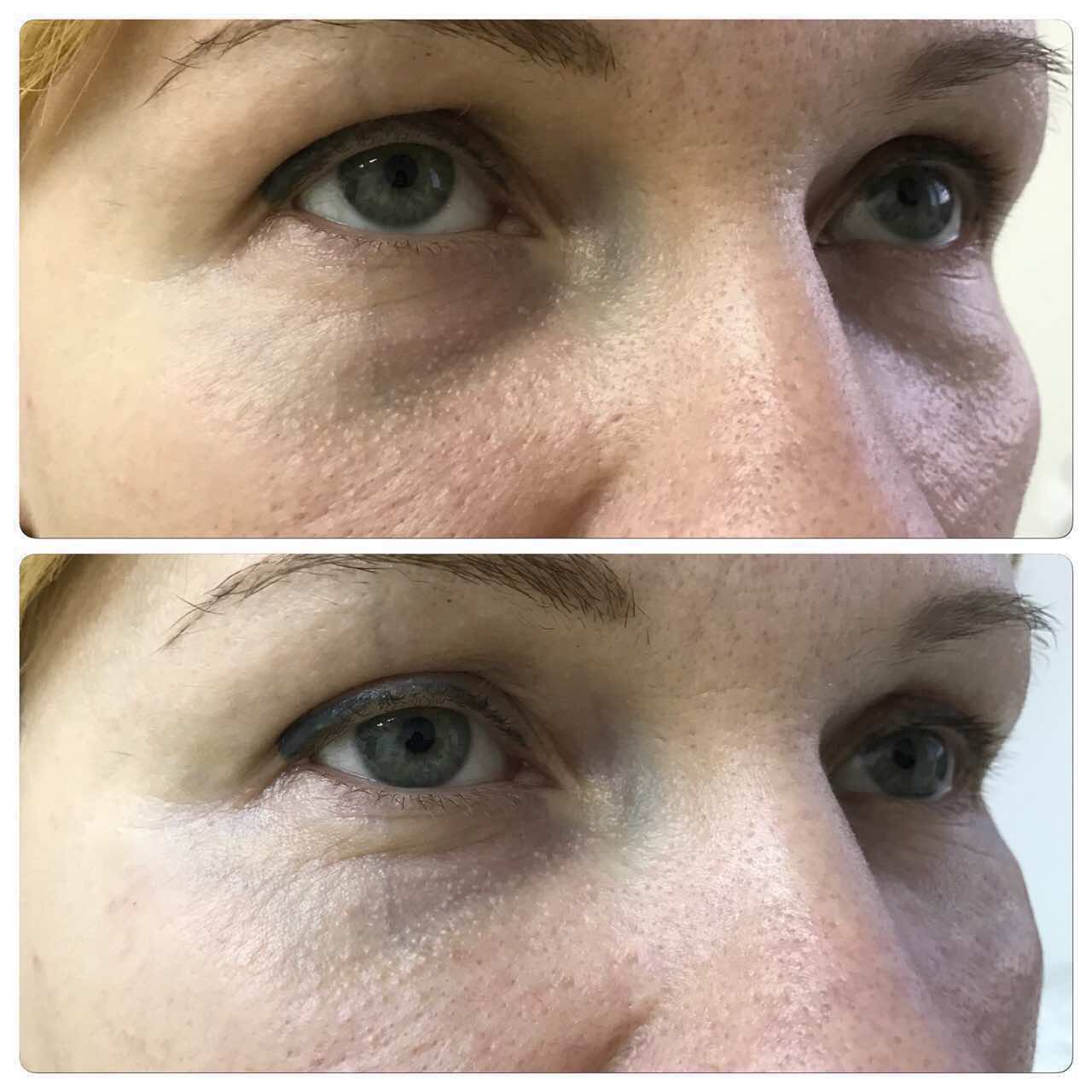 Препарат вводят медленно, малыми дозами. Это позволяет распределить его равномерно по всей площади носослезной борозды.
Препарат вводят медленно, малыми дозами. Это позволяет распределить его равномерно по всей площади носослезной борозды.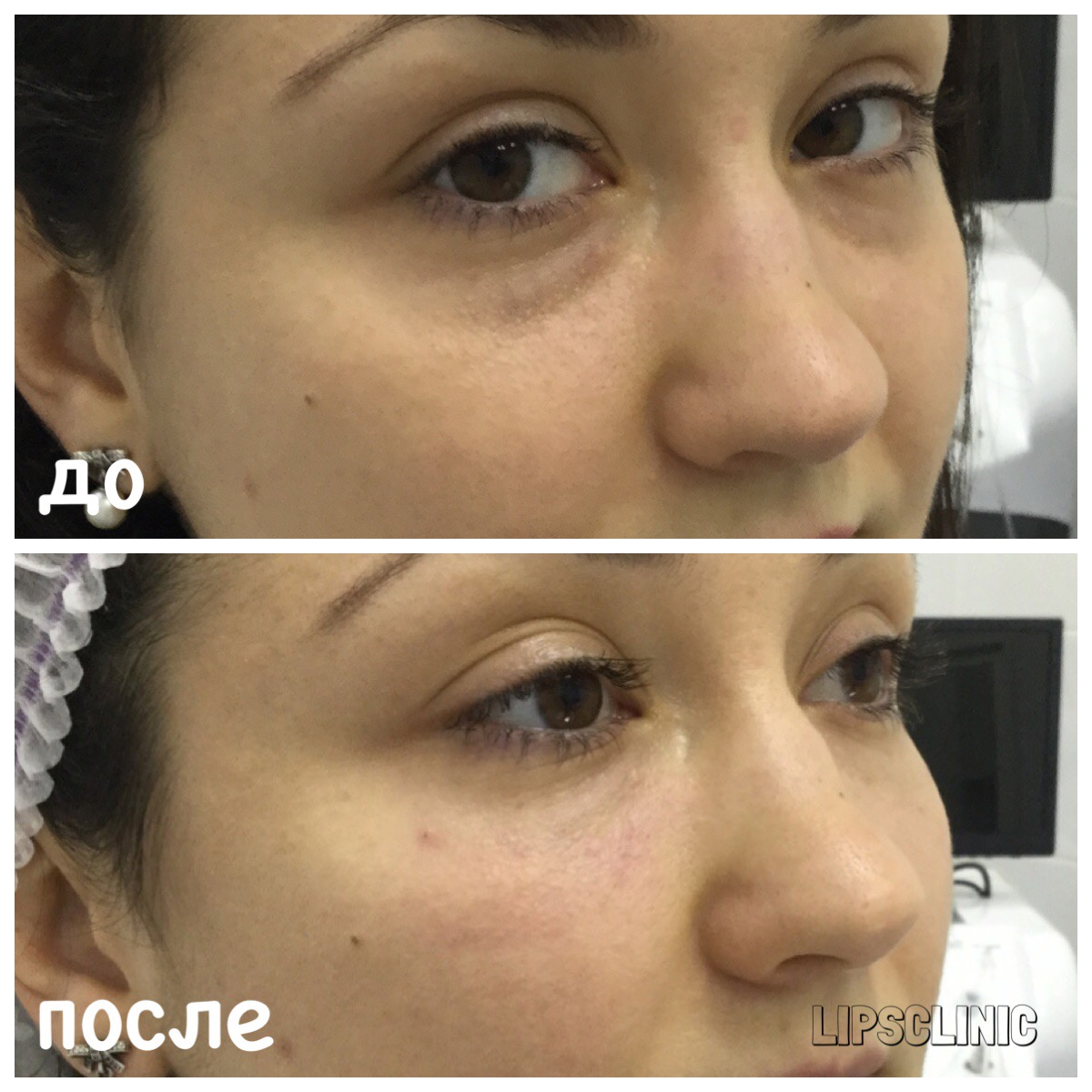

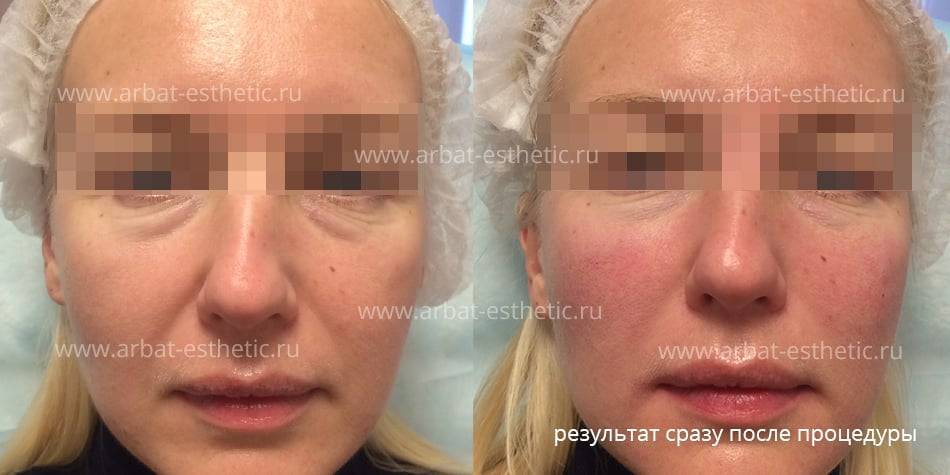


 [18]
[18]