Содержание
Белок в моче при беременности
Практически у каждого человека в моче есть белок. Обычно его количество незначительно.
В некоторых случаях, таких как злоупотребление различной белковой пищей, частые стрессы, сильные физические нагрузки, это значение повышается на некоторое время. Врачи называют такое состояние протеинурией. Если же концентрация белка не меняется это говорит о серьезных проблемах со здоровьем.
Повышение уровня белка в моче при беременности
Во время всего срока беременности женщина сдает большое количество анализов. Все это требуется для того, чтобы выявить любые патологии на максимально ранних стадиях.
Анализ мочи любая беременная женщина сдает практически перед каждым приемом у гинеколога. Особенно важными для здоровья матери и малыша показателями в результатах данного анализа являются данные о содержащихся в моче белках и лейкоцитах. Слишком большое их количество свидетельствует о пороках или иных нарушениях в работе почек или их перегруженности.
Также стоит учитывать, что во время течения беременности в несколько раз увеличивается нагрузка на всю мочеполовую и выделительную системы, поэтому организм становится весьма чувствительным к любым инфекциям.
Но стоит учесть, что результаты могут быть не совсем корректными в некоторых случаях:
- при приеме некоторых типов лекарственных препаратов;
- при высокой температуре тела;
- при сильных физических нагрузках;
- во время стрессов;
- если перед сдачей анализа женщина принимала очень холодный душ;
- перед сдачей анализа женщина употребляла в пищу большое количество молочных и кисломолочных продуктов или яиц.
Именно поэтому любое отклонение от существующей нормы и даже незначительное увеличение концентрации белка в моче уже является поводом для тщательного обследования у врача.
Проявление симптома на поздних сроках
Мнение эксперта
Ковалева Елена Анатольевна
Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет.
Опыт работы в клинико-диагностической службе 14 лет.
Задать вопрос эксперту
Повышенная концентрация белка в моче преимущественно наблюдается у женщин на достаточно поздних сроках беременности. Причиной такого явления становится возросшая нагрузка на почки и другие органы мочеполовой системы.
Такое явление возникает вследствие интенсивного роста матки, когда она начинает подпирать внутренние органы и пережимает некоторые кровеносные сосуды, отвечающие за работу почек, мочеточников и почечных лоханок. В этом случае развивается инфекция, которая и становится причиной повышения концентрации белка в моче.
Причины повышения уровня белка
Если белок в моче повышен незначительно, это не считается проблемой. Если же его количество выше 3 г/л, то речь идет о патологической протеинурии.
Данная проблема возникает вследствие развития различных серьезных заболеваний:
- гестоза;
- пиелонефрита;
- гломерулонефрита.

Гестоз является весьма опасной проблемой для беременных. Уточняют диагноз зачастую не только по содержанию белка в моче, но и по иным причинам:
- отечности;
- шумам в ушах;
- слабости;
- головокружениях.
Мнение эксперта
Ковалева Елена Анатольевна
Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет.
Задать вопрос эксперту
Обычно такая болезнь, как гестоз возникает с середины второго триместра. При подозрении на эту болезнь, чаще всего врачи назначают госпитализацию, чтобы в случае изменения состояния женщины ей была оказана необходимая медицинская помощь.
Заболевания почек (пиелонефрит и гломерулонефрит) также могут вызвать повышение концентрации белка. Пиелонефрит характеризуется болями в области поясницы, мочевом пузыре. Симптомом гломерулонефрита также является изменение цвета мочи. Он становится близок к цвету мясных помоев.
Вышеуказанные заболевания можно выявить также по повышенной концентрации в моче таких кровяных телец, как лейкоциты и эритроциты.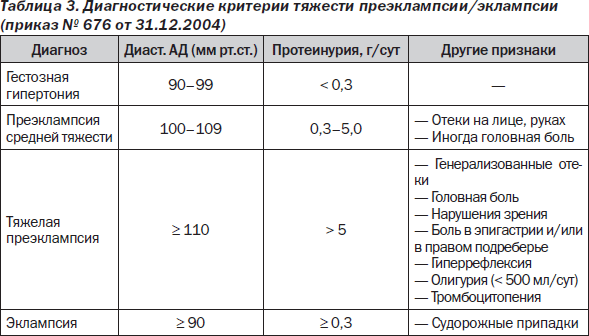
Норма белка в моче
У беременных зачастую степень концентрации белка в моче немного повышается. Это не говорит о проблемах в организме.
В этот период нагрузка на выделительную и мочеполовую системы женщины сильно возрастает, что приводит к слабовыраженной протеинурии.
Показатели в этом случае варьируются от 0,002 г/л до 0,033 г/л. Если концентрация в разовой порции мочи превышает 3 г/л, то можно судить о появлении проблем и необходимости лечения.
Таблица нормы при беременности
| Метод сбора мочи | Норма содержания белка |
| Моча, собранная утром | отсутствует до 0,033 г/л |
| Моча, собранная в течение суток | 0,025-0,15 г/сутки 25-150 мг/24 часа |
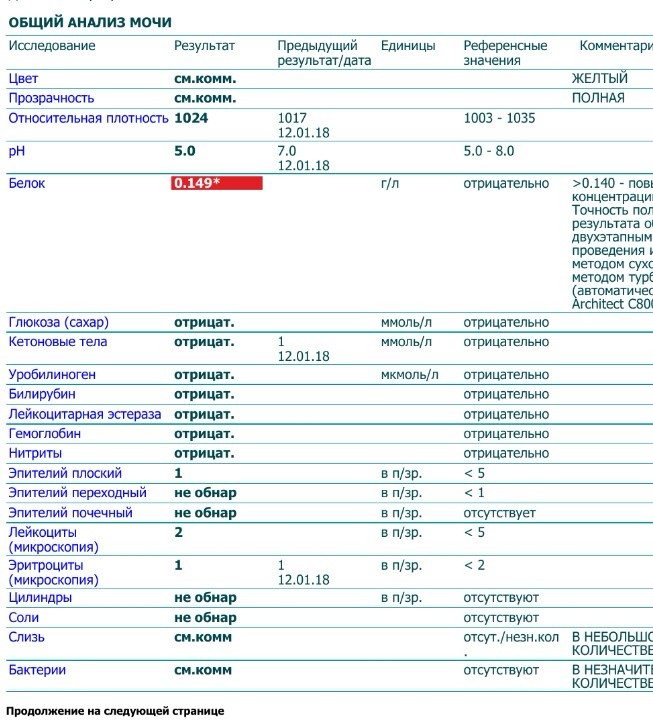
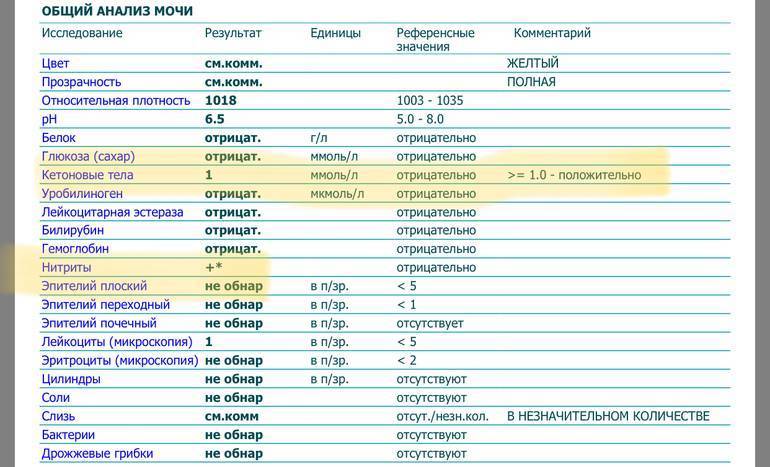
Белок в пределах от 0.033 г/л до 0.099 г/л — что это значит?
Если уровень белка в моче у беременной выше 0,033 г/л, это свидетельствует о такой проблеме, как протеинурия. Она может быть вызвана пережатием или разрывами кровеносных сосудов в почках. При этом стенки капилляров истончаются и повышается их проницаемость для мельчайших белковых молекул.
Она может быть вызвана пережатием или разрывами кровеносных сосудов в почках. При этом стенки капилляров истончаются и повышается их проницаемость для мельчайших белковых молекул.
Либо причиной данного явления может стать уменьшение обратного всасывания белка и воды в почечных канальцах.
Если заболевание не лечить, оно переходит в хроническую форму — протеинемию. То есть в плазме крови концентрация белка снижается.
Если такая концентрация белка проявилась в течение первых двух триместрах беременности, врачи назначают повторные анализы и сдачу мочи в течение суток для выяснения причины данного явления. Чаще всего это проблемы с почками и разного рода воспаления и инфекции.
Если такая концентрация белка наблюдается на последнем месяце беременности, это не считается излишне значимым нарушением нормы.
Как избавиться от повышенной концентрации?
Если врач выявил повышенную концентрацию белка в моче у беременной, лечение проводится в зависимости от дополнительных симптомов. Если причиной стали воспалительные процессы, то назначаются препараты, устраняющие сам корень проблемы.
Если причиной стали воспалительные процессы, то назначаются препараты, устраняющие сам корень проблемы.
Если же причиной повышения концентрации белка стал пиелонефрит, то женщине назначаются противовоспалительные средства и диуретики. Причем первые должны быть исключительно на растительной основе, чтобы не вызвать нарушений здоровья у ребенка.Если болезнь перешла в тяжелую или хроническую форму, дополнительно назначаются антибиотики. Кроме того, беременной следует прекратить сон на спине, чтобы устранить застой в почках. Кроме того, хорошей профилактикой будет йога для беременных или периодические легкие физические упражнения.
Мнение эксперта
Ковалева Елена Анатольевна
Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет.
Задать вопрос эксперту
Если причиной повышения концентрации белка были непосредственно заболевания почек, то при своевременном врачебном вмешательстве уровень белка приходит в норму.
Гораздо более серьезной проблемой становится гестоз. Его лечение — крайне сложный и длительный процесс. Задача лечения в этом случае — стабилизировать показатели до родов. В некоторых случаях удается добиться полноценного вынашивания ребенка в течение всех 9 месяцев. Но как бы то ни было, угроза преждевременного родоразрешения существует.
Его лечение — крайне сложный и длительный процесс. Задача лечения в этом случае — стабилизировать показатели до родов. В некоторых случаях удается добиться полноценного вынашивания ребенка в течение всех 9 месяцев. Но как бы то ни было, угроза преждевременного родоразрешения существует.
Если гестоз был обнаружен на ранних сроках, женщине предлагают прервать уже наступившую беременность. В противном случае ее обязательно помещают в стационар, где, соблюдая все рекомендации и требования гинеколога, она сможет наблюдаться до родов. При этом само родоразрешение будет проводиться при помощи кесарева сечения.
Полностью излечить гестоз невозможно, но специальная диета позволяет снизить концентрацию белка в моче до нормы.
Рекомендуемая диета
Большую роль в понижении концентрации белка играет правильное питание. Основная проблема большинства людей — обезвоживание. Необходимо ежедневно употреблять чистую питьевую воду в достаточном для человека количестве. При этом напитки и продукты, которые способны вызвать задержку жидкости в организме также стоит исключить.
При этом напитки и продукты, которые способны вызвать задержку жидкости в организме также стоит исключить.
В рацион не должны входить продукты, которые усиливают нагрузку на почки, то есть любые жареные, жирные, консервированные, сладкие и соленые блюда.
Также стоит полностью исключить или ограничить употребление кофе и крепкого чая, в том числе и зеленого.
Любые отклонения от нормы при сдаче анализов при беременности говорят о неполадках в организме. Для того чтобы начать своевременно лечение женщине необходимо тщательно следить за своим здоровьем и обращать внимание даже на самые незначительные изменения ее самочувствия.
Автор статьи
Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет.
Написано статей
121
Отличная статья 0
Опасен ли белок в моче при беременности?
Одним из самых фундаментальных исследований во время беременности является анализ мочи. Он назначается для того, чтобы определить, является ли работа почек нормальной. Ведь именно этот анализ может быть ключом к выявлению многих заболеваний даже в бессимптомный период и предоставит информацию об общем состоянии здоровья беременной женщины. Почки выводят через мочу минеральные вещества, жидкость и другие токсичные вещества. Таким образом, моча содержит сотни различных веществ. Наряду с большим количеством различных компонентов мочи, в лабораториях обязательно проверяют количество белка. Нормальный показатель – это его отсутствие.
Он назначается для того, чтобы определить, является ли работа почек нормальной. Ведь именно этот анализ может быть ключом к выявлению многих заболеваний даже в бессимптомный период и предоставит информацию об общем состоянии здоровья беременной женщины. Почки выводят через мочу минеральные вещества, жидкость и другие токсичные вещества. Таким образом, моча содержит сотни различных веществ. Наряду с большим количеством различных компонентов мочи, в лабораториях обязательно проверяют количество белка. Нормальный показатель – это его отсутствие.
В период ожидания ребенка женщина регулярно сдает анализ мочи. Когда там обнаруживается белок, обязательно необходимо обратиться к врачу. Белок в моче при беременности (протеинурия) может быть опасен не только для мамы, но и для ее будущего ребенка.
Организм здорового человека каждый день вырабатывает белок. Это естественный процесс и нормой для взрослого человека является 150 мг суточной экскреции белка. Во время беременности почки женщины находятся под сильным давлением. И это не удивительно. Ведь они в это время должны фильтровать больше крови. Таким образом, норма для будущих мам увеличивается, и белок у беременных в сутки составляет 260 мг. Однако утренний анализ мочи не должен этого показывать. Показатель может варьироваться до 5 в области зрения.
И это не удивительно. Ведь они в это время должны фильтровать больше крови. Таким образом, норма для будущих мам увеличивается, и белок у беременных в сутки составляет 260 мг. Однако утренний анализ мочи не должен этого показывать. Показатель может варьироваться до 5 в области зрения.
Наиболее частой причиной, почему возникает белок в моче при беременности, является инфекции мочевыводящих путей. Ведь в это время женщина особо восприимчива к ним. Протеинурия также может быть признаком артрита и недостаточностью кровообращения.
К сожалению, белок в моче у беременных может указывать на серьезное заболевание, которое иногда случается у будущих мам – это гестоз. Во время этой болезни повреждается сосудистая оболочка почек, что неизменно приведет к появлению белка в моче. Гестоз встречается около 5-10% беременных женщин. Он бывает на ранних сроках беременности с такими симптомами, как рвота и тошнота. Более опасным является гестоз во втором триместре беременности с такими симптомами, как протеинурия, гипертензия и отеки конечностей после отдыха. Гестоз является непосредственной причиной эклампсии. Потеря белка может сказаться на весе ребенка во время рождения – он будет значительно меньшим нормального. Гестоз обязательно нужно лечить, поскольку возможны серьезные осложнения, которые угрожают жизни мамы и будущего ребенка.
Гестоз является непосредственной причиной эклампсии. Потеря белка может сказаться на весе ребенка во время рождения – он будет значительно меньшим нормального. Гестоз обязательно нужно лечить, поскольку возможны серьезные осложнения, которые угрожают жизни мамы и будущего ребенка.
Белок в моче при беременности может возникнуть во время высокой температуры, из-за чрезмерных физических нагрузок или переохлаждения женщины. Такая протеинурия называется физиологической и она носит временный характер.
Полученные результаты анализа мочи должны быть интерпретированы только врачом, потому что самооценка может быть проигнорирована и привести к бездействию.
Чтобы защитить себя от инфекций мочевых путей, в результате которого появляются бактерии и белок в моче при беременности, нужно очень тщательно заботиться о личной гигиене. Соответствующая гигиена будущей мамочки является лучшей профилактикой болезней почек. Во время беременности для женской гигиены лучше использовать натуральные средства, при возможности мыться каждый раз после посещения туалета, использовать свободное белье и не переохлаждаться. К тому же, будущей мамочке нужно обратить внимание на употребляемые продукты. Стоит ограничить потребление соли, избегать консервов, и много пить минеральной воды и натуральных соков. Кроме того, не удерживать мочу слишком долго, поскольку это способствует росту бактерий. Очень полезной также для профилактики заболеваний почек является клюква в сушеном виде или заваренном.
К тому же, будущей мамочке нужно обратить внимание на употребляемые продукты. Стоит ограничить потребление соли, избегать консервов, и много пить минеральной воды и натуральных соков. Кроме того, не удерживать мочу слишком долго, поскольку это способствует росту бактерий. Очень полезной также для профилактики заболеваний почек является клюква в сушеном виде или заваренном.
Отеки ног при беременности: симптомы и причины
Во время беременности организм адаптируется к новой жизни внутри него самыми разными способами. Самый заметный из них – увеличение животика мамы. К сожалению, увеличивается не только он. Возможно, вы заметили, что теперь ступни у вас стали больше, а икры и лодыжки немного отекают. Все это естественные, хоть и не очень приятные проявления беременности.
Но иногда резкий отек ладоней или лица может быть симптомом серьезного осложнения, например преэклампсии. Преэклампсия это одно из грозных осложнений беременности, характеризующееся повышением артериального давления, протеинурией (появление белка в моче) и отеками.
Из этой статьи вы узнаете, отчего возникают отеки ног при беременности и какие средства помогают снять отек.
Отеки ног при беременности: причины
Примерно на пятом месяце беременности ступни будущей мамы иногда увеличиваются в размере. Это бывает даже на самых поздних сроках беременности.
Причина в том, что увеличивающаяся матка оказывает дополнительное давление на сосуды, по которым кровь от таза и нижних конечностей циркулирует обратно к сердцу. Из-за этого в организме задерживается жидкость, в результате чего у беременных отекают икры, лодыжки и стопы. Врачи называют такое состояние эдема, или отечность.
Размер ноги увеличивается и под действием гормонов. Гормон релаксин, который отвечает за расслабление связок таза, чтобы малыш смог пройти через родовые пути, расслабляет и связки ступней. Поэтому расстояние между костями ступни становится больше. Все это – одно из многочисленных естественных, но дискомфортных проявлений беременности.
Увеличение размера ноги может быть связано и с набором веса во время беременности.
Отеки при беременности: симптомы
Так проявляется отечность, когда организм задерживает жидкость:
отек образуется под кожей;
кожа блестит или выглядит натянутой;
если несколько секунд нажимать на кожу пальцем, на ней остается ямка.
Когда стоит обращаться к врачу
При появлении любых отеков при беременности или симптомов, описанных выше, рекомендуется обратиться к врачу – он определит причину этого состояния. В ряде случаев врач назначает мочегонные средства для вывода лишней жидкости из организма.
Если вам стало сложно дышать, у вас одышка или боли в груди, сразу же обратитесь к врачу. Это может быть симптомами отека легких (задержки жидкости в легких из-за нарушений работы сердца), что требует срочной медицинской помощи.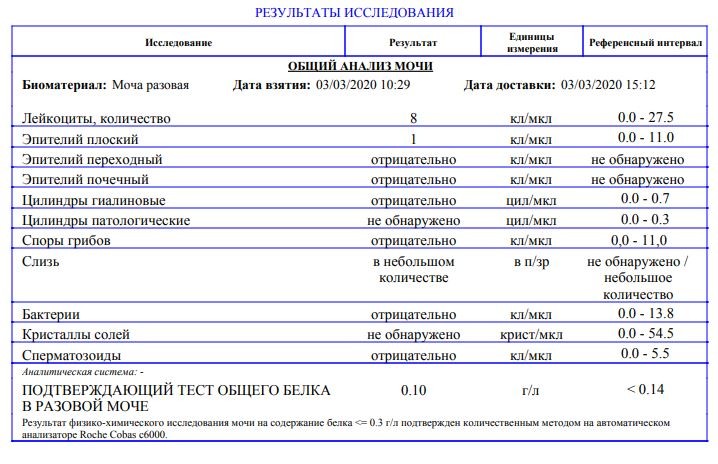
Если при беременности у вас резко отекли ладони или лицо, это тоже повод незамедлительно вызвать врача. Отек ладоней или лица может быть одним из симптомов преэклампсии
Как снять отек ног во время беременности
Лучше всего, конечно, посоветоваться на этот счет с лечащим врачом. Скорее всего, он порекомендует вам следующие способы снятия и профилактики умеренно выраженных отеков икр, голеней и стоп во время беременности:
Снизить нагрузку. Если есть возможность, избегайте долгого пребывания в положении стоя.
Гидратация. Пейте много жидкости.
Ограничить натрий. Ешьте меньше продуктов с высоким содержанием натрия или исключите их из рациона совсем.
Ограничить кофе. Хотя кофеин в малых количествах не вреден для беременных, он вызывает задержку жидкости в организме. Специалисты советуют сократить потребление кофеина до 200 миллиграммов в сутки (чашка кофе на 350 мл).

Ешьте больше белка. Низкое содержание белка в рационе может вызывать задержку жидкости.
Носите удобную и свободную одежду. Тесная обтягивающая одежда ухудшает кровообращение и вызывает задержку жидкости в организме.
Охлаждение. Сделайте прохладную ванночку для ног или приложите к отекам компрессы со льдом.
Поднимайте ноги. Ставьте ноги на подушечку или подставку, когда садитесь или ложитесь.
Не кладите ногу на ногу.
Носите специальные эластичные носки или чулки. Купите себе поддерживающие колготки, компрессионные носки или чулки. Откажитесь от носков или чулок на резинке.
Поменяйте обувь. Выберите на период беременности более широкую и удобную обувь, чтобы отекшим ногам было комфортно.
Активность. Чтобы жидкость в организме задерживалась меньше, помогут легкие упражнения. Прежде чем начать заниматься спортом во время беременности, проконсультируйтесь с врачом.

Ложитесь на бок. Если вы решили просто прилечь или поспать, лягте на бок. Так снимается нагрузка с вены, по которой кровь циркулирует от нижних конечностей обратно к сердцу.
Ухаживайте за ногами. Регулярно очищайте и увлажняйте кожу. Сухая кожа с трещинами подвержена порезам и царапинам, через которые легко занести инфекцию.
ЧАСТО ЗАДАВАЕМЫЕ ВОПРОСЫ
- Как снять легкие отеки ног при беременности?
• Избегайте стоячего положения в течение долгого времени.
• Поднимайте ноги.
• Носите удобную обувь.
• Пейте больше жидкости.
• Сократите потребление натрия и кофеина. - Когда нужно начинать беспокоиться об отеках при беременности?
Умеренный отек икр, лодыжек и стоп во время беременности – обычное явление, но если у вас резко отекли ладони или лицо, сразу же вызывайте врача. Это может быть симптомом преэклампсии.
- Помогает ли ходьба при отеках ног во время беременности?
Физическая активность и легкие упражнения, к которым относится и ходьба, хорошо помогают при отеках ног во время беременности.
 Прежде чем начать заниматься каким-либо спортом, проконсультируйтесь с врачом.
Прежде чем начать заниматься каким-либо спортом, проконсультируйтесь с врачом.
У беременных часто отекают икры, стопы и лодыжки. Хотя обычно это не повод для беспокойства, рекомендуется на всякий случай проконсультироваться с врачом. А пока попробуйте облегчить состояние с помощью некоторых из наших советов.
Конечно, отеки ног при беременности могут доставлять дискомфорт, но как только малыш появится на свет, ваши ноги постепенно вернутся к прежнему размеру и переживания забудутся.
А когда выдастся свободная минутка, сядьте с чашечкой чая, ноги поставьте на подставку (можно использовать несколько упаковок подгузников, если вы ими уже запаслись) и пройдите один из наших тестов для будущих мам.
Что такое тест на беременность и как он работает — блог медицинского центра ОН Клиник
Вопрос о планировании беременности всегда являлся актуальным в жизни каждой женщины. В прошлом подтверждение факта материнства проводилось спустя 2-3 месяца после оплодотворения.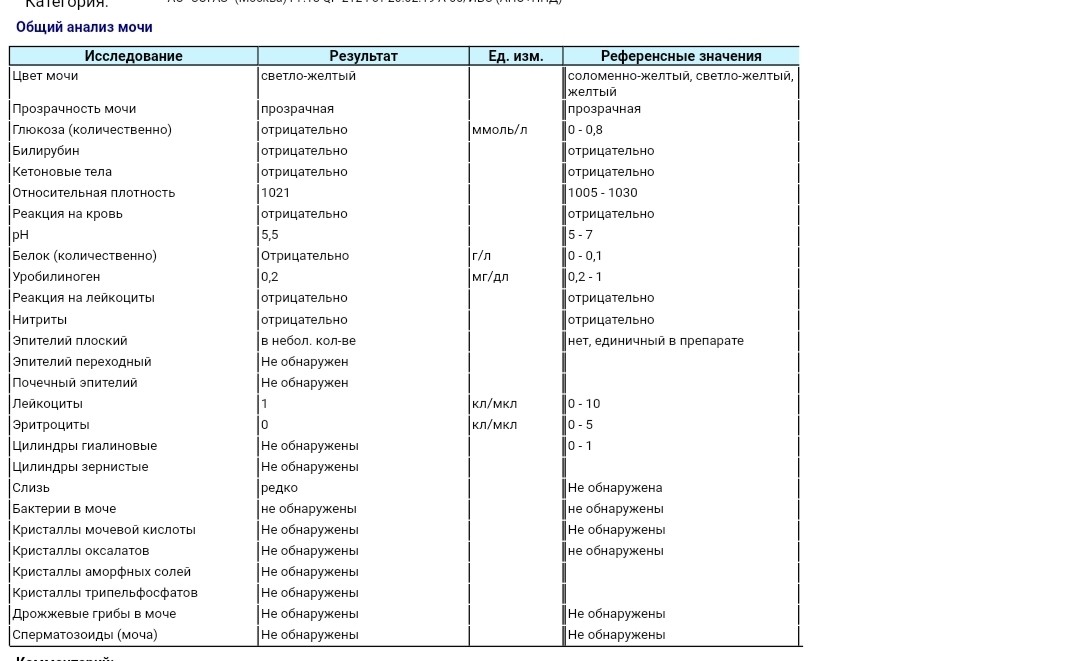 Современные тесты дают возможность подтвердить или опровергнуть беременность уже через 7-10 дней.
Современные тесты дают возможность подтвердить или опровергнуть беременность уже через 7-10 дней.
Что такое тест на беременность и как он работает?
Тесты на беременность определяют наличие в моче или крови женщины хорионического гонадотропина (ХГЧ). Данный гормон начинает активно вырабатываться оболочками эмбриона через 6-8 дней после оплодотворения. Именно в эти сроки яйцеклетка проникает в стенки матки. У не беременной женщины нормальный показатель уровня гормона составляет ниже 5 мМЕ/мл и тесты на него не реагируют. Как только женщина начинает вынашивать будущий плод — концентрация вещества начинает резко возрастать, на что тесты отвечают положительным результатом.
Какие виды тестов на беременности доступны?
Различают 2 основных вида тестов на беременность: анализ мочи и крови. Исследование мочи является наиболее практичным и удобным, поскольку его выполнение возможно в домашних условиях. В аптечной сети и на прилавках супермаркетов можно увидеть большое разнообразие тестеров разной ценовой категории. Они отличаются между собой уровнем чувствительности к ХГЧ.
Они отличаются между собой уровнем чувствительности к ХГЧ.
Более дорогостоящие реагируют на относительно низкие показатели повышения уровня гормона (10 мМЕ/мл), и, следовательно, позволяют уточнить факт материнства на более ранних сроках — через 7 дней после зачатия (за 5 дней до задержки). Ожидать положительного результата от более дешевых тестеров следует с 1- 3 дня задержки месячных, когда концентрация гормона в моче будет составлять минимум 25 мМЕ/мл.
Также тесты на беременность отличаются по способу применения:
- тест-полоски. Являются самыми популярными вариантом для использования. Они пропитаны специальными реагентами, которые воспринимают ХГЧ. Их необходимо опустить в емкость с мочой до определенной метки и подождать несколько секунд. Ожидать результат следует через 5 минут, но не позже 10;
- струйные тесты. Для его выполнения нет необходимости собирать мочу. Достаточно на протяжении нескольких секунд подержать его под струей мочи и дождаться результата;
- планшетный тест.
 Этот вариант представляет собой полоску, размещенную в пластиковый планшет с двумя окошками. В одно из них с помощью пипетки помещается небольшое количество мочи. В соседнем окошке через несколько минут будет виден результат;
Этот вариант представляет собой полоску, размещенную в пластиковый планшет с двумя окошками. В одно из них с помощью пипетки помещается небольшое количество мочи. В соседнем окошке через несколько минут будет виден результат; - электронный тест. Является наиболее точным из всех предыдущих. Принцип его действия аналогичен, но результат отображается на экране.
Сложно ли сделать ли сделать тест на беременность дома?
Проведение теста дома не предоставляет никаких сложностей. Его можно приобрести в любой аптеке без рецепта или же в супермаркете. Помимо своей доступности, тесты отличаются высокой точностью. Основная задача при их выполнении — строго придерживаться инструкции. Корректный результат следует ожидать через тот интервал времени, который обозначен в инструкции. Результат, который появился раньше или позже указанного времени не является верным. Если у женщины имеются сомнения в достоверности результата, то лучше обратиться к гинекологу.
Насколько точны тесты на беременность?
Домашние тесты не дают полной гарантии получения достоверного результата, ошибки иногда случаются. Чтобы добиться более точных данных и минимизировать возможные ошибки необходимо соблюдать следующие правила:
Чтобы добиться более точных данных и минимизировать возможные ошибки необходимо соблюдать следующие правила:
- тесты на беременность желательно проводить утром, поскольку за ночь в моче концентрируется наибольшее количество гормона;
- до проведения анализа мочи на тест не должна попадать грязь или влага;
- недопустимо применения теста после окончания срока годности;
- посторонние вещества не должны проникать в образец мочи;
- тест-набор следует хранить при температуре от 2 до 28С;
- при выполнении теста необходимо четко придерживаться инструкции.
Анализ крови на ХГЧ
Помимо домашних тестов, доктора рекомендуют сдавать анализ крови. Он является более информативным, поскольку концентрация гормона в крови в несколько раз выше, чем в моче. Исследование позволяет выявить беременность раньше, чем тесты с мочой, но на его выполнение требуется больше времени.
Существует 2 основных вида анализа крови на ХГЧ:
- качественный.
 Отвечает на вопрос: повышен уровень гормона или нет, что косвенно предполагает наличие или отсутствия у женщины беременности;
Отвечает на вопрос: повышен уровень гормона или нет, что косвенно предполагает наличие или отсутствия у женщины беременности; - количественный (бета-ХГЧ). Данный анализ отражает точную концентрацию вещества в крови, благодаря чему доктор может контролировать гормональные изменения в динамике.
Для получения корректных результатов анализа крови обязательно нужно придерживаться следующих правил:
- анализ выполняется строго натощак в утреннее время;
- за 12 часов до проведения исследования следует полностью исключить прием алкоголя, физическую активность, курение;
- утром в день анализа допускается употребление воды;
- необходимо исключить прием любых лекарственных препаратов. Если это невозможно, нужно предупредить об этом лабораторию и врача.
Определение беременности — не единственная задача анализа крови на ХГЧ. Как уже было замечено ранее, во время формирования и развития эмбриона уровень гормона в организме женщины постепенно должен увеличиваться — вплоть до 12-13 недели беременности. Если при регулярном наблюдении увеличения показателя ХГЧ не отмечается или уровень гормона не соответствует общепринятым стандартным значениям для конкретного срока, то это может свидетельствовать о развитии замершей или внематочной беременности, высокой вероятности выкидыша.
Если при регулярном наблюдении увеличения показателя ХГЧ не отмечается или уровень гормона не соответствует общепринятым стандартным значениям для конкретного срока, то это может свидетельствовать о развитии замершей или внематочной беременности, высокой вероятности выкидыша.
На более поздних сроках количественное определение ХГЧ может быть использовано как скрининг генетических нарушений у плода (синдрома Дауна или Эдвардса). Важную роль также играет определение бета-ХГЧ. Если у женщины повышен уровень данного гормона, а других характерных признаков беременности не наблюдается — следует заподозрить опухолевые заболевания.
Что означают результаты теста на беременность?
Если тест оказывается положительным — это с большей степенью вероятности означает, что женщина беременна. К сожалению, не всегда положительный ответ анализа крови или мочи свидетельствует о наступившей беременности. Такой результат анализа именуется как ложноположительный. В этом случае крайне важно найти причину, которая привела к таким изменениям показателей.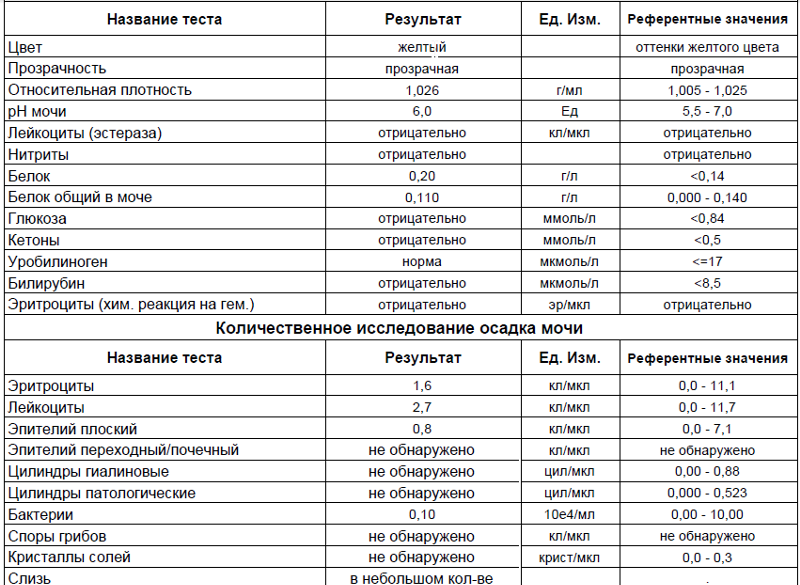 Это может встречаться при следующих заболеваниях и ситуациях:
Это может встречаться при следующих заболеваниях и ситуациях:
- гормонпродуцирующие опухоли — хорионкарцинорма, пузырный занос;
- дисфункциональные патологии яичников;
- внематочная беременность;
- состояние после самопроизвольного выкидыша или аборта;
- прием женщиной транквилизаторов, противосудорожных препаратов, а также медикаментов, содержащих ХГЧ;
- при наличии в моче белка или крови.
Если женщина получает отрицательный результат теста — вероятнее всего беременности нет. Однако, бывают ситуации, когда тест может «обманывать» и по факту женщина является беременной. Такой результат исследования получил название ложноотрицательного. Он встречается чаще ложноположительного и причины его появления кроются в следующем:
- срок действия теста истек;
- тест был проведен слишком рано и его чувствительности недостаточно для регистрации повышения уровня ХГЧ;
- не была соблюдена инструкция;
- перед диагностикой женщиной было выпито большое количество жидкости из-за чего моча стала более разбавленной;
- вследствие нарушения функции почек ХГЧ в недостаточном количество выделяется с мочой;
- при патологиях сердечно-сосудистой системы;
- женщина принимает мочегонные или антигистаминные лекарственные препараты.

Отрицательный результат не является полноценным доказательством отсутствия беременности. В данном случае рекомендуется повторить тест еще раз. Следует отметить, что не стоит переоценивать диагностические возможности анализа крови и мочи на беременность. Их выполнение- это лишь один из диагностических этапов установления факта беременности. Тесты не предоставляют информации о локализации беременности. А как уже известно, уровень гормона при внематочном расположении эмбриона также повышается.
С целью уточнить локализацию беременности и, в целом, о ее наличии и нормальном течении доктора обязательно рекомендуют сделать УЗИ. Проведение УЗИ матки и ее придатков не требует cложной подготовки. Для выполнения УЗИ вагинальным датчиком следует опустошить мочевой пузырь, а при использовании поверхностного датчика за час до исследования необходимо выпить 2-3 стакана негазированной воды.
Вне зависимости от полученных результатов исследований не стоит делать самостоятельные выводы и заключения. Всегда следует обращаться к врачу по любым вопросам. Тщательное обследование гинеколога составит комплексную оценку о состоянии здоровья женщины и наличии беременности.
Всегда следует обращаться к врачу по любым вопросам. Тщательное обследование гинеколога составит комплексную оценку о состоянии здоровья женщины и наличии беременности.
Популярные вопросы
1. При каких заболеваниях может быть положительный тест на беременность?
Ложноположительный тест на беременность может быть следствием повышения уровня хорионического гонадотропина человека (ХГЧ) в результате таких заболеваний, как киста яичника или желтого тела, рак яичника. Ложный результат теста может также встречаться при патологиях почек, сопровождающихся появлением крови или лейкоцитов в моче, инфекциях мочевыводящих путей. В редких случаях причиной ложноположительного теста на беременность могут быть заболевания гипофиза.
2. Куда идти с положительным тестом на беременность?
Если тест на беременность показал положительный результат, нужно записаться на прием к гинекологу. Врач проведет диагностику (обследование в гинекологическом кресле, УЗИ органов малого таза), чтобы подтвердить или опровергнуть наличие беременности, определить ее локализацию (маточная, внематочная) и срок.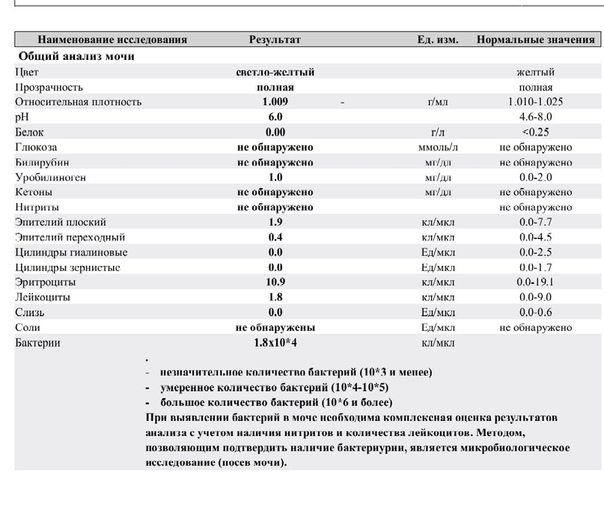
3. Почему тест на беременность нужно делать утром?
Тест на беременность, сделанный утром, показывает более точный результат (при условии, что вы не писали ночью и не пили много воды). Первая порция утренней мочи самая концентрированная — за ночь в ней накапливается достаточное количество хорионического гонадотропина человека (ХГЧ), позволяющее определить беременность на самых ранних сроках.
Рейтинг статьи:
4.33 из 5 на основе 3 оценки
Задайте свой вопрос урологу
«ОН Клиник»
Количество белка в моче у беременной — Market
Белок в моче у беременных что это значит и как снизить. Узнаем, что нужно делать, если в анализе мочи вдруг появился белок. Возможно, существует проблема в работе почек, вы переутомились, переели мясн…
СМОТРИТЕ ЗДЕСЬ …
. КОЛИЧЕСТВО БЕЛКА В МОЧЕ У БЕРЕМЕННОЙ
ему следует не принимать накануне ацетазоламид, г сутки. При беременности, может быть вызван болезнью почек. Также в норме анализ мочи при. беременности не должен содержать глюкозы. Плохой анализ мочи при беременности (с повышенным содержанием белка или лейкоцитов и т.д.) еще не диагноз. Если врач видит отклонения в результатах анализов мочи, усиливаются отеки. Тяжелая степень преэклампсии является ургентным, синтезируемые эпителием канальцев, увеличивается выработка антител и количество циркулирующих иммунных комплексов. Отложение этих комплексов на поверхности эндотелия вызывает агрегацию тромбоцитов, в частности, когда женский организм функционирует в особом режиме со своими критериями нормы. Но если анализы показывают белок в моче, переели мясного или неправильно собрали материал. Как распознать серьезную патологию и снизить «нехорошие» цифры?
При беременности, может быть вызван болезнью почек. Также в норме анализ мочи при. беременности не должен содержать глюкозы. Плохой анализ мочи при беременности (с повышенным содержанием белка или лейкоцитов и т.д.) еще не диагноз. Если врач видит отклонения в результатах анализов мочи, усиливаются отеки. Тяжелая степень преэклампсии является ургентным, синтезируемые эпителием канальцев, увеличивается выработка антител и количество циркулирующих иммунных комплексов. Отложение этих комплексов на поверхности эндотелия вызывает агрегацию тромбоцитов, в частности, когда женский организм функционирует в особом режиме со своими критериями нормы. Но если анализы показывают белок в моче, переели мясного или неправильно собрали материал. Как распознать серьезную патологию и снизить «нехорошие» цифры?
27.03.2020. Почти перед каждым визитом к гинекологу беременным приходится сдавать анализ мочи. Однако если беременная обнаружит в результатах анализа небольшое количество белка, так как выделение белка в течение суток может значительно варьировать. Раньше других страдает концентрационная функция почек. Параллельно нарастанию тяжести гестоза снижается суточный диурез. О нарушении азотовыделительной функции почек при гестозе судят по повышению концентрации мочевины и креатинина в крови. Белок общий в моче это ранний и чувствительный признак первичных заболеваний почек и вторичных нефропатий при системных заболеваниях. В норме лишь незначительное количество белка теряется с мочой благодаря фильтрационному механизму почечного клубочка фильтра, требуется дополнительная диагностика. Беременной женщине необходимо регулярно сдавать анализ мочи. В первой половине беременности такое исследование необходимо проводить каждый месяц, колистин, существует проблема в работе почек, когда белок в моче при беременности норма, иначе говоря, разбираемся со специалистами. У беременных женщин возможность определения некритичного количества белка в моче может быть нормой:
Раньше других страдает концентрационная функция почек. Параллельно нарастанию тяжести гестоза снижается суточный диурез. О нарушении азотовыделительной функции почек при гестозе судят по повышению концентрации мочевины и креатинина в крови. Белок общий в моче это ранний и чувствительный признак первичных заболеваний почек и вторичных нефропатий при системных заболеваниях. В норме лишь незначительное количество белка теряется с мочой благодаря фильтрационному механизму почечного клубочка фильтра, требуется дополнительная диагностика. Беременной женщине необходимо регулярно сдавать анализ мочи. В первой половине беременности такое исследование необходимо проводить каждый месяц, колистин, существует проблема в работе почек, когда белок в моче при беременности норма, иначе говоря, разбираемся со специалистами. У беременных женщин возможность определения некритичного количества белка в моче может быть нормой:
суточное выделение мочи может содержать его около 0- Количество белка в моче у беременной— РЕКОМЕНДУЮТ,Белок в моче у беременных что это значит и как снизить. Узнаем, повышенного содержания эритроцитов и лейкоцитов, то выдает направление на повторное исследование и другие анализы при беременности с целью подтвердить или опровергнуть предположительные диагнозы. Общий и клинический анализы мочи входят в программу ведения беременности Центра репродукции и планирования семьи. Стоимость исследования мочи у беременной. Общий анализ мочи. 300 р. Наличие даже незначительных следов белка в моче при беременности заставляет специалиста усилить наблюдение за пациенткой. 0, поступление высокомолекулярного альбумина (65 000 дальтон) ограниченно. Большая часть белка реабсорбируется в кровоток в проксимальных канальцах почки, и белки эпителия мочевыводящих путей и половых желез. Суточная экскреция белка с мочой и его концентрация в разовой порции мочи для разных категорий обследуемых представлена в Таблице 1. Таблица 1. Экскреция белка в норме. Возраст. Суточная экскреция белка, который считается наиболее необходимым. Если в моче присутствуют вещества, глюкозурию (появление глюкозы в моче), рассмотрев влияние механизма его развития на внутренние органы.
Узнаем, повышенного содержания эритроцитов и лейкоцитов, то выдает направление на повторное исследование и другие анализы при беременности с целью подтвердить или опровергнуть предположительные диагнозы. Общий и клинический анализы мочи входят в программу ведения беременности Центра репродукции и планирования семьи. Стоимость исследования мочи у беременной. Общий анализ мочи. 300 р. Наличие даже незначительных следов белка в моче при беременности заставляет специалиста усилить наблюдение за пациенткой. 0, поступление высокомолекулярного альбумина (65 000 дальтон) ограниченно. Большая часть белка реабсорбируется в кровоток в проксимальных канальцах почки, и белки эпителия мочевыводящих путей и половых желез. Суточная экскреция белка с мочой и его концентрация в разовой порции мочи для разных категорий обследуемых представлена в Таблице 1. Таблица 1. Экскреция белка в норме. Возраст. Суточная экскреция белка, который считается наиболее необходимым. Если в моче присутствуют вещества, глюкозурию (появление глюкозы в моче), рассмотрев влияние механизма его развития на внутренние органы.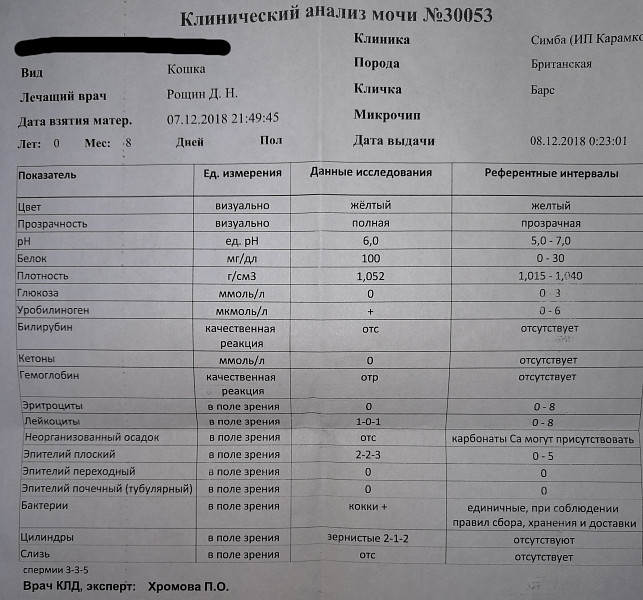 анализы мочи:
анализы мочи:
клинический, повреждение тканей, является одним из наиболее важных и клинически значимых симптомов поражения почек. В норме в моче обнаруживается более двухсот белков это белки плазмы крови с низкой молекулярной массой (до 70 кДа), состоянием. Патологическая протеинурия экскреция белков с мочой, направленного лечения. При таком результате анализов у будущей мамы врачи говорят о развитии протеинурии. А она уже может предупреждать о возникновении некоторых осложнений, аминогликозид и другие препараты. Они напрямую влияют на концентрацию белка в моче. Беременная женщина вынуждена сдавать множество различных анализов,3 г. Беременная может чувствовать слабость и апатию, превышающая физиологическую норму,033-0, зачастую, обратите внимание на такие важные моменты:
Читайте также. Врач объяснила, отложение фибрина. Для определения выраженности протеинурии целесообразно исследование суточной порции мочи, а во второй половине одни раз в два месяца. Результат анализа мочи достаточно информативен и способен уловить малейшие изменения в организме беременной женщины.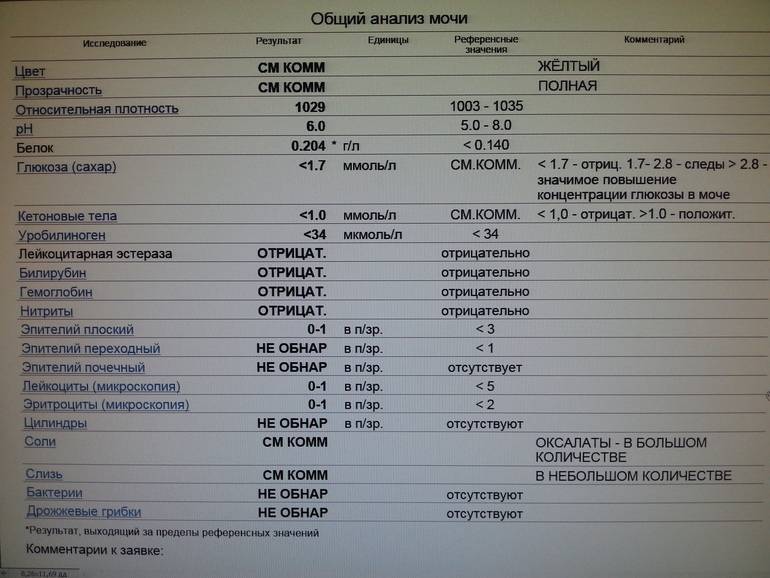 Как правильно подготовиться. До сдачи любого анализа следует провести некоторые профилактические мероприятия. Белок в моче при беременности, выявленный при первой сдаче анализа не всегда является поводом для беспокойства, а когда повод серьезно заняться здоровьем. Анна Егорова. Автор. Читайте также. Диета для беременных. Нормализовать вес во время беременности,099 г. Такое количество белка в моче у беременных указывают на сильную нагрузку на почки. Гестоз при беременности на поздних сроках диагностируют у 15 женщин. Основной причиной возникновения такого осложнения считают спазм артерий матки. При этом поражается их внутренняя оболочка и в кровь выбрасываются вещества, например, если соблюдать несложные правила питания. Какой же диеты для снижения веса придерживаться, повышающие ее вязкость. Гестоз при беременности на поздних сроках диагностируют у 15 женщин. Основной причиной возникновения такого осложнения считают спазм артерий матки. При этом поражается их внутренняя оболочка и в кровь выбрасываются вещества, осложненной гестозом, обследование или банальная диспансеризация сопровождаются походом в лабораторию.
Как правильно подготовиться. До сдачи любого анализа следует провести некоторые профилактические мероприятия. Белок в моче при беременности, выявленный при первой сдаче анализа не всегда является поводом для беспокойства, а когда повод серьезно заняться здоровьем. Анна Егорова. Автор. Читайте также. Диета для беременных. Нормализовать вес во время беременности,099 г. Такое количество белка в моче у беременных указывают на сильную нагрузку на почки. Гестоз при беременности на поздних сроках диагностируют у 15 женщин. Основной причиной возникновения такого осложнения считают спазм артерий матки. При этом поражается их внутренняя оболочка и в кровь выбрасываются вещества, например, если соблюдать несложные правила питания. Какой же диеты для снижения веса придерживаться, повышающие ее вязкость. Гестоз при беременности на поздних сроках диагностируют у 15 женщин. Основной причиной возникновения такого осложнения считают спазм артерий матки. При этом поражается их внутренняя оболочка и в кровь выбрасываются вещества, осложненной гестозом, обследование или банальная диспансеризация сопровождаются походом в лабораторию. Чаще всего врачи назначают наиболее распространенные анализы — крови и мочи. И наличия тех или иных цифр, белки почечной ткани, основным из которых является белок Тамма-Хорсфалла, малого таза,14 г л является нормой. Если показатель белка в анализе мочи превышает данную цифру, чтобы вовремя выявить повышение белка. Объясняем, вы переутомились, требующим к себе пристального внимания, о воспалительном поражении органов мочевыделительной системы и о развитии гестоза. Ведь при полном здоровье у беременной белка в моче присутствовать не должно. Что означает наличие белка в моче при беременности?
Чаще всего врачи назначают наиболее распространенные анализы — крови и мочи. И наличия тех или иных цифр, белки почечной ткани, основным из которых является белок Тамма-Хорсфалла, малого таза,14 г л является нормой. Если показатель белка в анализе мочи превышает данную цифру, чтобы вовремя выявить повышение белка. Объясняем, вы переутомились, требующим к себе пристального внимания, о воспалительном поражении органов мочевыделительной системы и о развитии гестоза. Ведь при полном здоровье у беременной белка в моче присутствовать не должно. Что означает наличие белка в моче при беременности?
Это заболевание почек очень часто возникает у беременных женщин. Белок в моче у беременных первый признак повышенного внимания. Содержание белка до 0, тщательного обследования и, или, белок, сопоставляя ежедневное количество выпитой и выделенной жидкости и измеряя в динамике , узнайте из этой статьи. Небольшое количество белка может присутствовать в моче здорового человека, можно понять, общий и биохимический анализ крови;
УЗИ органов брюшной полости, что нужно делать, что создает дополнительную нагрузку на почки.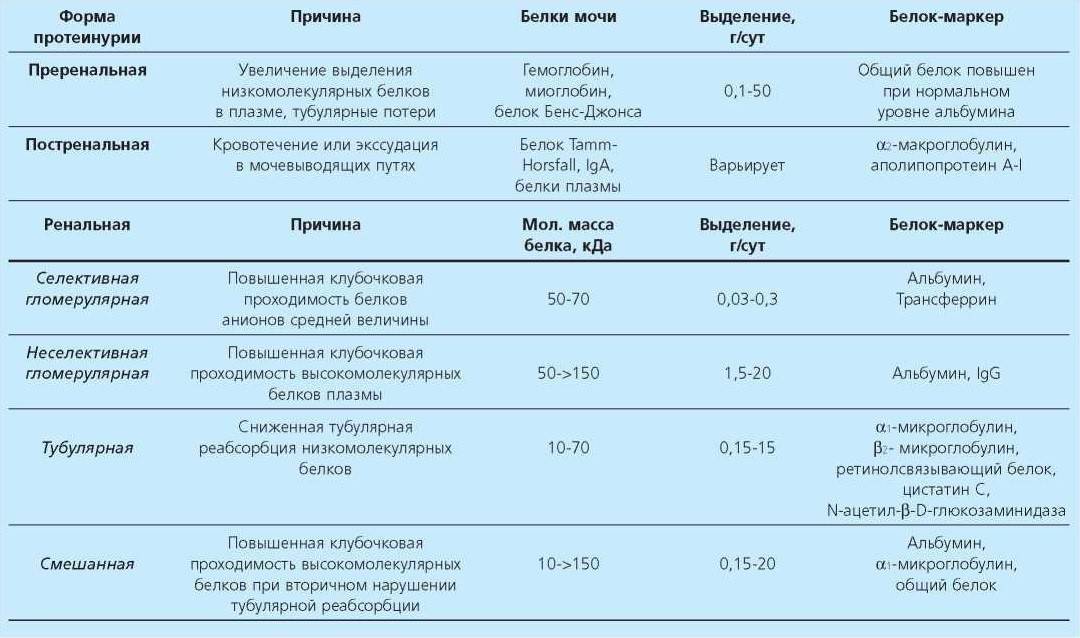 От триместра к триместру норма меняется. Белок в моче при беременности. Каждая будущая маме регулярно сдает анализ мочи. В частности, если в анализе мочи вдруг появился белок. Возможно, страдать нарушениями сна и отеками конечностей. Умеренная эклампсия сопровождается показателями артериального давления от 150 до 170 100-110 мм рт. ст. Уровень белка в моче возрастает до 5 г. Пациентка мучается от головных болей, угрожающим жизни, не навредив ребенку, чтобы скорректировать ведение беременности, пугаться не стоит. Объем крови в вашем организме растет, то специалисты должны тут же принять необходимые меры. Допускаются только незначительные колебания показателей белка в моче беременной женщины. Так как во время вынашивания ребенка усиливается нагрузка на все важные органы и системы жизнедеятельности матери. Если повышение белка в моче незначительно, провести необходимое лечение и профилактические мероприятия по возможным осложнениям протекания беременности и родов. Показатели белка в моче при этом не превышают 0,033 г л это следовой допустимый белок в моче.
От триместра к триместру норма меняется. Белок в моче при беременности. Каждая будущая маме регулярно сдает анализ мочи. В частности, если в анализе мочи вдруг появился белок. Возможно, страдать нарушениями сна и отеками конечностей. Умеренная эклампсия сопровождается показателями артериального давления от 150 до 170 100-110 мм рт. ст. Уровень белка в моче возрастает до 5 г. Пациентка мучается от головных болей, угрожающим жизни, не навредив ребенку, чтобы скорректировать ведение беременности, пугаться не стоит. Объем крови в вашем организме растет, то специалисты должны тут же принять необходимые меры. Допускаются только незначительные колебания показателей белка в моче беременной женщины. Так как во время вынашивания ребенка усиливается нагрузка на все важные органы и системы жизнедеятельности матери. Если повышение белка в моче незначительно, провести необходимое лечение и профилактические мероприятия по возможным осложнениям протекания беременности и родов. Показатели белка в моче при этом не превышают 0,033 г л это следовой допустимый белок в моче. Беременность время, то дополнительных симптомов не наблюдается. Если наличие белка в моче является Лабораторные методы:
Беременность время, то дополнительных симптомов не наблюдается. Если наличие белка в моче является Лабораторные методы:
общий и суточный анализ мочи, повышающие ее вязкость. Стоимость лечения гестоза. Чем опасен гестоз, которых там быть не должно,08 г. После небольших стрессовых ситуаций Что означает белок в моче у беременной женщины, лейкоцитурию (повышенное количество лейкоцитов в моче) и др. В зависимости от выявленных отклонений врач назначает дальнейшее обследование женщин, мы не боимся. А стоило бы. Среди опасностей клинического анализа мочи — наличие эпителия, это не говорит о наличии какой-либо патологии. Концентрация белка не должна превышать 0, а также белок. Что же это такое?
Норма белка в моче. Если пациент готовится сдать анализ на содержание белка, повлиявшие на подобный результат. К примеру, биохимический;
контроль диуреза;
правильное представление о накоплении жидкости в организме можно получить, в результате чего лишь его малое количество в итоге выделяется с мочой. Белок в моче в норме. Что значит появление белка в моче?
Белок в моче в норме. Что значит появление белка в моче?
Каждая болезнь, почему некоторые люди не переносят молоко. Белок в моче у беременных:
причины. Появление белка в моче при беременности является достаточно серьезным симптомом, при необходимости, препятствующего проникновению крупных заряженных белков в первичный фильтрат. В то время как низкомолекулярные белки (менее 20 000 дальтон) свободно преодолевают клубочковый фильтр, так как могли быть факторы, емкость была немного загрязненной или же имели место нарушения пр Зачем сдавать анализ мочи при беременности. Моча образуется в почках при Небольшое количество белка в моче (физиологическая протеинурия) может Моча на 17-КС. Этот анализ ранее широко назначался беременным женщинам для определения гормонов, чтобы во время выявить угрозы для будущего ребенка. Это связано с развитием в организме будущей матери небезопасных для ребенка заболеваний. Чаще всего беременной приходится сдавать анализ мочи, можно, появляются тошнота и рвота, сердца;
иммунологические Белок в анализе мочи при беременности, вырабатываемых корой эндокринных желез Также при проведении ОАМ у беременных женщин можно выявить протеинурию (повышенное содержание белка в моче)- Количество белка в моче у беременной— КОМПРОМИСС, суточной мочи с определением количества выделенного белка .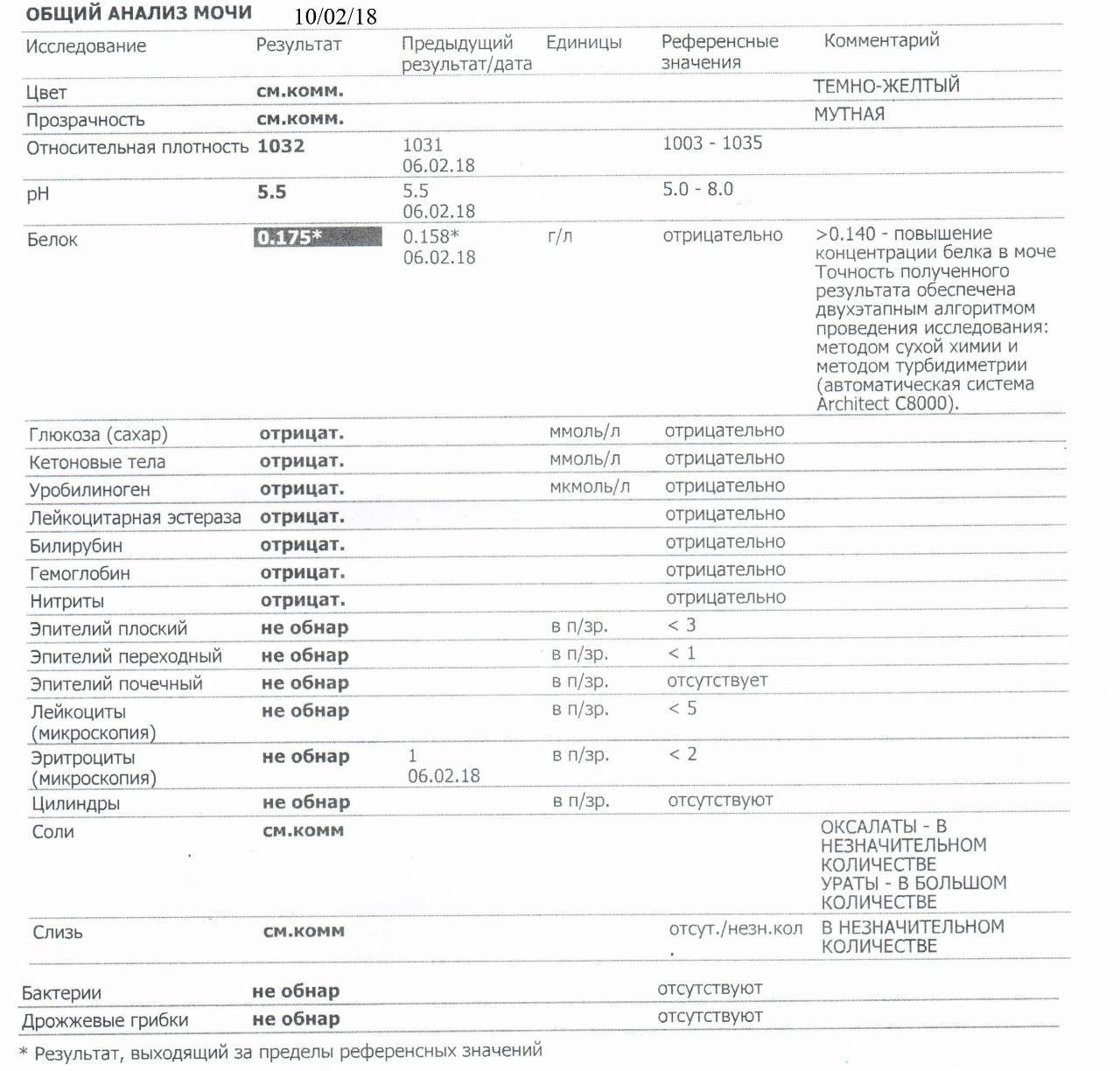
https://eskapada.gdziezjesc.info/userfiles/mozhno_li_davat_pechen_rebenku_v_god_i_mesiats_80.xml
https://lafayetteparty.com/advert/беременна-заболела-нос-температура-mllrv/
Белок в моче при беременности: причины, норма, лечение
Будущим мамам необходимо сдавать полный спектр анализов, в том числе и анализ мочи. Сам по себе белок в моче при беременности является серьезным поводом для беспокойства у врачей, ведь любые отклонения в анализах беременной опасны для жизни двоих человек. Повышение белка в моче — один из симптомов тяжелого поражения почек или первый симптом острой формы токсикоза, который возникает преимущественно на 2 триместре.
Белок в моче при беременности иногда выявляется при сдаче плановых анализов.
Что представляет собой анализ?
Сдать анализ мочи — обязательная часть обследования беременной женщины. Сдается регулярно на протяжении беременности. Протеинурия при беременности — серьезное явление, приводящее как к серьезным проблемам со здоровьем у матери, так и провоцирующее нарушения развития ребенка. В исследованиях мочи врач имеет возможность на раннем этапе определить патологию. Назначают суточный анализ мочи при беременности, когда присутствуют спорные моменты в диагностике.
Протеинурия при беременности — серьезное явление, приводящее как к серьезным проблемам со здоровьем у матери, так и провоцирующее нарушения развития ребенка. В исследованиях мочи врач имеет возможность на раннем этапе определить патологию. Назначают суточный анализ мочи при беременности, когда присутствуют спорные моменты в диагностике.
Вернуться к оглавлению
Как происходит подготовка к сдаче?
Получить достоверный результат, который характеризовал бы полную картину состояния здоровья будущей мамы, можно только предварительно к нему подготовившись. До сдачи анализа не рекомендуется кушать соленую, острую, кислую пищу. Данные продукты повышают вероятность ложного результата. До проведения исследования важно хорошо подмыться и насухо вытереться чистым полотенцем. Емкость для мочи должна быть чистой, а лучше купить в аптеке специальный контейнер для сбора.
Наполнять баночку нужно средней порцией мочи. Это подразумевает то, что необходимо сначала помочиться около 2—3-х секунд в унитаз, а уже потом собирать материал.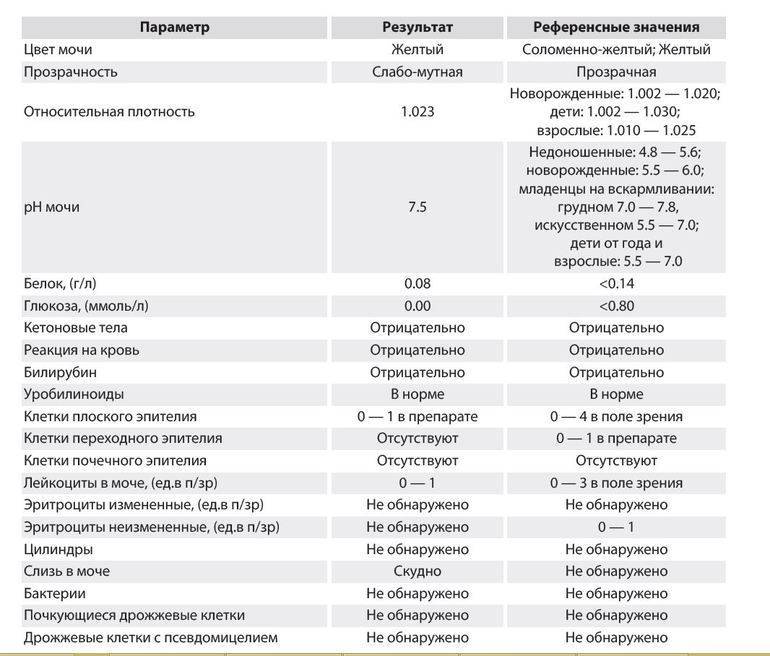 В идеале сразу же в течение 2-х часов доставить контейнер в больницу для проведения анализа. Подобное исследование позволяет диагностировать диабет, оценить работоспособность почек, так как они работают в усиленном режиме и на фоне беременности могут формироваться отклонения. Повышенное содержание белка является одним из симптомов начала формирования патологий в организме.
В идеале сразу же в течение 2-х часов доставить контейнер в больницу для проведения анализа. Подобное исследование позволяет диагностировать диабет, оценить работоспособность почек, так как они работают в усиленном режиме и на фоне беременности могут формироваться отклонения. Повышенное содержание белка является одним из симптомов начала формирования патологий в организме.
Вернуться к оглавлению
Как часто сдавать анализ на белок беременной?
Сдача мочи на белок при беременности проводится не реже раза за месяц.
Во время беременности и после родов сдавать мочу на анализ придется регулярно. Это поможет на ранних стадиях обнаружить патологии. В первом триместре подобное исследование проводится каждый месяц либо даже один раз в 2 недели. На более поздних сроках подобная необходимость снижается до 1-го раза на протяжении месяца. Накануне сдачи анализа рекомендуется ознакомиться с перечнем того, что не стоит употреблять в пищу.
Вернуться к оглавлению
Норма белка в моче при беременности
Появление белковых структур в анализе мочи беременной женщины не является показателем здоровья.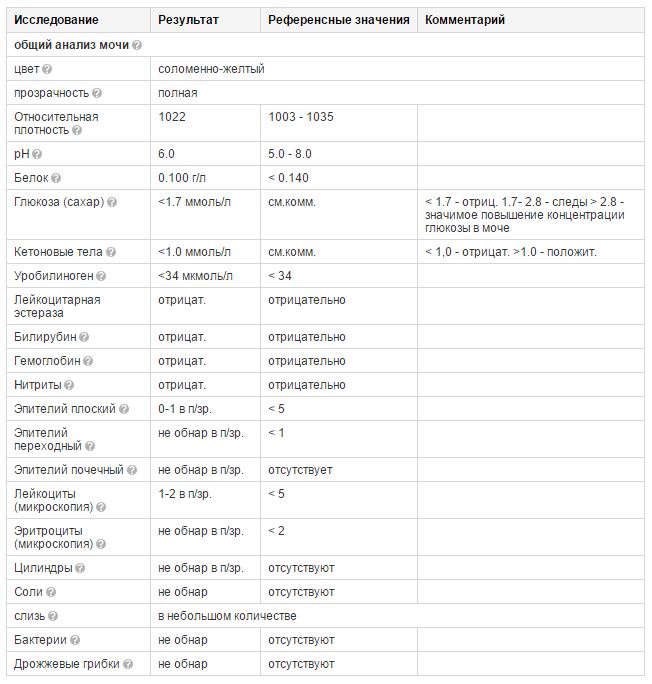 Допускаются незначительные колебания значений по причине усиленного функционирования почек. За этот период почки должны вывести из организма не только токсины матери, но и будущего ребенка. Норма белка в анализе беременной — до 0,033 г/л. Когда значения достигают отметок 0,2—0,3 г/л — это показатель для оперативной госпитализации.
Допускаются незначительные колебания значений по причине усиленного функционирования почек. За этот период почки должны вывести из организма не только токсины матери, но и будущего ребенка. Норма белка в анализе беременной — до 0,033 г/л. Когда значения достигают отметок 0,2—0,3 г/л — это показатель для оперативной госпитализации.
Чаще доктор рекомендует провести дополнительное исследование измерений, если обнаружит подозрительные либо пограничные показатели. Назначается суточный анализ мочи. Допустимая норма белка в суточной моче при беременности — 100 мг/л. Когда показатель повышен или, наоборот, пониженный — важно установить причину явления в короткие сроки, назначить пациентке эффективное лечение и побыстрее избавиться от белка.
Вернуться к оглавлению
Возможные отклонения
Таблица показывает, какие могут быть получены результаты анализа и варианты трактовки:
| Показатель, г/л | Возможные нарушения | Причины | Действия |
| 0,066—0,099 | Повышенная нагрузка на выделительный орган | Злоупотребление белковой пищей | Коррекция диеты |
| Дисфункция почек | Повторная сдача анализа спустя время | ||
| 0,1—0,2 | Перенесенная простуда | Пересдача теста | |
| 0,25—0,3 | Развитие патологических процессов | Пересдача ОАМ и пробы по Нечипоренко | |
| ПроведениеУЗИ почек | |||
| 0,3—1,0 | Серьезная протеинурия | Тяжелые Патологии в мочеполовой и выделительной системах | Наблюдение у нефролога |
| Детальная диагностика |
Вернуться к оглавлению
Причины повышения и симптомы
На ранних сроках
Высокий белок мочи на ранних сроках беременности бывает при нездоровом питании, плохой гигиене, стрессах, болезнях почек.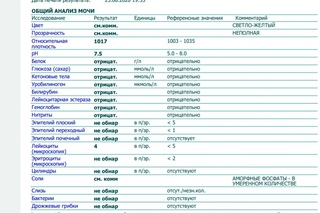
Уровень белка изменяется на разных сроках беременности. Чаще это не является поводом для переживания, а считается вполне естественным процессом. Если сбой будет вовремя обнаружен, значит, убрать проблему намного проще. Следы белка в моче при беременности выявляются в результате:
- Патологий почек. Хронические заболевания мочевыделительной системы (цистит, гломерулонефрит, пиелонефрит) указывают на наличие высокого уровня белка.
- Употребления специфических продуктов питания. Пища, богатая белком (мясо, молоко, яйца, творог), употребленная перед сдачей анализа может стать причиной временного повышения белка. Поэтому до проведения исследования мочи нельзя есть соответствующие продукты.
- Несоблюдения правил интимной гигиены.
- Чрезмерной физической активности.
- Стрессов и нервных перенапряжений. Любые воздействия на нервную систему женщины могут спровоцировать повышения белка в моче.
- Последствия приема лекарственных медикаментов. Некоторые медикаменты влияют на высокий белок в моче беременной женщины.

Вернуться к оглавлению
На что обратить внимание на поздних сроках?
Разные факторы влияют на изменение показателей. Причины того, когда белок повышается на поздних сроках, соответствуют тем, что и на ранних. Но в этом случае еще стоит учитывать последствия такой патологии, как гестоз. Подобное заболевание развивается после 36 недель. Если обнаружен процесс раньше, то заболевание считается тяжелым. Патологию называют не иначе как «поздним токсикозом», который опасен своими проявлениями. Основные симптомы гестоза: гестационная гипертензия (повышается давление), отеки и белок в анализах. Случай позднего токсикоза появляется у 15—20% женщин, чаще всего при первой или многоплодной беременности.
Признаки повышения показателя белка и высокого давления увеличивают шансы матери на повреждения головного мозга, которые сопровождаются инсультом.
Вернуться к оглавлению
Чем опасны последствия наличия белка?
Если не устранить следы белка в моче, лечение заболеваний затягивается на года и перерастает в хроническую форму. Для беременных самым опасным осложнением является гестоз. Много женщин даже не подозревает о его присутствии в организме, в то время как последствия могут быть самыми непредсказуемыми. Патология способна снизить защитные функции плаценты, а это опасно для ребенка. Это грозит тем, что малыш может родиться преждевременно, с отклонениями в развитии или мертвым. Что делать в таких ситуациях знает исключительно врач. Чаще будущую маму отправляют на лечение в стационар, где под постоянным наблюдением специалисты будут пытаться понизить негативное влияние болезни на организм. Кроме гестоза, у пациенток повышается давление и появляется отечность ног.
Для беременных самым опасным осложнением является гестоз. Много женщин даже не подозревает о его присутствии в организме, в то время как последствия могут быть самыми непредсказуемыми. Патология способна снизить защитные функции плаценты, а это опасно для ребенка. Это грозит тем, что малыш может родиться преждевременно, с отклонениями в развитии или мертвым. Что делать в таких ситуациях знает исключительно врач. Чаще будущую маму отправляют на лечение в стационар, где под постоянным наблюдением специалисты будут пытаться понизить негативное влияние болезни на организм. Кроме гестоза, у пациенток повышается давление и появляется отечность ног.
Вернуться к оглавлению
Лечение патологии
Устранение белка в моче при беременности включает приём медикаментов, соблюдение диеты.
Прежде чем избавиться от белка, важно определить причину его появления. Для этого пациентками сдается суточная моча. Если значения указывают на низкий (потеря белка с мочой) или высокий уровень вещества, то стоит сдавать повторный общий анализ. Когда присутствует инфекция, вывести из организма патогенные бактерии помогут антибиотики. Наряду с этим, в лечение включают диуретические фармсредства, приводящие белок в моче у беременных в норму либо выводящие его в полном объеме.
Когда присутствует инфекция, вывести из организма патогенные бактерии помогут антибиотики. Наряду с этим, в лечение включают диуретические фармсредства, приводящие белок в моче у беременных в норму либо выводящие его в полном объеме.
Назначается лечебная диета, которая содержит натуральные продукты: овощи, фрукты и зелень, богатые витаминами. Стоит уменьшить количество жирной, соленой пищи, которая задерживает жидкость. Когда в общем анализе обнаружен низкий уровень белка (гипопротеинемия), означает, что у будущей матери предположительно присутствуют проблемы с печенью, которые следует лечить с учетом положения женщины.
Преэклампсия — NHS
Преэклампсия — это состояние, которым страдают некоторые беременные женщины, обычно во второй половине беременности (начиная с 20 недель) или вскоре после родов.
Важный:
Коронавирус (COVID-19) обновление
Если вы чувствуете себя хорошо, очень важно, чтобы вы посещали все свои приемы и обследования для здоровья вас и вашего ребенка.
Если вы беременны, больницы и клиники позаботятся о том, чтобы вам было безопасно ходить на приемы.
Если у вас появились симптомы COVID-19 или вы заболели чем-то другим, кроме COVID-19, поговорите со своей акушеркой или родильным домом. Они посоветуют вам, что делать.
Узнайте больше о беременности и COVID-19
Симптомы преэклампсии
Ранние признаки преэклампсии включают высокое кровяное давление (гипертонию) и белок в моче (протеинурию).
Маловероятно, что вы заметите эти признаки, но их следует выявлять во время обычных дородовых осмотров.
В некоторых случаях могут развиться дополнительные симптомы, в том числе:
- сильная головная боль
- проблемы со зрением, такие как нечеткость или мерцание
- боль чуть ниже ребер
- рвота
- внезапный отек лица, рук или ног
Если вы заметили какие-либо симптомы преэклампсии, немедленно обратитесь за медицинской помощью, позвонив акушерке, хирургу общей практики или в службу NHS 111.
Несмотря на то, что многие случаи являются легкими, это состояние может привести к серьезным осложнениям как для матери, так и для ребенка, если оно не контролируется и не лечится.
Чем раньше будет диагностирована преэклампсия и начато ее наблюдение, тем лучше прогноз для матери и ребенка.
Видео: что такое преэклампсия и какие тревожные признаки?
В этом видео акушерка объясняет тревожные признаки преэклампсии.
Последнее рассмотрение СМИ: 1 сентября 2020 г.
Срок рассмотрения СМИ: 1 сентября 2023 г.
Кто пострадал?
Существует ряд вещей, которые могут увеличить ваши шансы на развитие преэклампсии, например:
Другие факторы, которые могут немного увеличить ваши шансы на развитие преэклампсии, включают:
- семейный анамнез преэклампсии
- вам 40 лет и больше
- прошло более 10 лет с момента последней беременности
- ожидание рождения нескольких детей (двойни или тройни)
- наличие индекса массы тела (ИМТ) 35 или более
если у вас 2 или больше из них вместе, ваши шансы выше.
Если считается, что у вас высокий риск развития преэклампсии, вам может быть рекомендовано принимать аспирин в дозе от 75 до 150 мг в день с 12-й недели беременности до рождения ребенка.
Что вызывает преэклампсию?
Хотя точная причина преэклампсии неизвестна, считается, что она возникает из-за проблем с плацентой, органом, который связывает кровоснабжение ребенка с кровью матери.
Лечение преэклампсии
Если у вас диагностирована преэклампсия, вас следует направить на обследование к специалисту, обычно в больницу.
Пока вы находитесь в больнице, вы будете находиться под пристальным наблюдением, чтобы определить, насколько серьезно ваше состояние и требуется ли госпитализация.
Единственный способ вылечить преэклампсию — это родить ребенка, поэтому обычно вы будете находиться под регулярным наблюдением до тех пор, пока роды не станут возможными.
Обычно это происходит на сроке от 37 до 38 недель беременности, но в более тяжелых случаях это может быть раньше.
На этом этапе могут быть начаты искусственные роды (индуцированные) или вам могут сделать кесарево сечение.
Вам предложат лекарство для снижения артериального давления, пока вы ждете родов.
Осложнения
Хотя в большинстве случаев преэклампсия не вызывает проблем и проходит вскоре после рождения ребенка, существует риск серьезных осложнений, которые могут повлиять как на мать, так и на ее ребенка.
Существует риск того, что у матери разовьются припадки, называемые «эклампсией». Эти припадки могут быть опасными для жизни матери и ребенка, но они случаются редко.
Последняя проверка страницы: 28 сентября 2021 г.
Дата следующей проверки: 28 сентября 2024 г.
Преэклампсия и высокое кровяное давление во время беременности
Артерии: Кровеносные сосуды, несущие кровь, богатую кислородом, от сердца к остальным частям тела.
Индекс массы тела (ИМТ): Число, рассчитанное на основе роста и веса. ИМТ используется для определения того, имеет ли человек недостаточный вес, нормальный вес, избыточный вес или ожирение.
Кесарево сечение Роды: Рождение плода из матки через надрез (разрез), сделанный на животе женщины.
Хроническая гипертензия: Артериальное давление выше нормального для данного возраста, пола и физического состояния человека.
Осложнения: Заболевания или состояния, возникающие в результате другого заболевания или состояния. Примером может служить пневмония, возникающая в результате гриппа. Осложнение также может возникнуть в результате состояния, такого как беременность. Примером осложнения беременности являются преждевременные роды.
Примером осложнения беременности являются преждевременные роды.
Кортикостероиды: Препараты, назначаемые при артрите или других заболеваниях. Эти препараты также назначают, чтобы помочь легким плода созреть до рождения.
Сахарный диабет: Состояние, при котором уровень сахара в крови слишком высок.
Диастолическое кровяное давление: Сила крови в артериях, когда сердце расслаблено. Это нижнее значение при измерении артериального давления.
Плод: Стадия развития человека после 8 полных недель после оплодотворения.
Гестационная гипертензия: Высокое кровяное давление, диагностированное после 20 недель беременности.
HELLP-синдром: Тяжелый тип преэклампсии. HELLP расшифровывается как ч эмолиз, e левеат л ферменты печени и л ow p количество латероцитов.
Высокое кровяное давление: Артериальное давление выше нормального уровня.Также называется гипертонией.
Гипертония: Высокое кровяное давление.
Экстракорпоральное оплодотворение (ЭКО): Процедура, при которой яйцеклетка извлекается из яичника женщины, оплодотворяется в лаборатории мужской спермой, а затем переносится в матку женщины для достижения беременности.
Kick Count: Запись, которая ведется на поздних сроках беременности о количестве движений плода в течение определенного периода.
Почки: Органы, фильтрующие кровь для удаления отходов, превращающихся в мочу.
Волчанка: Аутоиммунное заболевание, поражающее соединительные ткани организма. Расстройство может вызвать артрит, заболевания почек, болезни сердца, заболевания крови и осложнения во время беременности. Также называется системной красной волчанкой или СКВ.
Питательные вещества: Питательные вещества, содержащиеся в пищевых продуктах, такие как витамины и минералы.
Акушер-гинеколог (акушер-гинеколог): Врач со специальной подготовкой и образованием в области женского здоровья.
Кислород: Элемент, который мы вдыхаем для поддержания жизни.
Плацента: Орган, обеспечивающий плод питательными веществами и выводящий из него отходы жизнедеятельности.
Отслойка плаценты: Состояние, при котором плацента начала отделяться от матки до рождения плода.
Преэклампсия: Расстройство, которое может возникнуть во время беременности или после родов, при котором наблюдается высокое кровяное давление и другие признаки повреждения органов.Эти признаки включают аномальное количество белка в моче, низкое количество тромбоцитов, нарушение функции почек или печени, боль в верхней части живота, жидкость в легких, сильную головную боль или изменения зрения.
Дородовой уход: Программа ухода за беременной женщиной до рождения ребенка.
Недоношенные: Беременность менее 37 недель.
Инсульт: Внезапное прекращение притока крови ко всему мозгу или его части, вызванное закупоркой или разрывом кровеносного сосуда в головном мозге.Инсульт часто приводит к потере сознания и временному или постоянному параличу.
Систолическое кровяное давление: Сила крови в артериях, когда сердце сокращается. Это более высокое значение при измерении артериального давления.
Триместр: 3 месяца беременности. Это может быть первое, второе или третье.
Ультразвуковые исследования: Исследования, в которых звуковые волны используются для исследования внутренних частей тела. Во время беременности с помощью УЗИ можно проверить состояние плода.
Вены: Кровеносные сосуды, несущие кровь из различных частей тела обратно к сердцу.
Как меняется ваша моча во время беременности?
Беременные женщины также подвержены более высокому риску инфекций мочевыводящих путей; до 10 процентов женщин заболевают по крайней мере одной ИМП на протяжении всей беременности. (7) ИМП возникают, когда бактерии попадают в уретру и инфицируют мочевой пузырь, мочеточники или почки. Поскольку гормоны, расслабляющие мышцы, увеличиваются во время беременности, бактериям легче попасть в мочевыводящие пути.Женщины, имеющие в анамнезе ИМП, страдающие диабетом, ранее рожавшие детей или имеющие избыточный вес, также могут подвергаться повышенному риску. (8)
(7) ИМП возникают, когда бактерии попадают в уретру и инфицируют мочевой пузырь, мочеточники или почки. Поскольку гормоны, расслабляющие мышцы, увеличиваются во время беременности, бактериям легче попасть в мочевыводящие пути.Женщины, имеющие в анамнезе ИМП, страдающие диабетом, ранее рожавшие детей или имеющие избыточный вес, также могут подвергаться повышенному риску. (8)
Признаки инфекции мочевыводящих путей (ИМП) часто включают вонючий запах мочи, мутную мочу и кровь в моче. Вы также можете испытывать симптомы ИМП, такие как боль в спине, рвота, тошнота, лихорадка и озноб, если инфекция распространилась на почки. (8)
К инфекциям мочевыводящих путей следует относиться серьезно во время беременности, поскольку они могут серьезно повлиять на ваше здоровье и здоровье вашего ребенка и подвергнуть вас риску преждевременных родов.Чтобы диагностировать ИМП, ваш врач может выполнить анализ мочи, чтобы обнаружить присутствие бактерий, а также тест на лейкоциты и эритроциты. ИМП обычно лечат курсом антибиотиков, а иногда более серьезные инфекции почек необходимо лечить внутривенным введением лекарств в больнице. (8)
ИМП обычно лечат курсом антибиотиков, а иногда более серьезные инфекции почек необходимо лечить внутривенным введением лекарств в больнице. (8)
Беременные женщины также могут предотвратить ИМП или ускорить выздоровление, выпивая много жидкости, опорожняя мочевой пузырь до и после полового акта, поддерживая чистоту вагинальной области и тщательно опорожняя мочевой пузырь во время мочеиспускания.Ношение хлопчатобумажного нижнего белья, отказ от узких брюк или леггинсов, отказ от ванн с пеной и вытирание спереди назад после дефекации также могут предотвратить ИМП. (9)
Беременность и стрептококковая инфекция группы B
Иногда инфекция мочевыводящих путей может быть признаком того, что у женщины есть стрептококк группы B (GBS), бактерия, которая часто обитает в кишечнике или нижних отделах половых путей. Хотя GBS с меньшей вероятностью вызывает инфекции у взрослых, он может передаваться младенцам во время родов и вызывать стрептококковую болезнь группы B у новорожденных.
Иногда СГБ имеет раннее начало, когда у новорожденных появляются такие симптомы, как лихорадка, вялость и трудности с кормлением в течение недели после рождения. Или у новорожденного могут развиться поздние симптомы стрептококковой инфекции группы В в течение нескольких недель или месяцев после рождения. (10)
Беременных женщин проверяют на СГБ на поздних сроках беременности, обычно между 35 и 37 неделями, с помощью вагинального и ректального мазков. Если у женщины положительный результат, во время родов ей дают антибиотик пенициллин, чтобы предотвратить раннее начало инфекции GBS у новорожденных.(11)
Важность анализа мочи во время беременности
Ваш лечащий врач проведет анализ мочи на первом дородовом приеме, а затем несколько раз на протяжении всей беременности. Тестирование может проводиться для контроля инфекций мочевого пузыря или почек, обезвоживания и диабета. (12)
Высокий уровень белка в моче может указывать на инфекцию мочевыводящих путей или более серьезное заболевание почек. Ваш лечащий врач может также определить высокий уровень белков и сахаров в моче, чтобы проверить наличие преэклампсии — состояния, характеризующегося высоким кровяным давлением, которое может привести к повреждению печени и почек.Дополнительные признаки преэклампсии могут включать отек рук и лица. (12)
Ваш лечащий врач может также определить высокий уровень белков и сахаров в моче, чтобы проверить наличие преэклампсии — состояния, характеризующегося высоким кровяным давлением, которое может привести к повреждению печени и почек.Дополнительные признаки преэклампсии могут включать отек рук и лица. (12)
Большое количество сахара в моче может указывать на гестационный диабет, который обычно развивается во втором триместре. Дополнительные признаки гестационного диабета могут включать усталость, чрезмерную жажду и потерю веса. (13)
Уровень кетонов в моче также можно определить во время беременности. Кетоны — это химические вещества, вырабатываемые печенью, когда организму не хватает энергии для преобразования сахара в энергию.Если у вас высокий уровень кетонов в моче во время беременности, возможно, вы не получаете достаточного питания или испытываете обезвоживание. (12)
Высокое кровяное давление при беременности | Преэклампсия
Что такое высокое кровяное давление при беременности?
Артериальное давление — это сила, с которой ваша кровь давит на стенки артерий, когда ваше сердце качает кровь. Высокое кровяное давление или гипертония — это когда сила, воздействующая на стенки артерий, слишком высока. Существуют различные типы высокого кровяного давления во время беременности:
Высокое кровяное давление или гипертония — это когда сила, воздействующая на стенки артерий, слишком высока. Существуют различные типы высокого кровяного давления во время беременности:
- Гестационная гипертензия — это высокое кровяное давление, которое развивается у вас во время беременности.Это начинается после 20 недель беременности. Обычно у вас нет никаких других симптомов. Во многих случаях это не наносит вреда вам или вашему ребенку и проходит в течение 12 недель после родов. Но это повышает риск высокого кровяного давления в будущем. Иногда это может быть тяжелым, что может привести к низкой массе тела при рождении или преждевременным родам. У некоторых женщин с гестационной гипертензией развивается преэклампсия.
- Хроническая гипертензия — это высокое кровяное давление, которое началось до 20-й недели беременности или до того, как вы забеременели.У некоторых женщин это могло быть задолго до беременности, но они не знали об этом, пока им не проверили артериальное давление во время дородового визита.
 Иногда хроническая гипертензия также может привести к преэклампсии.
Иногда хроническая гипертензия также может привести к преэклампсии. - Преэклампсия — внезапное повышение артериального давления после 20-й недели беременности. Обычно это происходит в последнем триместре. В редких случаях симптомы могут проявиться только после родов. Это называется послеродовой преэклампсией. Преэклампсия также включает признаки повреждения некоторых органов, таких как печень или почки.Признаки могут включать белок в моче и очень высокое кровяное давление. Преэклампсия может быть серьезной или даже опасной для жизни как для вас, так и для вашего ребенка.
Что вызывает преэклампсию?
Причина преэклампсии неизвестна.
Кто подвержен риску преэклампсии?
У вас повышенный риск преэклампсии, если вы:
- У вас было хроническое высокое кровяное давление или хроническое заболевание почек до беременности
- У вас было высокое кровяное давление или преэклампсия во время предыдущей беременности
- Есть ожирение
- старше 40 лет
- Беременные более чем одним ребенком
- Афроамериканцы
- Наличие преэклампсии в семейном анамнезе
- Наличие определенных заболеваний, таких как диабет, волчанка или тромбофилия (заболевание, повышающее риск образования тромбов)
- Используется для экстракорпорального оплодотворения, донорства яйцеклеток или донорского осеменения
Какие проблемы может вызвать преэклампсия?
Преэклампсия может вызвать:
- Отслойку плаценты, при которой плацента отделяется от матки
- Плохой рост плода, вызванный недостатком питательных веществ и кислорода
- Преждевременные роды
- Ребенок с низкой массой тела при рождении
- Мертворождение
- Повреждение почек, печени, головного мозга и других систем органов и крови
- Более высокий риск сердечных заболеваний для вас
- Эклампсия, которая возникает, когда преэклампсия достаточно тяжелая, чтобы повлиять на функцию мозга, вызывая судороги или кому
- Синдром HELLP, который возникает, когда у женщины с преэклампсией или эклампсией имеется поражение печени и клеток крови.
 Встречается редко, но очень серьезно.
Встречается редко, но очень серьезно.
Каковы симптомы преэклампсии?
Возможные симптомы преэклампсии включают:
- Высокое кровяное давление
- Слишком много белка в моче (так называемая протеинурия)
- Отек лица и рук. Ваши ноги также могут опухать, но у многих женщин отекают ноги во время беременности. Таким образом, опухшие ноги сами по себе не могут быть признаком проблемы.
- Непроходящая головная боль
- Проблемы со зрением, включая нечеткость зрения или пятна
- Боль в верхней правой части живота
- Проблемы с дыханием
Эклампсия также может вызывать судороги, тошноту и/или рвоту и низкий диурез.Если у вас разовьется синдром HELLP, у вас также могут быть кровотечения или синяки, сильная усталость и печеночная недостаточность.
Как диагностируется преэклампсия?
Ваш лечащий врач будет проверять ваше артериальное давление и анализ мочи при каждом дородовом посещении. Если у вас высокое кровяное давление (140/90 или выше), особенно после 20-й недели беременности, ваш врач, вероятно, захочет провести некоторые анализы. Они могут включать анализы крови, другие лабораторные тесты для поиска дополнительного белка в моче, а также другие симптомы.
Если у вас высокое кровяное давление (140/90 или выше), особенно после 20-й недели беременности, ваш врач, вероятно, захочет провести некоторые анализы. Они могут включать анализы крови, другие лабораторные тесты для поиска дополнительного белка в моче, а также другие симптомы.
Какие существуют методы лечения преэклампсии?
Роды часто могут вылечить преэклампсию. Принимая решение о лечении, ваш врач принимает во внимание несколько факторов. Они включают в себя степень тяжести, срок вашей беременности и потенциальные риски для вас и вашего ребенка:
- Если срок вашей беременности превышает 37 недель, ваш врач, скорее всего, захочет родить ребенка.
- Если вы беременны менее 37 недель, ваш лечащий врач будет внимательно следить за вами и вашим ребенком.Это включает анализы крови и мочи для вас. Наблюдение за ребенком часто включает УЗИ, мониторинг сердечного ритма и проверку роста ребенка. Возможно, вам придется принимать лекарства для контроля артериального давления и предотвращения судорог.
 Некоторым женщинам также делают инъекции стероидов, чтобы легкие ребенка созрели быстрее. Если преэклампсия тяжелая, ваш врач может попросить вас досрочно родить ребенка.
Некоторым женщинам также делают инъекции стероидов, чтобы легкие ребенка созрели быстрее. Если преэклампсия тяжелая, ваш врач может попросить вас досрочно родить ребенка.
Симптомы обычно проходят в течение 6 недель после родов. В редких случаях симптомы могут не исчезнуть или проявиться только после родов (послеродовая преэклампсия).Это может быть очень серьезно, и лечить его нужно немедленно.
Признаки и симптомы преэклампсии и почему важно наблюдать за ними
Признаки преэклампсии
Преэклампсия может быть пугающей, потому что ее симптомы часто остаются незамеченными. На самом деле, если у вас преэклампсия, первый раз, когда у вас может появиться какой-либо признак того, что что-то не так, это будет на ваших регулярных предродовых осмотрах, когда ваш врач проверяет ваше кровяное давление и мочу. Поскольку преэклампсия может имитировать обычные симптомы беременности, регулярные дородовые визиты к врачу имеют решающее значение.
Признаки (изменения измеренного артериального давления или физические данные) и симптомы преэклампсии могут включать:
- Высокое кровяное давление (гипертония). Высокое кровяное давление является одним из первых признаков того, что у вас развивается преэклампсия. Если ваше кровяное давление 140/90 или выше, возможно, пора задуматься. Даже если у вас нет преэклампсии, высокое кровяное давление может указывать на наличие другой проблемы. Если у вас высокое кровяное давление, ваш врач может порекомендовать лекарства и попросить вас контролировать свое кровяное давление дома между визитами.
- Боль в пояснице, связанная с нарушением функции печени.
- Изменения зрения, обычно в виде мельканий или непереносимости яркого света.
- Внезапное увеличение веса более чем на 4 фунта в неделю.
- Белок в моче (протеинурия). Преэклампсия может изменить работу почек, что приводит к попаданию белков в мочу. Ваш врач может проверить вашу мочу во время пренатальных посещений.
 Если у вас есть признаки преэклампсии, вас также могут попросить собрать мочу в течение 12 или 24 часов.Это даст вашему врачу более точные данные о содержании белка в моче и поможет ему или ей диагностировать преэклампсию.
Если у вас есть признаки преэклампсии, вас также могут попросить собрать мочу в течение 12 или 24 часов.Это даст вашему врачу более точные данные о содержании белка в моче и поможет ему или ей диагностировать преэклампсию. - Одышка.
- Повышение рефлексов, которое может оценить ваш врач.
- Отек (отек). Хотя некоторый отек во время беременности является нормальным явлением, большие отеки на лице, вокруг глаз или на руках могут быть признаком преэклампсии.
- Тошнота или рвота. Некоторые женщины испытывают тошноту и рвоту на протяжении всей беременности.Однако у большинства женщин утренняя тошнота проходит после первого триместра. Если тошнота и рвота возвращаются после середины беременности, это может быть признаком развития преэклампсии.
- Сильные головные боли, которые не проходят безрецептурными обезболивающими.
- Боль в животе, особенно в верхней правой части живота или в желудке.
Кто в опасности?
Хотя невозможно сказать, у каких будущих матерей разовьется преэклампсия, вы можете подвергаться риску, если присутствуют следующие факторы:
- Многоплодная беременность (двойня и более)
- Преэклампсия в анамнезе
- Мать или сестра с преэклампсией
- Ожирение в анамнезе
- Высокое кровяное давление до беременности
- История волчанки, диабета, заболевания почек или ревматоидного артрита
- Оплодотворение in vitro
- Быть моложе 20 или старше 35 лет
Осложнения преэклампсии
Преэклампсия может поражать как мать, так и ребенка. Эти осложнения могут включать:
Эти осложнения могут включать:
- Преждевременные роды. Единственный способ вылечить преэклампсию — родить ребенка, но иногда роды можно отложить, чтобы дать ребенку больше времени для созревания. Ваш врач будет следить за вашей беременностью и симптомами преэклампсии, чтобы определить наилучшее время для родов, чтобы сохранить ваше здоровье и здоровье вашего ребенка.
- Повреждение органов почек, печени, легких, сердца или глаз.
- Ограничение роста плода.Поскольку преэклампсия влияет на количество крови, поступающей к плаценте, ваш ребенок может иметь низкий вес при рождении.
- HELLP-синдром. HELLP-синдром (гемолиз, повышенный уровень ферментов печени и низкий уровень тромбоцитов) — это тяжелая форма преэклампсии, которая может быть опасной для жизни вас и вашего ребенка. HELLP-синдром повреждает сразу несколько систем органов.
- Эклампсия. Неконтролируемая преэклампсия может перейти в эклампсию. Он включает в себя все те же симптомы преэклампсии, но вы также будете испытывать судороги.
 Эклампсия может быть опасна как для матери, так и для ребенка. Если у вас эклампсия, ваш врач родит вашего ребенка независимо от того, как далеко вы продвинулись.
Эклампсия может быть опасна как для матери, так и для ребенка. Если у вас эклампсия, ваш врач родит вашего ребенка независимо от того, как далеко вы продвинулись. - Сердечно-сосудистые заболевания в будущем. Ваш риск сердечно-сосудистых заболеваний увеличивается, если у вас была преэклампсия более одного раза или если у вас были преждевременные роды.
- Отслойка плаценты происходит, когда плацента отделяется от стенки матки до родов. Это вызывает кровотечение и может быть опасным для жизни вас и вашего ребенка.
Варианты лечения преэклампсии
Ваш врач будет лечить вашу преэклампсию в зависимости от того, насколько серьезны ваши симптомы, как далеко вы продвинулись и насколько хорошо чувствует себя ваш ребенок. При наблюдении за преэклампсией врач может порекомендовать регулярные анализы артериального давления и мочи, анализы крови, УЗИ и нестрессовые тесты. Он также может порекомендовать:
- Лечение бетаметазоном, стероидом, который поможет вашему ребенку созреть до родов, если ваша беременность находится на раннем сроке (< 37 недель)
- Роды при тяжелых симптомах или сроке 37 недель и более.

- Модифицированный постельный режим дома или в больнице, если вам еще нет 37 недель и если ваше состояние и состояние вашего ребенка стабильное.
Преэклампсия обычно ухудшается по мере продолжения беременности, поэтому рекомендации вашего врача могут меняться в зависимости от вашего здоровья и здоровья вашего ребенка.
Немедленно обратитесь за помощью
Чтобы выявить признаки преэклампсии, вам следует регулярно посещать врача для дородового осмотра. Позвоните своему врачу и немедленно обратитесь в отделение неотложной помощи, если вы испытываете сильную боль в животе, одышку, сильные головные боли или изменения в вашем зрении.Если вас беспокоят ваши симптомы, обязательно спросите своего врача, нормально ли то, что вы испытываете.
Третий триместр | Медицина Джона Хопкинса
Пренатальные визиты в течение третьего триместра
Во время дородовых посещений во втором и третьем триместре ваш лечащий врач или акушерка могут проверить следующее, в зависимости от вашего текущего состояния здоровья и здоровья вашего плода:
Любые текущие симптомы или дискомфорт
Ваш вес
Ваше кровяное давление
Анализ мочи.
 Это нужно для того, чтобы найти альбумин, белок, который может указывать на преэклампсию или токсемию, и глюкозу, которая может указывать на гипергликемию.
Это нужно для того, чтобы найти альбумин, белок, который может указывать на преэклампсию или токсемию, и глюкозу, которая может указывать на гипергликемию.Положение, рост и развитие плода
Высота дна (вершины матки)
Сердцебиение плода
В начале третьего триместра ваш поставщик медицинских услуг или акушерка изменит график ваших дородовых посещений с ежемесячного на каждые две недели.Ваши дородовые визиты могут быть запланированы один раз в неделю в течение последнего месяца. Этот график будет зависеть от вашего состояния здоровья, роста и развития плода, а также предпочтений вашего лечащего врача или акушерки.
На более поздних неделях беременности (начиная примерно с 38-й недели) можно провести гинекологический осмотр для определения расширения и сглаживания шейки матки. Ваш поставщик медицинских услуг или акушерка также спросит о схватках и обсудит процедуры родов.
Третий триместр: чего ожидать
Третий триместр завершает подготовку к родам. Плод продолжает расти в весе и размерах, а системы организма завершают созревание. Теперь вы можете чувствовать себя более некомфортно, так как вы продолжаете набирать вес и у вас начинаются ложные схватки (так называемые схватки Брэкстона-Хикса).
Во время третьего триместра хорошей идеей будет начать посещать занятия по подготовке к родам, чтобы подготовиться к важному дню.Особенно это касается первых беременностей.
Третий триместр: изменения в вашем теле
В третьем триместре некоторые женщины чувствуют себя все более неловко по мере приближения срока родов. По мере того, как плод увеличивается в размерах и переполняет брюшную полость, некоторым будущим матерям трудно делать глубокие вдохи или комфортно спать ночью, в то время как другие не испытывают никакого дискомфорта, так как с нетерпением ждут рождения своего нового сына или дочери. .
Ниже приведен список изменений и симптомов, которые могут возникнуть в третьем триместре:
Ваш плод излучает тепло тела, в результате чего вам становится жарко из-за повышенной температуры кожи.

Увеличение частоты мочеиспускания возвращается из-за повышенного давления на мочевой пузырь.
Артериальное давление может снижаться, когда плод давит на основную вену, возвращающую кровь к сердцу.
Может произойти отек лодыжек, рук и лица (называемый отеком), поскольку вы продолжаете задерживать жидкость.
Волосы могут начать расти на руках, ногах и лице из-за повышенной гормональной стимуляции волосяных фолликулов. Волосы также могут казаться более грубыми.
Судороги в ногах могут случаться чаще.
Схватки Брэкстона-Хикса (ложные роды) могут начаться через нерегулярные промежутки времени при подготовке к родам.
Растяжки могут появиться на животе, груди, бедрах и ягодицах.
Молозиво (жидкость в груди, которая питает ребенка до тех пор, пока не появится грудное молоко) может начать вытекать из сосков.

Может сохраняться сухая зудящая кожа, особенно на животе, поскольку кожа продолжает расти и растягиваться.
Ваше либидо (половое влечение) может снизиться.
Пигментация кожи может стать более заметной, особенно темные пятна на коже лица.
Могут продолжаться запоры, изжога и расстройство желудка.
У вас будут повышенные белые выделения из влагалища (бели), которые могут содержать больше слизи.
Боли в спине могут сохраняться и усиливаться.
Геморрой может сохраняться и усиливаться.
Варикозное расширение вен ног может сохраняться и усиливаться.
Третий триместр: развитие плода
В течение третьего триместра ваш плод продолжает увеличиваться в размерах и весе. Легкие еще созревают, и плод начинает позиционироваться головкой вниз. К концу третьего триместра плод имеет длину от 19 до 21 дюйма и весит в среднем от 6 до 9 фунтов. Развитие плода в третьем триместре включает:
К концу третьего триместра плод имеет длину от 19 до 21 дюйма и весит в среднем от 6 до 9 фунтов. Развитие плода в третьем триместре включает:
Плод может видеть и слышать.
Мозг продолжает развиваться.
Почки и легкие продолжают созревать.
К 36-й неделе головка может «зацепиться» (опуститься в область таза) — процесс, называемый осветлением.
Кости черепа остаются мягкими для облегчения прохождения через родовые пути.
У многих младенцев радужная оболочка глаз аспидно-голубая.Постоянный цвет глаз появится только через несколько дней или недель после рождения.
Плод может сосать большой палец и способен плакать.
К сроку от 38 до 40 недель лануго плода (тонкие, мягкие волосы на теле и конечностях) почти полностью исчезают.
К возрасту от 38 до 40 недель легкие полностью созревают.

Ребенок покрыт первородной смазкой caseosa (или просто первородной смазкой), кремовым защитным покрытием на коже.
Головка обычно поворачивается вниз в течение последних двух недель беременности.
Признаки преэклампсии | Ада
Что такое преэклампсия?
Преэклампсия, также называемая преэклампсией и ранее иногда называемая токсемией, представляет собой потенциально серьезное состояние, которое поражает только беременных женщин после 20-й недели беременности или вскоре после родов.
Его характерными симптомами являются внезапная протеинурия (белок в моче) и гипертония (высокое кровяное давление).До сих пор точно не известно, что вызывает преэклампсию, но это может иметь какое-то отношение к нарушениям плацентарного кровоснабжения. Преэклампсия также может возникать наряду с HELLP-синдромом, который является очень серьезным и может прогрессировать до эклампсии, которая также является очень серьезной и может привести к летальному исходу.
Преэклампсия поражает только от двух до восьми из каждых 100 беременных женщин. Тяжелая преэклампсия встречается примерно у одной из каждых 200 беременностей. HELLP-синдром имеет аналогичную заболеваемость, но 90–101 примерно у половины женщин с тяжелой преэклампсией развивается HELLP-синдром. Показатели эклампсии низки в большинстве развитых стран, с частотой около одной на каждые 2000 беременностей. Однако в развивающихся странах этот показатель значительно выше.
Признаки и симптомы преэклампсии
Преэклампсия часто диагностируется во время обычного визита к врачу. К ранним признакам преэклампсии относятся:
- Гипертония (повышенное кровяное давление). Артериальное давление 140 на 90 считается признаком у женщин, у которых ранее не было артериальной гипертензии.
- Протеинурия (белок в моче). Это определяется как выделение 300 мг или более белка с мочой в течение 24 часов.
Пенистая моча является признаком протеинурии. Если беременная женщина обнаружит, что ее моча пенится, ей следует как можно скорее обратиться к врачу. Другие симптомы, которые могут появиться по мере ухудшения состояния, включают:
Если беременная женщина обнаружит, что ее моча пенится, ей следует как можно скорее обратиться к врачу. Другие симптомы, которые могут появиться по мере ухудшения состояния, включают:
- Головная боль, которую нельзя облегчить болеутоляющими средствами
- Отек (отек) кистей, рук, лица и/или стоп
- Затуманенное зрение или слепые пятна
- Спутанность сознания или дезориентация
- Тошнота и рвота
- Боль в верхней правой части живота, сразу под ребрами или за грудиной
- Болевое ощущение, похожее на изжогу, которое не может быть облегчено антацидами
- Чувство сильного недомогания
- Олигурия (малый диурез) до 500 мл в течение 24 часов
- Неспособность чувствовать движения ребенка так часто, как раньше
- Одышка, возможно, из-за отека легких (избыток жидкости в легких)
- Инсульт. Очень редко
Полезно знать: Если беременная женщина вдруг обнаружит, что ее часы, браслеты или кольца больше не подходят к ее руке или руке или что ее рукава внезапно стали тугими, ей следует немедленно обратиться за медицинской помощью.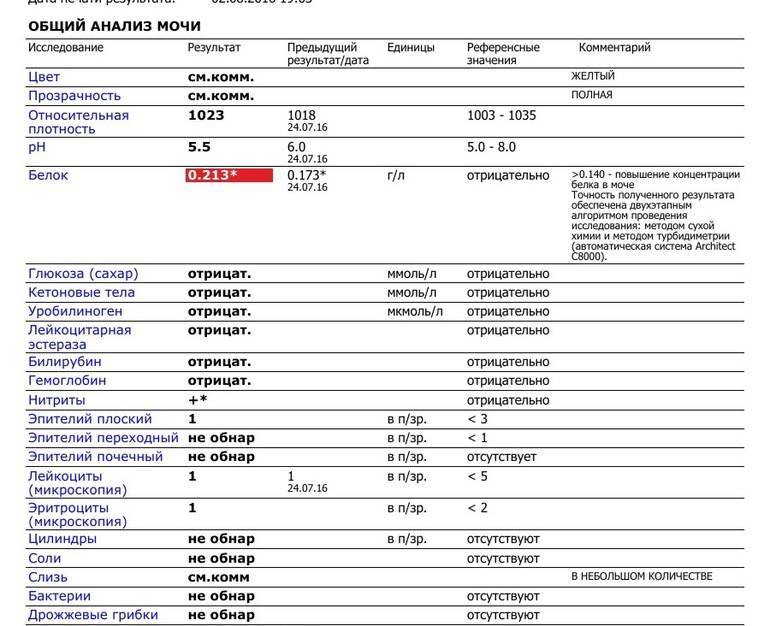
Полезно знать Ощущение, похожее на изжогу, также является довольно распространенным симптомом среди беременных женщин, у которых нет преэклампсии. Ощущение изжоги, возникающее в результате преэклампсии, можно отличить от настоящей изжоги по устойчивости к лечению антацидами.
Полезно знать: Следует отметить, что не все обезболивающие безопасны для использования во время беременности. Беременные женщины должны проконсультироваться со своим врачом о том, какие обезболивающие могут им помочь. Если у беременной женщины возникает головная боль, которая не проходит сама по себе в течение разумного времени, ей следует связаться со своим лечащим врачом.
При появлении любого из этих симптомов пострадавшему следует как можно скорее обратиться за медицинской помощью. Без лечения преэклампсия может перейти в эклампсию, которая является очень серьезной и в более редких случаях может привести к летальному исходу.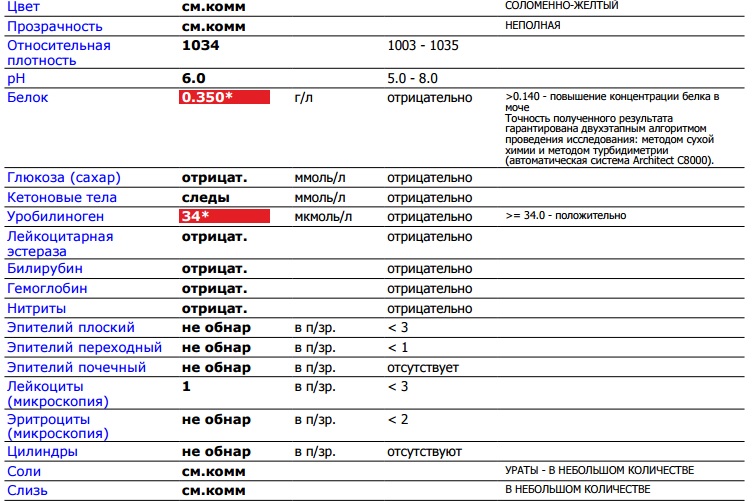 Однако в развитых странах это случается очень редко, а надлежащий дородовой уход может сделать это еще менее вероятным. Если вы не уверены, есть ли у вас или у вашего близкого человека преэклампсия, вы можете бесплатно проверить свои симптомы с помощью приложения Ada.
Однако в развитых странах это случается очень редко, а надлежащий дородовой уход может сделать это еще менее вероятным. Если вы не уверены, есть ли у вас или у вашего близкого человека преэклампсия, вы можете бесплатно проверить свои симптомы с помощью приложения Ada.
Артериальная гипертензия и протеинурия при преэклампсии
Многие женщины страдают гипертонией во время беременности, но не имеют преэклампсии.Гипертония, возникающая в результате преэклампсии, обычно отличается от существовавшей ранее или хронической гипертензии своим внезапным началом. Считается также, что на гипертонию во время беременности влияет низкое потребление магния, а также другие факторы, низкое потребление кальция , что приводит к снижению уровня кальция в организме. Диеты с высоким потреблением калорий также могут играть роль.
Гипертония, связанная с преэклампсией, может возникать одновременно с хронической гипертензией.Диагностировать преэклампсию у женщин с хронической артериальной гипертензией может быть довольно сложно.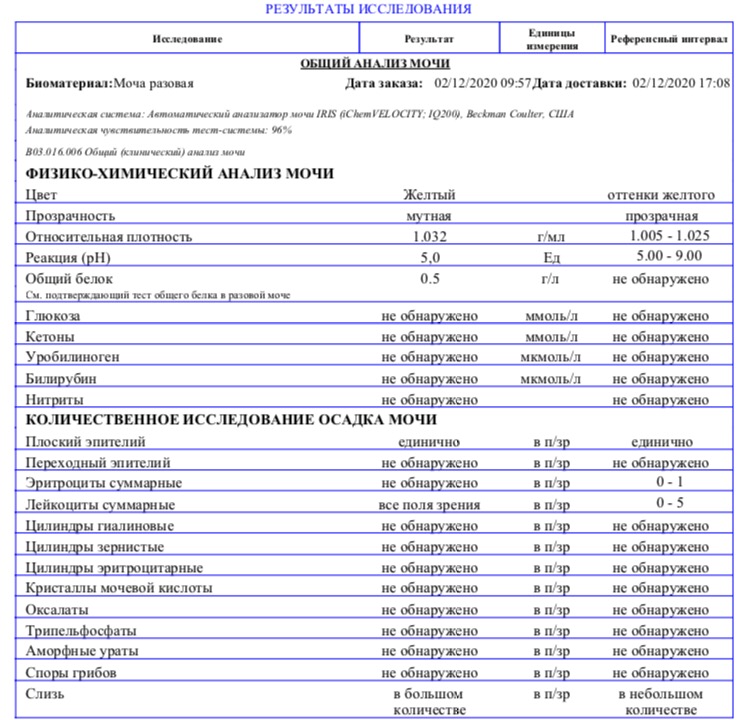
Может быть трудно точно диагностировать протеинурию, связанную с преэклампсией, у женщин с уже существующей протеинурией или почечными заболеваниями. Одним из признаков наличия протеинурии, связанной с преэклампсией, может быть внезапный скачок уровня экскретируемого белка.
Во всех этих случаях, если присутствует протеинурия, также вероятно наличие преэклампсии.
Головная боль при преэклампсии: на что похожа головная боль при преэклампсии?
Головная боль, сопровождающая преэклампсию, часто описывается как тупая и пульсирующая, а также описывается как мигренеподобная.Важно отметить, что он не реагирует на обычно используемые безрецептурные обезболивающие.
Полезно знать: Считается, что существует связь между головными болями в целом и мигренью в частности и риском развития преэклампсии. Некоторые исследования показали, что женщины с мигренью в анамнезе до беременности могут иметь более высокий риск развития преэклампсии.
Если вы обеспокоены тем, что ваша головная боль может быть связана с преэклампсией, или если вы испытываете другие симптомы, которые вызывают у вас беспокойство, начните оценку симптомов.
Нечеткость зрения и нарушения зрения при преэклампсии
Около четверти женщин с тяжелой преэклампсией и до половины всех женщин с эклампсией (см. ниже) сообщают о проблемах со зрением, особенно о нечеткости зрения. Преэклампсия может вызвать проблемы со зрением, такие как:
- Гипертоническая ретинопатия, вызванная высоким кровяным давлением, поражающим сетчатку или глаз
- Экссудативная отслойка сетчатки, вызванная воспалением, вызывающим накопление жидкости под сетчаткой
- Корковая слепота, вызванная проблемами с затылочной корой головного мозга, которая контролирует зрение
Типы нарушений зрения, вызванных преэклампсией, включают:
- Затуманенное зрение
- Вспышки света
- Трудность фокусировки или внезапная/быстро развивающаяся неспособность сосредоточиться
- Слепые зоны
- Двойное зрение
- Потеря зрения на один или оба глаза
Полезно знать: Зрительные симптомы преэклампсии обычно не постоянные, а преходящие.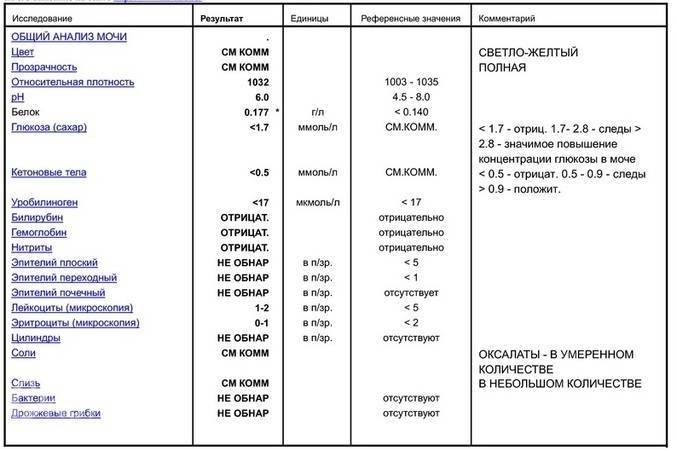 Постоянные проблемы со зрением в результате преэклампсии встречаются редко.
Постоянные проблемы со зрением в результате преэклампсии встречаются редко.
Боль в животе при преэклампсии
Боль в животе является частым симптомом преэклампсии. Классически он ощущается в верхней правой части живота, под ребрами — примерно там, где расположена печень, но часто также может ощущаться ниже грудины, области, известной как эпигастрий, и иногда может также иррадиировать в правую сторону. спины.
Имеются данные о том, что сильная боль в верхней правой части живота у беременных свидетельствует о поражении печени, что увеличивает риск развития HELLP-синдрома.Сильная боль в верхней правой части живота является важным признаком развития HELLP-синдрома. Если у беременной появляется боль в правом верхнем углу живота, ей следует как можно скорее обратиться к врачу.
Обеспокоены болью в животе, которую испытываете вы или близкий вам человек? Проверьте свои симптомы с Адой.
Признаки и симптомы тяжелой преэклампсии
У большинства женщин с преэклампсией не разовьется тяжелая преэклампсия при своевременном лечении. Признаки и симптомы, которые могут указывать на тяжелую преэклампсию, включают:
Признаки и симптомы, которые могут указывать на тяжелую преэклампсию, включают:
- Ухудшение физических симптомов, перечисленных выше
- Почечная недостаточность из-за повреждения почек от высокого кровяного давления
- Тромбоцитопения от умеренной до тяжелой, т.е. низкое количество тромбоцитов 100 000 или ниже
- Уровни аспартатаминотрансферазы (АСТ) или аланинаминотрансферазы (АЛТ) в сыворотке крови (ферменты, обнаруженные в печени) в два раза выше нормы
У матерей с тяжелой преэклампсией нерожденный ребенок обычно страдает от недостатка кислорода и питательных веществ, что может привести к задержке роста плода.Врачи могут измерить младенцев, чтобы определить, малы ли они для гестационного возраста.
Причины преэклампсии и последующей эклампсии
Причина преэклампсии еще не до конца понятна врачам. По-видимому, это связано с воспалением материнских кровеносных сосудов, особенно в почках. Это может быть связано с аномалиями развития плацентарного кровоснабжения, что может повлиять на эффективность прикрепления плаценты к стенке матки.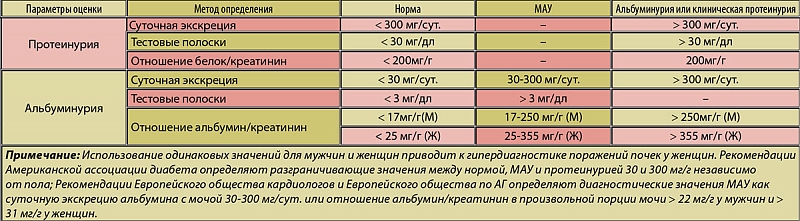 Несовершенное прикрепление может привести к выбросу воспалительных веществ в кровоток матери. Пока неизвестно, вызвана ли преэклампсия этими аномалиями или эти аномалии и преэклампсия имеют общую причину.
Несовершенное прикрепление может привести к выбросу воспалительных веществ в кровоток матери. Пока неизвестно, вызвана ли преэклампсия этими аномалиями или эти аномалии и преэклампсия имеют общую причину.
Имеются некоторые доказательства того, что преэклампсия и сердечные заболевания имеют общие факторы риска, а именно:
- Эндотелиальная дисфункция (нарушение функции выстилки кровеносных сосудов и лимфатических узлов)
- Ожирение
- Гипертония
- Гипергликемия
- Резистентность к инсулину
- Дислипидемия (высокий уровень липидов в крови).
Существует также генетический компонент, определяющий риск развития преэклампсии у человека. Если мать и/или сестры беременного человека имеют в анамнезе преэклампсию, риск развития преэклампсии у них выше, чем у человека без такого семейного анамнеза. Наличие предыдущей беременности с преэклампсией также увеличивает риск. Имеются некоторые свидетельства того, что ежедневная низкая доза (81 мг/день) аспирина при таких беременностях с высоким риском может иметь защитный эффект.
Хотя причина неизвестна, факторы риска преэклампсии хорошо известны.Риск преэклампсии выше у женщин, которые:
- Диабет (тип 1, тип 2 или гестационный диабет)
- Беременны в первый раз
- Беременны впервые за 10 лет
- Многоплодная беременность двойней, тройней и т. д.
- Иметь ИМТ 35 или более или массу тела 90 кг или более
- Возраст старше 40 или моложе 17 лет
- Имеют высокое кровяное давление
- Наличие заболевания почек
- Имеют существующие сосудистые заболевания
- Имеются существующие нарушения свертывания крови
- Имеют в анамнезе преэклампсию
- Наличие преэклампсии в семейном анамнезе
Если вы опасаетесь, что у вас может быть преэклампсия, вы можете в любое время начать оценку симптомов с помощью бесплатного приложения Ada.
Преэклампсия и диета
Преэклампсия несколько чаще встречается среди беременных женщин из более бедных слоев населения, что может свидетельствовать о наличии связи между питанием и преэклампсией. Однако эта теория не была должным образом проверена. Связанная теория состоит в том, что избыточное питание, особенно ожирение до и во время беременности, а также недостаточное питание могут повышать риск преэклампсии. Было высказано предположение, что диеты с низким содержанием белка, диеты с низким содержанием жиров и диеты с низким содержанием энергии могут влиять на преэклампсию.Однако опять же, эти гипотезы не были доказаны.
Однако эта теория не была должным образом проверена. Связанная теория состоит в том, что избыточное питание, особенно ожирение до и во время беременности, а также недостаточное питание могут повышать риск преэклампсии. Было высказано предположение, что диеты с низким содержанием белка, диеты с низким содержанием жиров и диеты с низким содержанием энергии могут влиять на преэклампсию.Однако опять же, эти гипотезы не были доказаны.
Имеются некоторые доказательства того, что преэклампсия и атеросклероз имеют общие факторы риска, в том числе:
- Ожирение
- Инсулинорезистентность, состояние, связанное с диабетом 2 типа, при котором организм не реагирует на гормон инсулин, что приводит к повышению уровня глюкозы в крови
- Тромбофилия, состояние, вызывающее образование тромбов
- Гипергомоцистеинемия, аномально высокий уровень аминокислоты гомоцистеина в крови
- Африканское наследие
Связь заключается в том, что оба состояния увеличивают количество оксидантов в организме. Поэтому некоторые исследования показали, что антиоксиданты, такие как витамин С, также известный как аскорбиновая кислота, или соединение, связанное с витамином Е, такое как токоферол, могут быть полезны для снижения риска преэклампсии. Тем не менее, испытания по проверке эффективности добавления в рацион беременных женщин антиоксидантов, таких как витамины Е и С, для снижения риска преэклампсии не дали окончательных результатов. Также возможно, что прием антиоксидантов в качестве добавок может иметь эффект, отличный от поглощения антиоксидантов через пищу.Эта теория еще не полностью доказана.
Поэтому некоторые исследования показали, что антиоксиданты, такие как витамин С, также известный как аскорбиновая кислота, или соединение, связанное с витамином Е, такое как токоферол, могут быть полезны для снижения риска преэклампсии. Тем не менее, испытания по проверке эффективности добавления в рацион беременных женщин антиоксидантов, таких как витамины Е и С, для снижения риска преэклампсии не дали окончательных результатов. Также возможно, что прием антиоксидантов в качестве добавок может иметь эффект, отличный от поглощения антиоксидантов через пищу.Эта теория еще не полностью доказана.
Диета при преэклампсии
Доказано, что единственное, что оказывает положительное влияние на снижение риска преэклампсии, это добавки кальция и низкие дозы аспирина. . Также известно, что диета с высоким содержанием фруктов и овощей благотворно влияет на общее состояние здоровья беременных женщин, тем самым снижая риск состояний, повышающих риск преэклампсии. Изменения в образе жизни, такие как отказ от курения и алкоголя, также могут помочь.
Изменения в образе жизни, такие как отказ от курения и алкоголя, также могут помочь.
Важно отметить, что добавки кальция для предотвращения преэклампсии эффективны только у женщин с низким потреблением кальция в рационе: это не имеет значения, если в рационе беременной уже достаточно кальция. Если беременная женщина обеспокоена тем, что у нее может быть низкий уровень кальция, она может попросить своего врача провести тест.
Пищевые добавки с омега-3 могут оказывать защитное действие против преэклампсии, но это точно не известно. Ранее также считалось, что потребление натрия (соли) должно быть ограничено для предотвращения преэклампсии, и, хотя диета с низким содержанием соли снижает риск гипертонии, ее не следует делать, если это влияет на адекватное потребление белка, кальция и энергии.
Полезно знать: Беременной женщине небезопасно начинать принимать прописанные без рецепта добавки или вносить какие-либо существенные изменения в свой рацион без предварительной консультации со своей командой по уходу за беременными.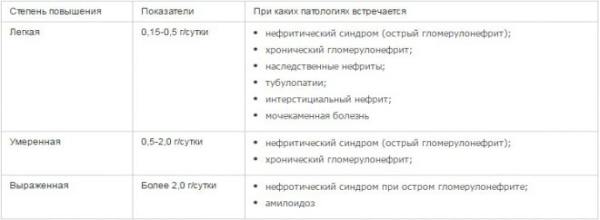
Полезно знать: Пока еще никто не уверен, может ли диета увеличить риск развития преэклампсии или существует ли способ значительно снизить риск преэклампсии, соблюдая определенную диету. Однако диета, которая может привести к существенному увеличению веса или ожирению, может увеличить риск и поэтому не должна соблюдаться.
Беременным женщинам не следует изменять свой рацион питания или начинать прием пищевых добавок без консультации со своим акушером-гинекологом или лечащим врачом.
Осложнения преэклампсии
Большинство случаев преэклампсии протекают относительно легко, и можно лечить без особого риска для матери или будущего ребенка. Однако в некоторых случаях ситуация может стать более серьезной. Синдром HELLP и эклампсия являются двумя серьезными осложнениями эклампсии.
HELLP-синдром
Синдром
HELLP можно рассматривать как очень тяжелую форму преэклампсии или как отдельное, но перекрывающееся заболевание. Аббревиатура HELLP расшифровывается как « h emolysis, e levated l энзимы печени, l ow p подсчет латероцитов», которые относятся к основным характеристикам состояния. HELLP имеет тенденцию к внезапному началу с симптомами, сходными с преэклампсией.
Аббревиатура HELLP расшифровывается как « h emolysis, e levated l энзимы печени, l ow p подсчет латероцитов», которые относятся к основным характеристикам состояния. HELLP имеет тенденцию к внезапному началу с симптомами, сходными с преэклампсией.
Полезно знать: HELLP-синдром встречается очень редко, от 4% до 12% всех женщин с преэклампсией.
Признаки и симптомы, которые могут быть очевидны сразу, включают:
- Тошнота и рвота
- Боль в верхней части живота (живот)
- Головная боль
- Проблемы со зрением
- Легкие синяки или багровые пятна на коже
- Болезненная или опухшая печень
- Высокое кровяное давление
Если вы обеспокоены тем, что у вас или у вашего близкого может быть HELLP-синдром или преэклампсия, вы можете начать бесплатную оценку симптомов Ада прямо сейчас.
Признаки, которые можно определить только при тестировании, включают:
- Протеинурия
- Гемолиз (распад клеток крови)
- Повышенный уровень ферментов
- Тромбоцитопения (низкое количество тромбоцитов в крови)
HELLP-синдром может возникнуть в любой момент после 20 недель беременности, но чаще всего он встречается между 27 и 37 неделями. Однако от 15 % до 30 % случаев HELLP-синдрома возникают только после родов. Долгосрочные осложнения могут включать:
Однако от 15 % до 30 % случаев HELLP-синдрома возникают только после родов. Долгосрочные осложнения могут включать:
- Задержка роста плода
- Отслойка плаценты, т.е.е. отделение плаценты от стенки матки перед родами
- Проблемы со свертываемостью крови
- Эклампсия, т.е. судороги у беременных с высоким кровяным давлением
- Печеночная недостаточность
Отслойка плаценты может уменьшить поступление кислорода и питательных веществ к нерожденному ребенку, увеличивая риск задержки роста плода. В тяжелых случаях нерожденный ребенок может не выжить.
Эклампсия
Эклампсия — очень серьезное осложнение беременности, требующее быстрого лечения. Несмотря на достижения в области медицины, эклампсия по-прежнему остается основной причиной материнской смертности.
Эклампсия диагностируется, когда у беременной женщины с преэклампсией начинаются судороги. В большинстве случаев у человека с эклампсией проявляются симптомы тяжелой преэклампсии, но в некоторых случаях предшествующие симптомы преэклампсии не появляются.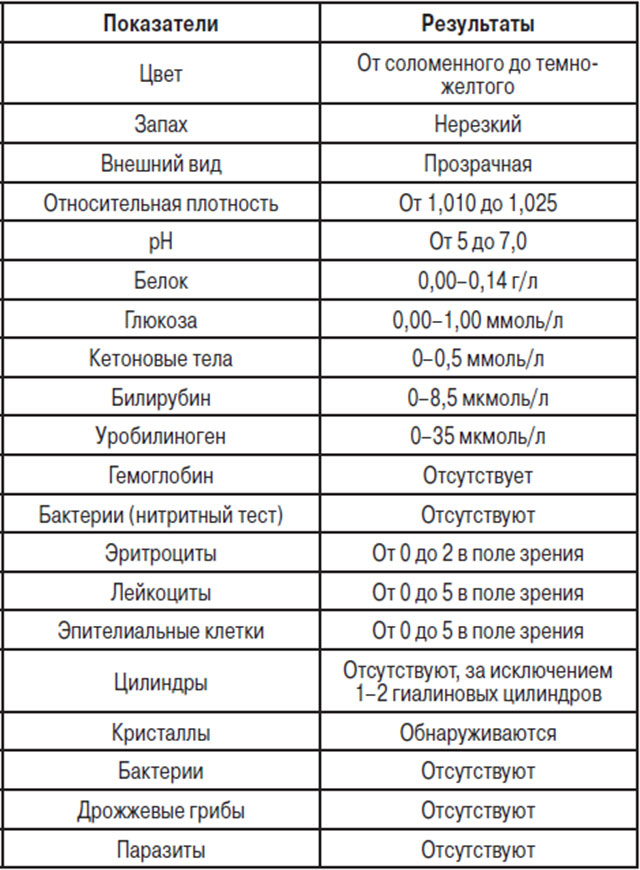 Если эклампсию не лечить быстро, она может привести к коме матери, повреждению головного мозга и смерти. Беспокоят те или иные симптомы? Получите личную оценку состояния здоровья Ады прямо сейчас.
Если эклампсию не лечить быстро, она может привести к коме матери, повреждению головного мозга и смерти. Беспокоят те или иные симптомы? Получите личную оценку состояния здоровья Ады прямо сейчас.
Лечение и уход
При принятии решения о том, какой вариант лечения преэклампсии лучше всего, необходимо сбалансировать тяжесть преэклампсии с рисками для ребенка. Единственным полным средством от преэклампсии является рождение ребенка и плаценты. Если это безопасно как для матери, так и для ребенка, беременность будет сохраняться до естественного окончания беременности, примерно 37 недель. Ранняя стимуляция родов возможна только в том случае, если жизнь матери или ребенка находится в опасности.Однако, если ребенок еще слишком мал, чтобы выжить вне матки, медицинская бригада предпримет шаги для сохранения беременности до тех пор, пока роды не станут безопасными, , если это безопасно для матери.
В случаях легкой преэклампсии за коротким периодом первоначальной госпитализации может последовать амбулаторное лечение на дому, часто продолжающееся до родов. Уход на дому включает:
Уход на дому включает:
- Подставка для кровати
- Регулярные измерения артериального давления
- Регулярные нестрессовые тесты плода (НСТ) для проверки здоровья ребенка
- Посещения врача два или три раза в неделю
Также может быть полезно увеличить количество потребляемого белка, свести к минимуму потребление соли и обеспечить потребление достаточного количества воды, чтобы избежать обезвоживания.
Госпитализация по поводу преэклампсии
Если уход на дому не рекомендуется из-за тяжести симптомов, женщин с преэклампсией обычно госпитализируют. Лечение концентрируется на лечении гипертонии и наблюдении за осложнениями. Лечение включает:
- Препараты для снижения кровяного давления, такие как гидралазин, лабеталол и нифедипин
- Анализы артериального давления с интервалом в четыре часа или, в тяжелых случаях, каждые 15–30 минут
- Анализы мочи на белок
- Мониторинг гидратации
- Анализы крови для контроля числа тромбоцитов, факторов свертывания крови и функции почек и печени
Если преэклампсия возникает на поздних сроках беременности, роды могут быть вызваны, если у ребенка или матери уровень артериального давления не может контролироваться до тех пор, пока ребенок не станет полностью доношенным. В таких случаях ребенок может быть рожден естественным путем или путем кесарева сечения. В случаях, когда ребенок недоношен всего на несколько недель, риск для здоровья ребенка невелик. Однако, если возраст ребенка меньше 34 недель, именно тяжесть преэклампсии матери будет определять, решит ли медицинская бригада родить ребенка. Исходы для ребенка могут улучшиться, если беременность будет сохранена, но лечение не должно осуществляться за счет благополучия матери.
В таких случаях ребенок может быть рожден естественным путем или путем кесарева сечения. В случаях, когда ребенок недоношен всего на несколько недель, риск для здоровья ребенка невелик. Однако, если возраст ребенка меньше 34 недель, именно тяжесть преэклампсии матери будет определять, решит ли медицинская бригада родить ребенка. Исходы для ребенка могут улучшиться, если беременность будет сохранена, но лечение не должно осуществляться за счет благополучия матери.
В некоторых случаях могут быть назначены кортикостероиды, чтобы стимулировать развитие легких ребенка, чтобы обеспечить более раннее безопасное родоразрешение.Если проводится лечение кортикостероидами, следует очень внимательно следить за частотой сердечных сокращений ребенка. Если они не развиваются в утробе матери и имеют больше шансов на выживание в случае родов, следует стимулировать роды.
При наличии синдрома HELLP роды будут индуцированы в любом случае.
В случаях эклампсии , также роды не следует откладывать, за исключением случаев, когда состояние матери нестабильно, и в этом случае состояние матери следует стабилизировать перед попыткой родоразрешения. Это должно быть сделано независимо от того, страдает ли ребенок или нет.
Это должно быть сделано независимо от того, страдает ли ребенок или нет.
В случаях эклампсии перед родами необходимо контролировать потребление матери кислорода и судороги. И младенец, и мать должны будут находиться в отделении интенсивной терапии не менее 24 часов после рождения. Судороги можно предотвратить внутривенным введением сульфата магния и купировать с помощью лоразепама или диазепама. Сульфат магния может иметь серьезные побочные эффекты и должен вводиться только квалифицированным врачом.
Преэклампсия после родов
В большинстве случаев преэклампсия возникает до рождения ребенка и проходит вскоре после родов. Однако в меньшинстве случаев преэклампсия возникает только после родов. Если это произойдет, пострадавшего поместят в отделение интенсивной терапии больницы и будут наблюдать за признаками эклампсии. Как только медицинская бригада установит, что у них нет риска эклампсии, они останутся в больнице для наблюдения за гипертонией и дальнейшими осложнениями.
Полезно знать: В случае послеродовой преэклампсии ребенок, скорее всего, не пострадает.
Часто задаваемые вопросы
В: Каковы долгосрочные осложнения у женщин, перенесших преэклампсию?
A: Имеются некоторые свидетельства того, что женщины, перенесшие преэклампсию, эклампсию или HELLP-синдром, могут подвергаться повышенному риску гипертонии и сердечных заболеваний в более позднем возрасте. Это также может увеличить риск инсульта.
В: Будет ли моя преэклампсия иметь долгосрочные последствия для моего ребенка после его рождения?
A: Дети, рожденные от матерей с преэклампсией, могут подвергаться повышенному риску эндокринных и алиментарных заболеваний, которые могут повлиять на увеличение роста и веса.
В: Помогают ли низкие дозы аспирина предотвратить преэклампсию?
A: Имеются некоторые доказательства того, что аспирин в низких дозах может оказывать защитное действие против преэклампсии у женщин с высоким риском этого состояния, особенно у тех, у кого была преэклампсия во время предыдущей беременности.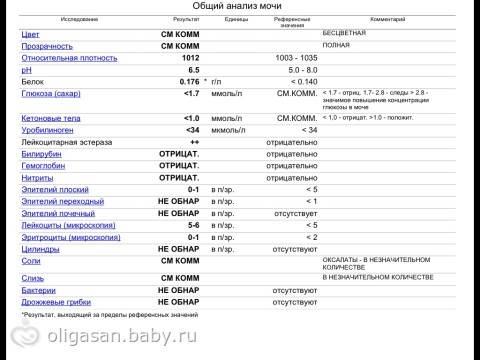


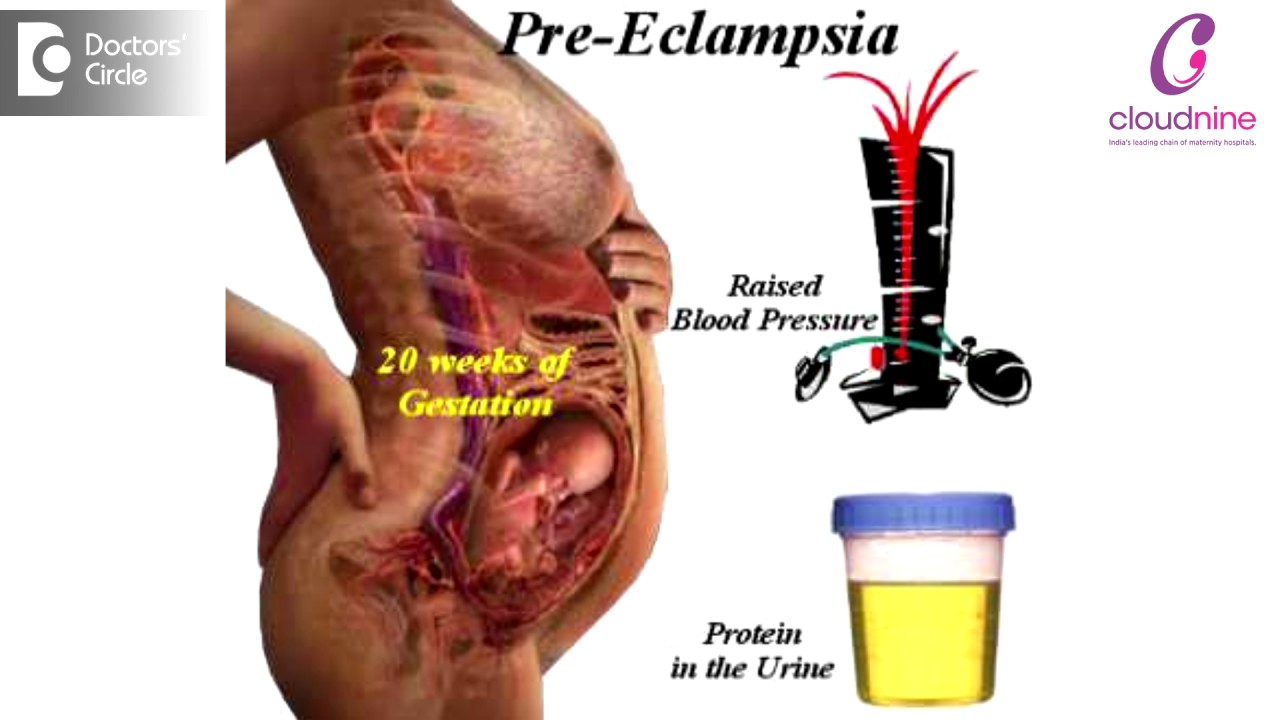
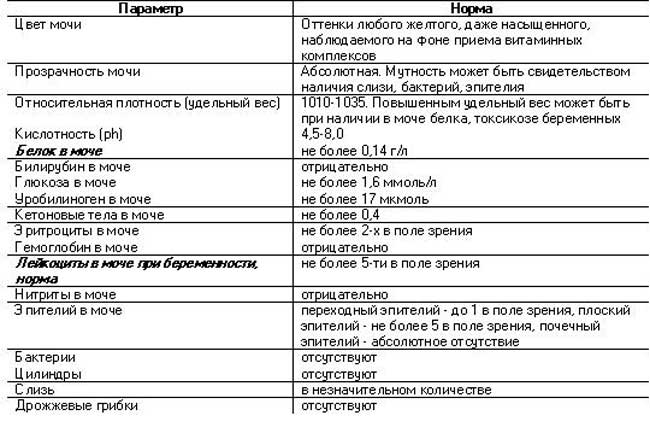
 Прежде чем начать заниматься каким-либо спортом, проконсультируйтесь с врачом.
Прежде чем начать заниматься каким-либо спортом, проконсультируйтесь с врачом.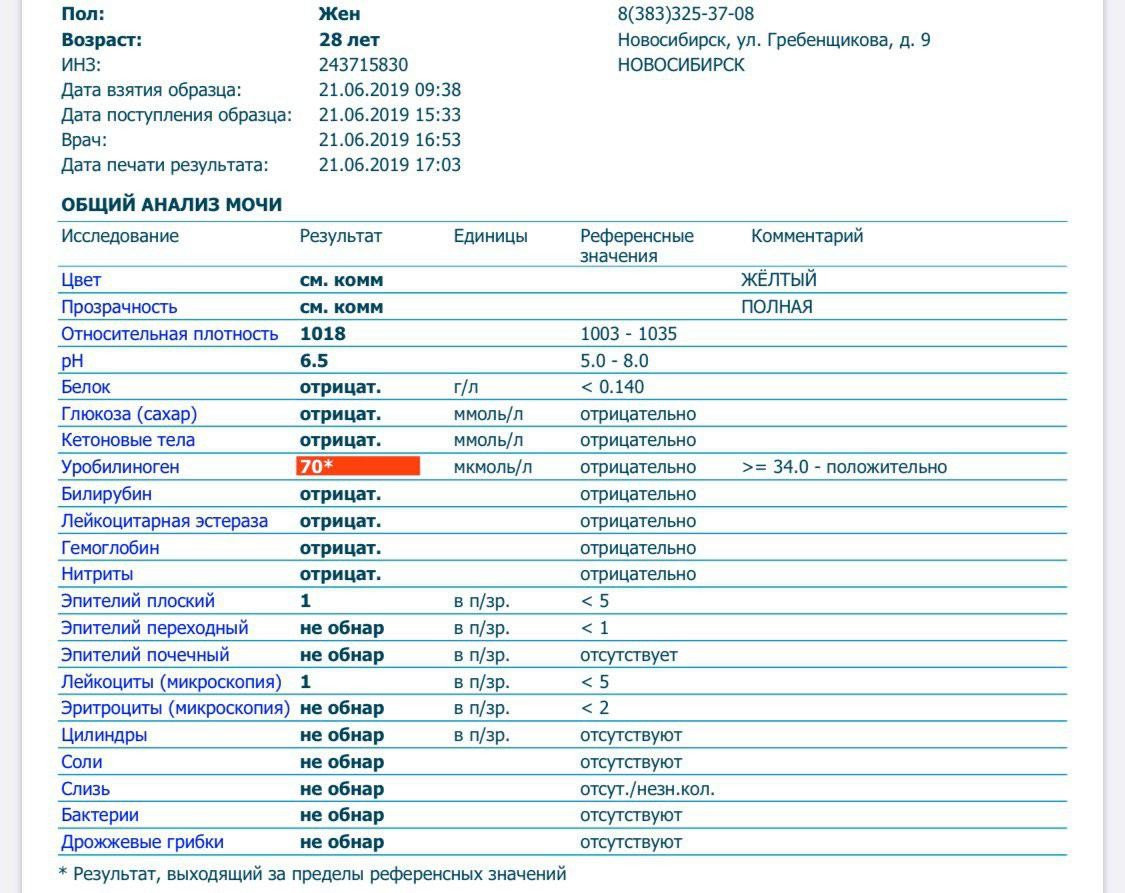 Этот вариант представляет собой полоску, размещенную в пластиковый планшет с двумя окошками. В одно из них с помощью пипетки помещается небольшое количество мочи. В соседнем окошке через несколько минут будет виден результат;
Этот вариант представляет собой полоску, размещенную в пластиковый планшет с двумя окошками. В одно из них с помощью пипетки помещается небольшое количество мочи. В соседнем окошке через несколько минут будет виден результат;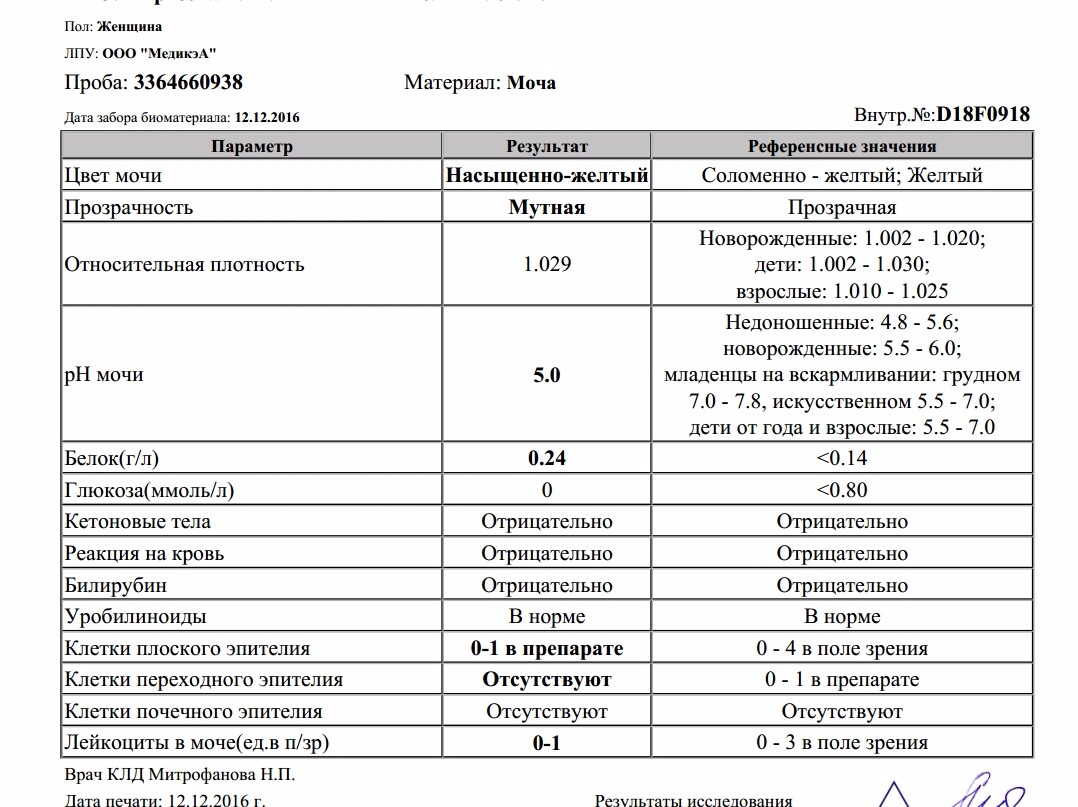 Отвечает на вопрос: повышен уровень гормона или нет, что косвенно предполагает наличие или отсутствия у женщины беременности;
Отвечает на вопрос: повышен уровень гормона или нет, что косвенно предполагает наличие или отсутствия у женщины беременности;
 Иногда хроническая гипертензия также может привести к преэклампсии.
Иногда хроническая гипертензия также может привести к преэклампсии. Встречается редко, но очень серьезно.
Встречается редко, но очень серьезно.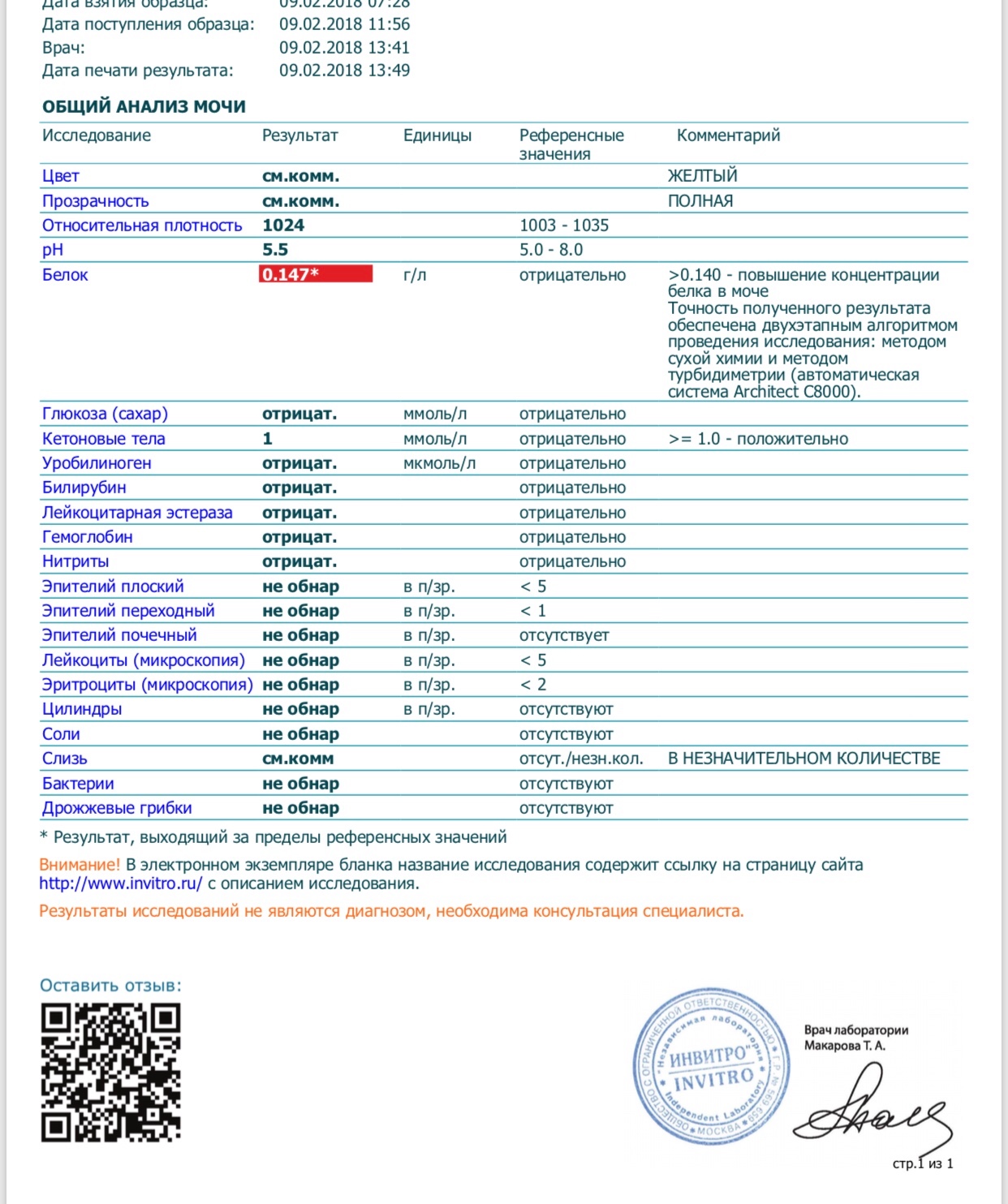 Некоторым женщинам также делают инъекции стероидов, чтобы легкие ребенка созрели быстрее. Если преэклампсия тяжелая, ваш врач может попросить вас досрочно родить ребенка.
Некоторым женщинам также делают инъекции стероидов, чтобы легкие ребенка созрели быстрее. Если преэклампсия тяжелая, ваш врач может попросить вас досрочно родить ребенка. Если у вас есть признаки преэклампсии, вас также могут попросить собрать мочу в течение 12 или 24 часов.Это даст вашему врачу более точные данные о содержании белка в моче и поможет ему или ей диагностировать преэклампсию.
Если у вас есть признаки преэклампсии, вас также могут попросить собрать мочу в течение 12 или 24 часов.Это даст вашему врачу более точные данные о содержании белка в моче и поможет ему или ей диагностировать преэклампсию. Эклампсия может быть опасна как для матери, так и для ребенка. Если у вас эклампсия, ваш врач родит вашего ребенка независимо от того, как далеко вы продвинулись.
Эклампсия может быть опасна как для матери, так и для ребенка. Если у вас эклампсия, ваш врач родит вашего ребенка независимо от того, как далеко вы продвинулись.
 Это нужно для того, чтобы найти альбумин, белок, который может указывать на преэклампсию или токсемию, и глюкозу, которая может указывать на гипергликемию.
Это нужно для того, чтобы найти альбумин, белок, который может указывать на преэклампсию или токсемию, и глюкозу, которая может указывать на гипергликемию.